トップページ > さまざまな希少がんの解説 > 眼腫瘍(がんしゅよう)
眼腫瘍(がんしゅよう)
更新日 : 2024年4月18日
公開日:2014年4月28日
眼腫瘍について
眼部は、眼球と眼付属器(眼瞼(がんけん)、結膜、眼窩(がんか)、涙腺など)に分けられ、それぞれ異なった多種多様の腫瘍が生じます。小さな領域で頻度も低いですが、人間は眼から多くの情報を得ていて、また容貌の中心であることから、機能と形態を車の両輪として治療を考える必要があります。
眼内の腫瘍
網膜芽細胞腫
図1 白色瞳孔
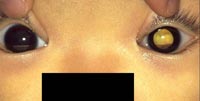
左の眼球内に腫瘍があり、瞳孔が白く反射してみえる
小児の眼球内に生じる悪性腫瘍で、国内発症は年間80名程度です。両眼性と片眼性があり、目が白く見える白色瞳孔により病気に気付くことが多く(図1)、他にも斜視(しゃし)や視力低下、角膜の混濁などが症状としてみられる場合があります。治療は、進行している場合は眼球を摘出する外科手術となりますが、腫瘍の位置や大きさなどにより視力が期待できると判断された場合は、化学療法や局所治療を組み合わせて眼球の温存治療を行います。
脈絡膜悪性黒色腫
図2 脈絡膜悪性黒色腫
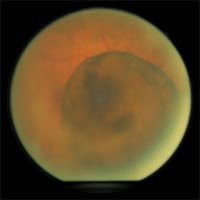
眼底検査で褐色の隆起病変が確認される
脈絡膜悪性黒色腫はぶどう膜(脈絡膜、毛様体、虹彩)悪性黒色腫に含まれ、成人の眼球内に生じる悪性腫瘍です。国内の発症は年間50名程度と推定されている希少ながんです。初期ではあまり症状がありませんが、進行すると視界が欠ける・ぼやける・歪むなどを自覚するようになります。腫瘍の大きさにより治療方法が異なり、進行して腫瘍が大きい場合は眼球摘出となりますが、そうでなければ小線源治療や粒子線治療など放射線治療による眼球温存治療も選択が可能です。(図2)
眼内リンパ腫
眼球は、脳が突出して形成されます。そのため、眼球内に生じる悪性リンパ腫は脳のリンパ腫である中枢神経系悪性リンパ腫の一亜型と考えられます。眼内リンパ腫は、ほとんどが大細胞型B細胞リンパ腫という種類です。自覚症状は視力低下で、眼の検査をすると、硝子体混濁と網膜下の滲出性病変(網膜の下に腫瘍の塊を生じる状態)があります。ぶどう膜炎という、眼の炎症の病気と似ているため鑑別が必要です。診断のためには硝子体手術を行って腫瘍細胞を採取し、細胞診、遺伝子検査などを行いますが、腫瘍の塊ではなく浮いている細胞の検査になるため診断の難しい場合があります。両眼に生じる場合や脳のリンパ腫を伴う場合があるので、両眼の検査に加え脳のMRI検査も必要となります。
治療法として、眼球に対しては放射線治療、抗がん剤の硝子体注入が有効です。脳のリンパ腫がある場合は、全身化学療法、放射線治療など集学的治療を行いますが、完全に治すことは難しいのが現状です。診断時に脳にリンパ腫がなくても、約30%の頻度で後に脳の病変が生じるため、この予防のための治療法も検討されていますが、今のところ確実な方法がありません。いくつかの大学では臨床試験を行っているため、専門施設での治療が勧められます。
眼付属器の腫瘍
眼瞼腫瘍
図3 眼瞼腫瘍(脂腺がん)
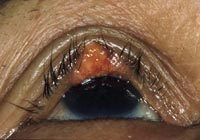
眼瞼に隆起病変があり、睫毛が脱落している。
眼瞼に生じる腫瘍は眼部腫瘍の中では頻度が高く、基底細胞がん、脂腺がん(図3)、扁平上皮がんが3大腫瘍であり、日本ではほぼ同じ頻度で発症します。診断のために腫瘍の一部をとって病理検査を行う場合と、最初から腫瘍全体を切除する場合があります。
治療の原則は一部正常組織を含めて腫瘍を完全に切除することです。球結膜や眼窩内に腫瘍が広がっていなければ、眼球は残して眼瞼だけの治療を選択します。腫瘍切除後は、形態だけではなく眼の機能も考えた再建を行います。再発した場合には再手術もしくは放射線治療が検討されます。放射線治療で治癒するのは70%程度ですが、眼球の障害を軽減するための照射法が必要で、治療施設は限られます。腫瘍と同じ側の耳の周囲、顎の下のリンパ節に転移することがあるため注意が必要です。
涙腺がん
図4 涙腺がん
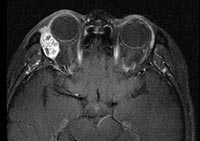
涙腺腫瘍があり、眼球が鼻側に押されている。
涙腺は涙をつくる組織で、眉毛の奥にあります。腺がん、腺様嚢胞がんという種類がありますが、良性腫瘍、悪性リンパ腫との鑑別が必要です。腫瘍が大きくなると眼球が押されて偏位しますが、視力はあまり落ちないため腫瘍が大きくなるまで発見されないことも少なくありません(図4)。CTやMRIで腫瘍を確認しますが、骨が破壊されている場合には悪性腫瘍の可能性が高いと判断します。
治療は手術で腫瘍を全摘出することが最善で、骨に浸潤している場合にはこれも含めて切除することが勧められます。ただ、腫瘍が完全に切除されてもその後に再発することが少なくないため、長期間の経過観察が必要です。
眼付属器リンパ腫
図5 結膜悪性リンパ腫
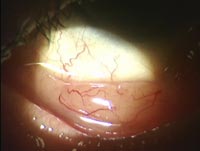
下眼瞼の結膜にサーモンピンク様と表現される隆起病変がみえる。
眼内リンパ腫と違い、結膜、涙腺、眼窩内に生じるリンパ腫の大部分はMALT型と呼ばれる低悪性度B細胞リンパ腫であり、一部大細胞リンパ腫、マントル細胞リンパ腫が含まれます。片側の場合と両側にある場合がありますが、両側にあってもI期に分類されます。結膜の場合は“サーモンピンク様”と表現される肌色の腫瘍が直接観察されます(図5)。眼窩内の場合は眼瞼の腫れや眼球突出などの症状があります。腫瘍の一部をとって病理検査を行うことで診断できます。リンパ腫の診断がついた後で全身検査を行い、他部位に腫瘍があるか検査を行います。
眼部だけに腫瘍がある場合には放射線治療を行うことが多く、80%以上治癒します。ただ、切除だけでも長期間寛解することがあり、治療の効果と副作用を考えて治療法を決めます。眼以外の部位に病変がある場合は全身のリンパ腫としての対応が必要です。
眼窩肉腫
眼窩内や眼窩骨に肉腫を生じることがありますが、非常にまれです。腫瘍によって眼球が押されて偏位したり、眼瞼が腫れたりして発見されます。完全切除は難しいことが多く、ほとんどの場合は腫瘍の一部をとって病理診断を行い、その後に化学療法、放射線治療を組み合わせた治療を行います。組織型によって治療法は異なります。
視神経腫瘍
視神経腫瘍は、小児の視神経膠腫(グリオーマ)、成人の髄膜腫が代表疾患です。自覚症状は視力低下ですが、大きな腫瘍では眼球突出も生じ、画像検査を行って発見されます。診断のために腫瘍を部分切除することもありますが、多くは画像検査から確定診断が可能です。
治療法は手術、放射線治療、化学療法があります。グリオーマの場合、視力を犠牲として視神経ごと腫瘍を切除していましたが、化学療法を行うことで視機能を温存する試みも行われています。髄膜腫は視神経を包む鞘から生じる腫瘍で、腫瘍を切除すると視神経障害により失明することが多く、主に放射線治療が選択されています。
症状について
がん種により、早い段階から視力に影響があるもの、見た目でわかるもの、眼球突出が起こるものなど、さまざまです。他の臓器などへ転移することもありますので、異常を感じたら早めに眼科を受診し、必要に応じて専門機関を受診することをお勧めします。
診断について
基本的には眼底検査や超音波、CT、MRIなどで診断を行いますが、腫瘍の種類や大きさ、転移の有無により、全身検査が必要となる場合があります。病期分類が確立していない腫瘍もあり、治療方針はさまざまです。また、眼腫瘍の正しい診断や治療ができる施設は限られているのが現状です。
治療について
眼瞼や結膜の腫瘍は原則として手術を行い切除します。眼窩腫瘍も切除が原則ですが、放射線治療を行う場合があります。
眼内腫瘍では眼球の摘出が最も安全な治療ですが、視力が期待される場合には放射線や抗がん剤、レーザー照射などを組み合わせて眼球の温存治療を行います。進行すると眼球を温存できないばかりか、他の部位へ転移する可能性もありますので、早めに専門病院を受診することが大切です。
希少がんリーフレット
動画
(収録日:2018年7月6日)
啓発ポスター
準備中
執筆協力者

- 鈴木 茂伸(すずき しげのぶ)
- 希少がんセンター
- 国立がん研究センター中央病院
- 眼腫瘍科
関連リンク
- 動画:「網膜芽細胞腫」鈴木茂伸・吉田輝彦・田辺記子(第45回 希少がん Meet the Expert)
- 動画:「眼腫瘍」鈴木茂伸(第24回 希少がん Meet the Expert)
- 動画:「眼腫瘍:疫学・診断・治療」鈴木茂伸~主に医療者向け~ (外部サイトにリンクします)
- 動画:「ぶどう膜悪性黒色腫:疫学・診断・治療」鈴木茂伸~主に医療者向け~ (外部サイトにリンクします)
- 動画:「網膜芽細胞腫:疫学・診断・治療」鈴木茂伸~主に医療者向け~ (外部サイトにリンクします)
- 鈴木 茂伸(すずき しげのぶ)
- 中央病院 眼腫瘍科
- さまざまな希少がんの解説
- 希少がんに関する動画一覧
- 国立がん研究センター 希少がんセンター
- 国立がん研究センター 希少がんセンター Facebook (外部サイトにリンクします)
- がん情報サービス:眼腫瘍 (外部サイトにリンクします)
- がん情報サービス:希少がん情報公開専門病院を探す (外部サイトにリンクします)







