トップページ > さまざまな希少がんの解説 > 軟部肉腫(なんぶにくしゅ)
軟部肉腫(なんぶにくしゅ)
更新日 : 2023年10月5日
公開日:2014年4月28日
★国立がん研究センタートップページ
★中央病院トップページ
★東病院トップページ
お知らせ
(収録日:2023年7月21日)
★「オンライン 希少がん Meet the Expert」【第20回 肉腫(サルコーマ)-適切な診断と治療- 国立がん研究センター✖大阪国際がんセンター】を一部動画公開しました。
★「オンライン 希少がん Meet the Expert」【第8回 骨軟部腫瘍の病理診断 国立がん研究センター✖九州大学】を一部動画公開しました。
★「オンライン 希少がん Meet the Expert」【第4回 肉腫(サルコーマ)とともに生きる 国立がん研究センター×九州大学】を一部動画公開しました。
軟部肉腫について
軟部肉腫は軟部組織(筋肉、脂肪、神経など)と言われるところから発生する悪性腫瘍です。全身のあらゆる部位に発生し、約60%は四肢(うち2/3が大腿部などの下肢)に発生すると言われています。2018年度の全国軟部腫瘍登録の統計では、日本全国でこの1年間に1980名の軟部肉腫患者(人口10万人あたり約3人)が診断・治療を受けており、肺がん・胃がんなどのがん患者と比べると非常に少ないことがわかっています。2018年度までの統計では頻度として脂肪肉腫が最多で、悪性線維性組織球腫(未分化多形肉腫など)、平滑筋肉腫、粘液線維肉腫の順に多いという状況です。腫瘍の種類によって、発生部位や好発する年齢に特徴がみられます。脂肪肉腫や粘液線維肉腫は大腿部に、類上皮肉腫は前腕から手の浅層に多く発生します。横紋筋肉腫、軟部発生ユーイング肉腫や滑膜肉腫は10歳代から20歳代の若年者に、その他の軟部肉腫は中高年以降に好発する傾向があります。後者の場合は、成人型軟部肉腫と呼ばれることもあります。成人型軟部肉腫で多いのは脂肪肉腫、粘液線維肉腫や未分化多形肉腫などがあります。腫瘍の種類や悪性度により、治療方針や予後が異なります。進行すると血行性に遠隔転移を生じることがあり、特に肺への転移が多いとされています。
症状について
軟部肉腫の主な症状は腫瘤(しこり)や腫れであり、痛みは伴わないことが多いです。深部に発生した場合、かなり大きくなってからはじめて気が付くこともまれではありません。神経の近くに発生したものや神経そのものに発生したもの(悪性末梢神経腫瘍など)は、しびれや麻痺などの神経症状を伴うことがあります。
診断について
軟部肉腫の診断は主に画像検査と病理組織検査で行われます。血液検査は軟部肉腫に関わる腫瘍マーカーがないため、有用ではないのが現状です。画像検査としては、単純レントゲン写真やCT、MRI、PET-CTなどがありますが、軟部肉腫の大きさや部位を診断するために最も有用なのはMRI検査です。良性か悪性かの判断が困難な場合にはPET-CT検査が行われることもあります。特に術前の手術計画をたてるためにはMRI検査が重要です。また、軟部肉腫では、肺への遠隔転移を起こすことがあるため、病期の決定には胸部CTの施行が必要です。腫瘍の種類によって、リンパ節転移や骨転移をきたすものもあるため、場合によって、PET-CTや骨シンチによる評価を行います。
確定診断を得るためには、腫瘍の一部を採取(生検)して病理組織診断を行う必要があります。一部の軟部肉腫には遺伝子の異常(特定の遺伝子の相互転座など)が報告されていますので、遺伝子検査を合わせて行うことでより正確な診断を得ることができます。まれな疾患であるために良性や悪性の鑑別が難しいケースも多く、診断が遅れたり、再発を繰り返して初めて悪性と診断されることもあります。専門施設での正確な診断が重要であり、その上で正しい治療を行うことができます。また不適切な生検・手術が行われた場合には、より大きな手術が必要になることや、腫瘍周囲の正常な部分まで病気で侵されてしまうこともありますので、生検も専門施設で行うことが望ましいです。
治療について
治療は、若年者に好発する横紋筋肉腫や軟部発生ユーイング肉腫などの円形細胞肉腫とそれ以外の中年から高齢者に発生する非円形細胞肉腫で大きく異なります。円形細胞肉腫は抗がん剤(化学療法)の効果が期待できるため、化学療法と手術を組み合わせた集学的治療を行います。例えば軟部発生ユーイング肉腫の場合、術前化学療法、手術(腫瘍切除術)そして術後化学療法という順で一般的には治療を行います。化学療法の詳細は小児の肉腫の項を参照ください。
大腿部軟部発生ユーイング肉腫の症例
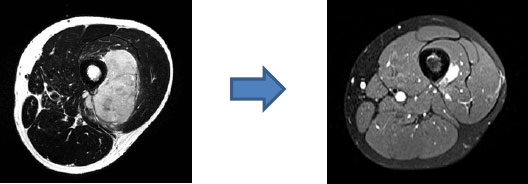
化学療法により腫瘍は著明に縮小している
非円形細胞肉腫の治療は手術が基本です。術前にMRIなどの画像検査による十分な評価を行ってから手術の方法を決定します。手術は、局所再発の可能性を可能な限り減らすために、腫瘍のまわりの健常な組織を含めて広範に切除する必要があります。その際に腫瘍が重要な血管や神経に接していて、十分な切除範囲が担保できない場合には、手術前に全身化学療法や放射線治療を行い、切除範囲を小さくしてから手術を行うこともあります。また、局所再発のリスクが高いと判断した場合には、術後に放射線照射を追加して行ったりすることもあります。手術による皮膚や筋肉の欠損が大きい場合は、形成外科による再建術(筋皮弁や植皮)を行うこともあります。重要な血管を同時に切除した場合、自家血管や人工血管を用いた血行再建を行います。また、腫瘍が骨や関節に接していれば、骨や関節を合併切除し、骨の再建や人工関節による関節再建を行うこともあります。
右大腿部滑膜肉腫に対して腫瘍切除術を施工した症例
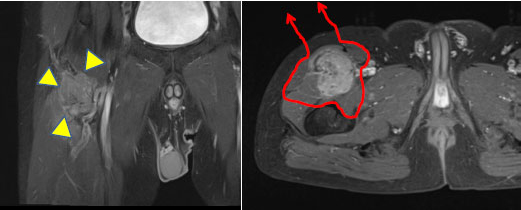
股関節を曲げるための筋肉の切除および大腿神経の合併切除を要し、術後股関節を曲げたり、膝関節を伸ばしたりすることが自らできなくなった。しかし術後リハビリテーションを行い1本杖歩行ができるまで回復している。
大腿部胞巣状軟部肉腫で大腿骨にも転移を認めた症例
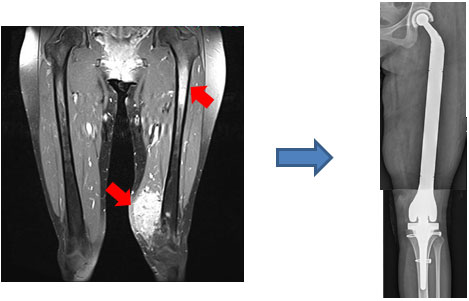
腫瘍および大腿骨を切除し大腿骨全置換術を施行
治療終了後に腫瘍の再発や転移を生じることも少なくないため、治療後も定期的に通院し、検査を行うことが必要です。
初診時あるいは治療経過中に遠隔転移を生じた場合には化学療法による全身治療を行うことが選択肢になります。アドリアマイシンを中心とする化学療法が標準的に行われていますが、一旦遠隔転移が出現した場合には根治は難しく、化学療法の他、放射線治療や免疫療法などの緩和的治療を行うことが多いのが現状です。最近では新しい分子標的治療薬としてヴォトリエント(パゾパニブ、1日1回内服)が2012年11月から使用できるようになり、前治療に対して病勢進行が確認された転移病巣を有する進行性の軟部肉腫患者の方々への標準治療となりつつあります。また、ヴォトリエントに続いて、2015年9月にはヨンデリス(トラベクテジン)が、2016年2月にはハラヴェン(エリブリン)が軟部肉腫に対する治療薬として、本邦で承認され、進行期軟部肉腫の治療の選択肢が広がっています。
希少がんリーフレット
啓発ポスター

患者会支援団体の皆さんとの連携・協働を通して作成した
「肉腫(サルコーマ)啓発月間」ポスター
執筆協力者

- 川井 章(かわい あきら)
- 希少がんセンター長
- 国立がん研究センター中央病院
- 骨軟部腫瘍・リハビリテーション科

- 小林 英介(こばやし えいすけ)
- 希少がんセンター
- 国立がん研究センター中央病院
- 骨軟部腫瘍・リハビリテーション科

- 小倉 浩一(おぐら こういち)
- 国立がん研究センター中央病院
- 骨軟部腫瘍・リハビリテーション科

- 岩田 慎太郎(いわた しんたろう)
- 希少がんセンター
- 国立がん研究センター中央病院
- 骨軟部腫瘍・リハビリテーション科