トップページ > 診断と治療 > 放射線治療(ほうしゃせんちりょう)
放射線治療(ほうしゃせんちりょう)
更新日 : 2024年4月11日
公開日:2014年4月28日
はじめに
がんは全身のあらゆる組織から発生します。その治療法として、放射線治療は手術や薬物療法とともにがん治療の3本の大きな柱の1つとなっています。希少がんは、治療方法や治療成績などに関する情報が少ないという問題点がありますが、希少がんの治療には放射線治療は手術と並んで行われてきた歴史があり、治療効果やそのタイミングについての知識を集約することで、放射線治療の適切な情報を提供できるようになります。
希少がんの治療を放射線治療で行うことを推奨、または選択肢となる場合には、放射線治療の専門医である放射線腫瘍医が担当します。それぞれの患者さんに最適な治療方法を提案・決定するために、これまでの報告(論文や学会発表など)を検討することはもちろん、必要に応じて国内外の放射線腫瘍医のネットワークで情報を収集します。多少時間がかかることもありますが、ほとんどの希少がんについて、その情報に基づき放射線治療の可否や適切な方法について説明を行うことができます。しかし、治療方法には手術や化学療法を含めた複数の選択肢があることも少なくありません。最終的な治療方法は、年齢、全身状態、合併症などを考慮したうえで、患者さん本人が決定する必要があります。治療選択が容易でない場合、同じ施設だけでなく、多施設の放射線腫瘍医がその疾患の治療経験や専門的な知識をもっている場合には、セカンドオピニオンの橋渡しも行って、治療の選択がスムーズに進むように努めますので、それぞれの専門医や医療者に説明を聞き、よりよい選択の助けとしてください。
放射線治療の対象
希少がん治療の目的や方針は大きく分けて(1)根治治療(2)進行を遅らせ延命を図る(3)緩和医療などがあります。がんの進行状況や患者さんの全身状態、患者さん自身の希望に応じて方針は変わります。治療法には手術、薬物療法、放射線治療をはじめ手段がさまざまありますが、放射線治療はそれらを組み合わせる集学的治療の一環として、他の治療法とともに併用されます。
放射線治療方法の選択
放射線治療は大きく分けると外照射と小線源治療の2つに分かれます。
外照射
治療装置で発生させた放射線を体の外から照射します。直線加速器(リニアック)と呼ばれる装置から出るX線や電子線が使用されることが多く、さまざまな治療方法が可能です。外照射を行う特殊な治療に陽子線や重粒子線などの粒子線治療があります。
粒子線治療は、ブラッグピーク(人体などに入斜すると、ある一定の深さまで進んでから吸収がピークになる現象)の特性による優れた線量分布が、X線を用いた外照射の欠点や弱点などを補って、放射線治療の適用拡大や成績向上に寄与する大きな武器となり得ると考えられます。 腫瘍は3次元的に複雑な広がりと大きさを有しているため、実際の治療ではブラッグピークを腫瘍の位置や幅に合わせて広げた拡大ブラッグピークを形成することで、腫瘍の形や大きさに合った限局した線量集中性の高い線量分布を得ることができます。
現在、わが国で行われている粒子線治療には、陽子を用いる陽子線治療と炭素を加速して治療に用いる重粒子線治療があります。粒子線の照射位置やエネルギーを調整して腫瘍の部分にブラッグピークを合わせることで、腫瘍へ集中して照射することができます。
組織や細胞に与える影響は、炭素線はX線の約3倍を示しますが、陽子線治療はX線とほぼ等価と考えられています。骨軟部腫瘍などの放射線に抵抗性がある腫瘍には炭素線などの重粒子治療は大きな威力を発揮します。しかし、正常組織にも同様の強い影響があるため、諸刃の刃ともなり、適用となる疾患や副作用なども両者で異なります。
注:希少がんの治療については希少がんにおける粒子線治療を参照してください。
小線源治療
放射線を出す物質を体内に入れて治療します。
- 非密封小線源治療:内服・注射などでラジオアイソトープ(RI)を全身投与します。病巣に集まりやすい性質を持つRIを用いることで、全身の被爆は最小限となります。
- 密封小線源治療:針や粒状などの形の容器に入れたRI(線源)を用い、病巣を直接治療します。
病巣やその周囲に線源を直接入れる組織内照射と子宮や食道、気管などに入れた管の中に線源を入れる腔内照射があります。
放射線治療の長所と短所
<放射線治療の長所>
手術が腫瘍とその発生した臓器を周囲の正常組織を含めて切除するのに対し、放射線治療では正常組織を含めた臓器を残して治療できるため、形態や臓器の機能を温存できます。1回の治療時間は短く、治療そのものによる苦痛や痛みなどもないため、日々の治療による負担は少ないです。外来通院での治療も可能で、高齢者や全身状態が手術や化学療法に耐えられない方、入院できない方でも完治を目指せます。
<放射線治療の短所>
- がんの種類によって放射線の効きやすさに違いがあること
- 治療期間が1ヶ月から2カ月と長期になることが多いこと
- 放射線を多く照射することで機能障害が予想される臓器が腫瘍の近くにある場合、十分な線量を照射できないこと
- については放射線の効果を高める化学療法の併用や1回の放射線の線量を大きくするなどの工夫することで治療効果の向上が報告されています。また、がんの遺伝子発現などの違いで治療の効果を予測するバイオマーカーの研究も進んでいて期待されています。
- に関しては、1回の線量を小さくして治療するために治療期間が長くなりますが、治療中も正常組織の副作用の回復が期待できるため、利点にもなります。一方、短期間に多くの線量を照射することで、効果がより高くなる腫瘍もあります。その場合、1回の線量を大きくして治療回数を減らす寡分割(かぶんかつ)照射法が選択されます。また、骨転移の痛み対策として、患者さんの負担軽減を目的に1回で治療を終わらせる単回照射も選択されることがあります。
- の正常組織への影響を最低限にするための工夫は進歩しています。正常組織が治療部位にあることは常に放射線治療の際に問題になりますが、影響が許容される範囲など、さまざまな正常組織への放射線照射に関する情報が明らかになりつつあります。より適切な放射線量で病巣などの治療が必要な範囲に放射線を照射する新しく高度な放射線治療が行われることで、隣接する正常組織への影響を最小限にすることができるようになっています。実施できる施設が限られる治療では、それぞれの治療に精通した専門医や他施設の専門医を紹介します。希少がんの放射線治療は、疾患により施設ごとの得手、不得手や経験の差がありますので、放射線治療方法の選択でもセカンドオピニオンは有用な相談方法です。
肉腫の放射線治療
肉腫における治療戦略の中心は手術ですが、患肢や機能の温存とともに完治率の向上を目指す治療開発が行われていて、集学的治療の一環として、化学療法とともに放射線治療が行われています。軟部肉腫では手術に放射線治療を追加することによる生存率の向上が明らかとなっています。術後照射では手術により得られた情報を利用でき、病理診断や浸潤、血管・リンパ管浸潤に関する情報は照射範囲の決定に重要です。術前照射は患肢や機能の温存を図りつつ適切な手術を行うために検討されます。手術と放射線治療の併用では術創トラブルへの注意が必要となります。長期経過であらわれるのは照射範囲が固くなる線維化、リンパ浮腫、関節の動きの制限などの副作用です。照射範囲に骨が含まれる場合には、骨折のリスクが問題となります。いずれも副作用を少なくする工夫をした放射線治療を計画します。
下記は当センターでこの5年間に放射線治療を行った肉腫と治療部位を示したものです。肺がんや乳がんと比較すると少ない症例数になりますが、さまざまな肉腫で根治的治療や転移に対し放射線治療を行っています。
| 病理診断 | 頭頸部 | 胸部 | 腹骨盤部 | 四肢 | 転移 | 計 |
|---|---|---|---|---|---|---|
| Rhabdomyosarcoma/横紋筋肉腫 | 32 | 7 | 19 | 6 | 47 | 111 |
| Liposarcoma/脂肪肉腫 | 4 | 4 | 13 | 14 | 23 | 58 |
| Angiosarcoma/血管肉腫 | 32 | 4 | 0 | 2 | 14 | 52 |
| Ewing`s sarcoma/Ewing肉腫 | 5 | 2 | 18 | 3 | 23 | 51 |
| Pleomorphic sarcoma/多形肉腫 | 4 | 4 | 8 | 12 | 14 | 42 |
| Epithelioid sarcoma/類上皮肉腫 | 0 | 1 | 9 | 5 | 14 | 29 |
| Spindle cell sarcoma/紡錘細胞肉腫 | 0 | 1 | 8 | 3 | 8 | 20 |
| Synovial sarcoma/滑膜肉腫 | 1 | 1 | 4 | 1 | 11 | 18 |
| Leiomyosarcoma/平滑筋肉腫 | 0 | 0 | 4 | 2 | 11 | 17 |
| 骨肉腫・軟骨肉腫 | 1 | 0 | 3 | 2 | 11 | 17 |
| Myxofibrosarcoma/粘液線維肉腫 | 1 | 2 | 4 | 6 | 1 | 14 |
| Fibrosarcoma/線維肉腫 | 3 | 1 | 3 | 0 | 5 | 12 |
| その他 | 6 | 8 | 19 | 10 | 24 | 67 |
| 計 | 89 | 35 | 112 | 66 | 206 | 508 |
脊椎骨のユーイング肉腫の症例(矢印は脊髄)
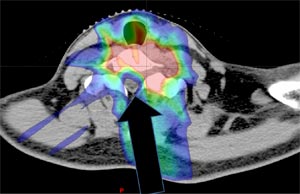
強度変調放射線治療を使用することで、脊髄を除け腫瘍に高線量(赤色部分)を照射することが可能になっている。
外照射による放射線治療は、X線を用いる三次元原体照射が最も一般的な方法です。照射範囲の形のみでなく線量を病巣に一致させることができる強度変調放射線治療(IMRT)が肉腫の放射線治療にも使われ、効果向上と正常組織の線量低減がより現実的になりました。また画像誘導放射線治療(IGRT)が普及してきたため、比較的治療範囲が広い肉腫治療にも応用されています。放射線治療が必要な部位に集中する治療方法として最も優れた方法と考えられている小線源治療は、高い効果と外照射に比較し治療期間が短く照射範囲も狭いことが特徴ですが、非常に専門的であるため実施できる施設が限られています。小線源治療は単独または外照射と組み合わせた治療が可能です。
希少がんにおける粒子線治療
希少がんに含まれる頭蓋底腫瘍や鼻および副鼻腔の悪性黒色腫、腺様嚢胞(せんようのうほう)がん、嗅神経芽細胞腫瘍は、視神経や視交叉(しこうさ)、脳幹などのリスク臓器が近接している部位に発生します。このような腫瘍は多くの場合に根治的切除が不可能か、できたとしても治療後に大きな機能的な損失を免れない場合、X線では高い線量が照射できない場合に、粒子線治療の特性を生かして適用されます。国立がん研究センター東病院での切除不能鼻・副鼻腔悪性腫瘍に対する陽子線治療で、3年無増悪生存および全生存率が49%および59%と良好な治療成績が得られています。放射線に抵抗性がある疾患の悪性黒色腫についても、大きい分割線量を用いた寡分割照射法を用いることで3年生存率が58%と、X線による放射線治療に比較して良好な初期効果が得られています。
小児がんも粒子線治療、特に陽子線治療が有用な疾患で、化学療法・手術・放射線治療を含めた集学的治療で治療成績が向上した代表です。成人と異なり治療後の晩期有害事象や生活の質(QOL)の重要性が認識されています。現時点では陽子線治療施設で小児がんの受け入れが可能な施設は、国立がん研究センター東病院、筑波大学、静岡県立静岡がんセンター、重粒子線治療では群馬大学と限られていますが、今後は受け入れも整備されて、増えていくことが予想されます。
おわりに
希少がんの治療では、手術や薬物療法、放射線治療などの治療のみならず、診断やリハビリテーション、リンパ浮腫対策などさまざまな専門家が患者さんの治療に関わり、治療後のケアを行っています。今後の治療開発においては治療効果の向上とともに副作用の低減に関する研究が進むと考えられ、患肢や機能の温存を図る集学的治療の中で放射線治療も最適化を図っています。
執筆協力者

- 秋元 哲夫(あきもと てつお)
- 国立がん研究センター東病院
- 放射線治療科

- 井垣 浩(いがき ひろし)
- 希少がんセンター
- 国立がん研究センター中央病院
- 放射線治療科





