トップページ > 診療科 > 脳脊髄腫瘍科 > 診療について
診療について
外来受診について
- 当科では他院で悪性脳腫瘍と診断された患者さんは、紹介状(宛名不要)と画像検査の結果(フィルム・CDなど)があればいつでも受診可能です。どうしても急ぐ場合は、画像検査の結果だけでもかまいません。少しでもお待たせすることがないよう初診予約の方法をご覧ください。
- また、神経膠腫(グリオーマ)と診断され、治療を希望される患者さんは、毎日10時から15時までに初診窓口を受診していただければ、予約なしで受診していただくことが可能です。
- すでに他院で治療を受けていて、今の治療や今後の治療について、当科の医師の意見を聞いてみたい方は、セカンドオピニオン(がん相談対話外来)をお申し込みください。治療の内容によって当科で治療を受けることも可能です。
- 神経膠腫の患者さんに対してはメールによる神経膠腫(グリオーマ)メール相談も行っています。ただしメールでは十分に回答できないことも多く、がん相談対話外来(セカンドオピニオン外来)などを受診されることをお勧めします。
glioma●ml.res.ncc.go.jp(●を@に置き換えください)
診療について
当科で行っている診断・治療について紹介いたします。治療の内容は、原発性悪性脳腫瘍で最も多い神経膠腫をメインに記載してあります。診療の内容を読んでいただけると、医師や看護師だけでなく多くのさまざまな医療スタッフがあなたの治療に携わっているかを理解していただけると思います。悪性脳腫瘍は治療の難しい病気でもありますが、多くのスタッフとともに、患者さん、ご家族はじめ周りの方とも力を合わせて治療していきましょう。
当科の対象疾患について
- 神経膠腫(グリオーマ)(がん情報サービスへリンクします)
がんの冊子 神経膠腫(グリオーマ)(がん情報サービスへリンクします) - 中枢神経系悪性リンパ腫
- 転移性脳腫瘍
- その他の原発性脳腫瘍(成人)
がんの冊子 脳腫瘍(がん情報サービスへリンクします)
がんの冊子 髄膜腫(がん情報サービスへリンクします)
下垂体腺腫
がんの冊子 聴神経腫瘍(がん情報サービスへリンクします) - その他の原発性脳腫瘍(小児)(がん情報サービスへリンクします)
がんの冊子 小児の脳腫瘍(がん情報サービスへリンクします)
神経膠腫(グリオーマ)について
脳は、頭蓋骨という脳を保護する骨に囲まれており、さらに、頭蓋骨の内側にある髄膜という膜によって被われています。脳は大まかに大脳や小脳、脳幹という部位に分けることができ、各部位にさまざまな機能があります。また、脳内には神経線維の多数の束が走っています。大脳をコンピューター、手足を機械に例えると、脳幹はコンピューター(大脳)と機械(手足の筋肉)とを結ぶ電線の束と考えることもできます。さらに細かく見ていくと、脳神経細胞(ニューロン)は神経膠細胞(グリア)と呼ばれる細胞により支持されています。神経膠細胞から発生する悪性脳腫瘍を神経膠腫(グリオーマ)と呼びます。脳腫瘍にはほかのがんのようなTNM分類やステージ分類がありません。代わりに悪性度(グレード)として1から4までの数字を用いて分類されています。
神経膠腫の分類には、組織型も用いられ、大きく、星細胞腫(アストロサイトーマ)と乏突起膠腫(オリゴデンドログリオーマ)に分けられます。星細胞腫と乏突起膠腫が混在した腫瘍は乏突起星細胞腫といい、乏突起膠腫に分類されます。乏突起膠腫は星細胞腫に比べてややおとなしい腫瘍で、薬物療法によく反応します。
神経膠腫の悪性度と組織型を表示するときには、星細胞腫のグレード2あるいは乏突起星細胞腫グレード3という表現を用いますが、次の表のようにそれぞれの腫瘍の名前でも表現されます。最も治療が難しい星細胞腫グレード4の腫瘍は、膠芽腫(グリオブラストーマ)とよびます。毛様状星細胞腫は神経膠腫の中で良性腫瘍に分類され、手術で治ることもあります。
| 星細胞腫系 | 乏突起膠腫系腫瘍 | ||
|---|---|---|---|
| 星細胞腫系 | 乏突起膠腫 | 混合性神経膠腫 | |
| グレード1 | 毛様状星細胞腫 | ||
| グレード2 | びまん性星細胞腫 | 乏突起膠腫 | 乏突起星細胞腫 |
| グレード3 | 退形成性星細胞腫 | 退形成性乏突起膠腫 | 退形成性乏突起星細胞腫 |
| グレード4 | 膠芽腫 | ||
脳腫瘍の診断
神経学的診断
脳腫瘍はCTやMRIで診断されますが、腫瘍のある部位によってさまざまな症状を示します。これを巣症状といいます。腫瘍が大きくなると、頭蓋内の圧力が高くなり、頭痛・嘔気・嘔吐などの頭蓋内圧亢進症状が出現します。
脳の解剖と症状
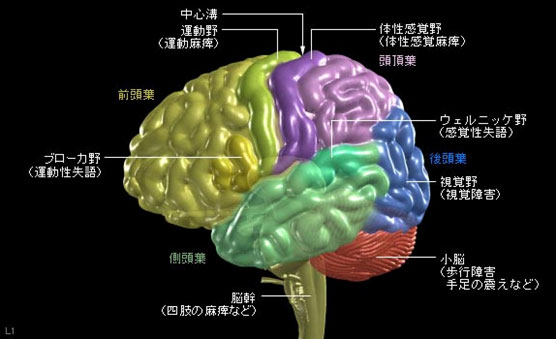
- がん情報サービス(がん情報サービスへリンクします)より転載
(1)頭痛と吐き気、(2)言葉が出ない、(3)手足の麻痺(箸や茶碗がもてない)、(4)しびれ・感覚障害、(5)酔っぱらったようなふらつき、(6)けいれん発作などがみられたら、早めに医師や看護師に相談しましょう。これらの症状は脳梗塞や脳内出血や脳の変性疾患などでもみられます。
また次のような自分でできる簡単なテストで異常をみつけることができます。治療開始後にも神経学的な検査を自分で行い、異常があったら外来受診してください。
- 両上肢挙上試験 手のひらを上にして両上肢を挙上する
- 片足立ち試験 片足で立つ
- 指鼻試験 まっすぐ伸ばした人さし指を鼻の頭に繰り返し付ける
これらのテストの異常は目をつぶると、より症状が増強されます。
- 1. 両上肢挙上試験

麻痺側の腕は、内側を向いて下がる - 2. 片足立ち試験

麻痺側の足では立てない
3. 指鼻試験
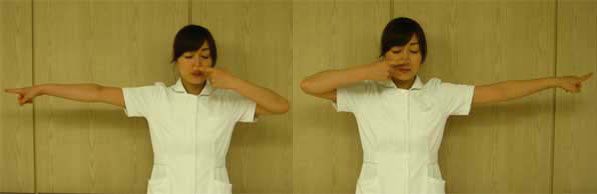
小脳症状(バランス障害)があると、指先が鼻の頭からずれてしまう
CT(CT血管撮影)
脳の断面を検査するにはX線を用いたCTや、磁力を用いたMRIを用います。CT検査は数秒で脳の撮影をすることができるため、脳腫瘍の診断だけではなく、手術後の検査や、脳出血や脳の外傷など急を要するときの検査をするためには大変有用です。
造影剤を利用したCT血管撮影では、腫瘍と脳の血管の関係を調べることができます。当科では、CT血管撮影の結果を「特殊メガネ」を使わなくても、腫瘍と脳の血管が立体的(3次元的)に見えるモニターを企業と共同開発し、診療に役立てています。
脳血管撮影(左)とCT血管撮影(右)
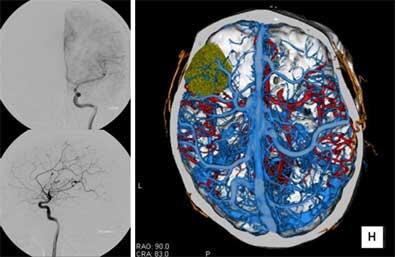
腫瘍(黄色)と動脈(赤)・静脈(青)の関係がCT血管撮影でよくわかる
MRI
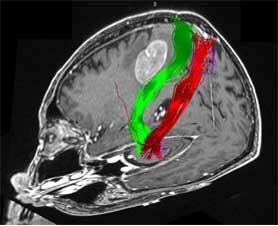
右前頭葉の腫瘍の直下を左手足の運動神経線維(緑)が走っている。(赤は右手足への運動神経線維)
最近MRIでは腫瘍の診断だけではなく、腫瘍の位置と運動野(手足を動かす脳の場所)や神経線維などの関係を調べることができます。このような検査により、より手術を安全に行うことができます。またMRIでも脳の血管を調べることもでき、MRAといいます。
MRIにはさまざまな撮影法があり、手術を安全に行うために、入院中何度もMRIをとることがあります。
脳血管撮影 (プロポフォールテスト)
脳には言語や高次機能のある側を優位半球と呼びます。ほとんどの右利きの人は、左大脳半球(左前頭葉や側頭葉)に言語の機能がありますが、左利きの人の約7割は左大脳半球に、約3割は右大脳半球に言語があります。脳腫瘍の手術や治療のためには、優位半球がどちらにあるかを検討することが重要なことがあります。そのために、脳血管撮影を行い、頸動脈に進めたカテーテルの先からプロポフォールという麻酔薬を流し、左右どちらの半球が言語に関係しているか調べる検査をプロポフォールテストといいます。腫瘍が言語野(言葉の中枢)の近くにある患者さんの場合には、手術を安全に行うためにこの検査を行います。
PET
がんを診断するために全身のFDG-PET検査が人間ドックで行われています。これは空腹な状態で放射線同位元素(アイソトープ)を標識した糖液(FDG)を注射すると、がんが正常な組織よりも最初に糖液を取り込む性質を利用した検査で、がんの存在部位をカラー画像上で赤く表示することができます。しかし脳は糖を大量に取り込んで消費しているため、FDG-PETという方法で、脳腫瘍を診断することが難しいことがあります。正常な脳細胞はアミノ酸を代謝することがほとんどなく、腫瘍細胞のみがアミノ酸を取り込むという性質を利用したアミノ酸PETが行われています。アミノ酸PETを用いると、脳腫瘍の再発や悪性度・活動性を診断することができます。当院ではFDG-PETのかわりに、メチオニンというアミノ酸を利用したメチオニンPET(MET-PET)やフェニルアラニンPET(BPA-PET)などを行い、脳梗塞か脳腫瘍かを鑑別したり、脳腫瘍の再発と放射線による障害との鑑別に役立てています。
脳腫瘍と脳梗塞の鑑別

【MRI】 【FDG-PET】 【MET-PET】
MRIで脳梗塞疑われた患者さんのMRIとPET。 MET-PET(メチオニンPET)では、メチオニン(アミノ酸)のとりこみがあり、赤くなっているため神経膠腫と考えられた(↑)。
手術
悪性脳腫瘍の手術(マイクロサージェリー)
悪性脳腫瘍は、脳の中から発生し、脳の中にしみ込むように(浸潤)腫瘍が大きくなります。手術の原則は、手足の麻痺や言語の障害を残すことなく機能を温存しながら、可能な限り腫瘍を摘出することが重要です。手術は顕微鏡を使用し、正常組織や血管を傷つけないように丁寧に腫瘍を摘出します。神経膠腫などの悪性脳腫瘍では、腫瘍の摘出率と生存期間の長さが相関しますが、MRI上腫瘍が全摘出できているように見えても、正常組織に腫瘍が浸潤しているため、術後に放射線化学療法を行います。
一方で、中枢神経系悪性リンパ腫や胚腫(ジャーミノーマ)は、化学療法や放射線治療で腫瘍が小さくなるので、病理診断をつけることが重要です。手術中に、どのような腫瘍なのか診断することを術中迅速診断といいますが、術中迅速診断を行うためには病理医の役割がとても大切です。
手術を安全に行うためには医師や看護師だけでなく、理学療法士・作業療法士・言語療法士・心理士・臨床工学士・放射線技師など多くの医療スタッフが協力して手術を行います。
- 悪性脳腫瘍の手術画像
(クリックすると、画像をご覧いただけます。手術中の写真などが表示されますのでご了承ください。)
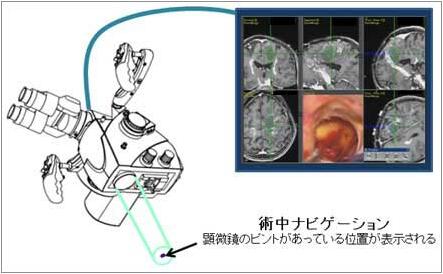
術中ナビゲーション
手術中に腫瘍の切除範囲や脳の重要な機能の位置を確認するために、ナビゲーション装置が用いられます。カーナビゲーションと同じ機能をもち、顕微鏡のピントがあっている位置がコンピューター画面上に表示されます。
術中モニタリング
手足の運動や感覚をつかさどる神経線維やこれらの脳の中枢領域を確認するために、手術中に脳や手足を刺激し、脳波(体性感覚誘発電位:SEP)や筋電図(運動誘発電位:MEP)をとりながら手術を行います。手足に麻痺を残さないため、SEPやMEPに変化がないことを確認しながら手術を行いますので、臨床工学士の役割がとても大切です。
- 体性感覚誘発電位(SEP)
(クリックすると、画像をご覧いただけます。手術中の写真などが表示されますのでご了承ください。)
覚醒下手術
言語や高次機能を損なうことなく安全に手術を行うために、手術に患者さんと話をし、言語テストを行いながら手術を行います。また手足の細かい動きを確認しながら、手術を行うこともあります。脳の表面をまず電気で刺激し、脳の機能地図を作成します(マッピング)。脳の機能的な部位が弱い電流で刺激されると、機能が一時的に(数秒間)麻痺し、言語の障害や手足の麻痺が出現します。刺激しても機能障害が生じないところを丁寧に切除していくことにより腫瘍を可及的に摘出することができます。
手足の痛みは脳で感じますが、脳そのものには「痛みのレセプター(痛みを感じる器官)」がないため、麻酔をかけずに覚醒下状態で腫瘍を切除しても、痛みを感じることはありません。皮膚切開を行い頭蓋骨を開頭するまでは通常の全身麻酔を行いますので、患者さんは痛みを感じることはありません。手術中に、医師・看護師・言語療法士・心理士・理学療法士・作業療法士など多くのスタッフが患者さんを励まし、脳の機能を確認しながら、少しずつ丁寧に腫瘍を取り除きます。
- 覚醒下手術
(クリックすると、画像をご覧いただけます。手術中の写真などが表示されますのでご了承ください。)
5-アミノレブリン酸(5-ALA)を用いた手術
酸素を体内に運ぶ赤血球のもととなるヘモグロビンはヘムという鉄原子とプロトポルフィリンIXから構成されています。5-ALAはヘムの生合成原料となる天然のアミノ酸で、生体内で合成されます。5-ALAを服用すると体内に吸収された後、生体内の酵素でプロトポルフィリンIXという代謝産物になりますが、腫瘍細胞ではプロトポルフィリンIXのまま存在するため、この物質に紫青色の光を当てることにより赤い蛍光を発するようになります。脳腫瘍は、正常の脳細胞に比べてプロトポルフィリンIXに代謝する力が強いため、特に赤く発光するようになり、正常脳と容易に区別することが可能になります。ドイツの膠芽腫を対象とした臨床試験では、この薬剤を患者さんに服用して手術をした方が、腫瘍の摘出率が高くなり、再発までの期間を有意に延長することが報告されています。
- 5-ALAを用いた手術
(クリックすると、画像をご覧いただけます。手術中の写真などが表示されますのでご了承ください。)
術中MRI
脳腫瘍の手術は機能を温存することが最も重要であり、ほかのがんの手術のように正常な部分も含めて大きく腫瘍を取り除くことが困難です。悪性脳腫瘍と正常組織の境界が不鮮明な場合には、肉眼では腫瘍が残存しているかどうか判断できないことがあります。腫瘍が摘出できているかどうかを確認するためには、これまでは手術後に施行するMRIで判断していましたが、術中にMRIを撮影することにより、腫瘍の残存がないかを確かめ、さらに腫瘍を摘出することが可能となります。当センターでは術中MRIだけでなく、DSA(血管撮影装置)やCTも兼ね備えた手術室で、腫瘍を摘出しています。
術中MRI・CT・DSAを利用した脳腫瘍摘出術
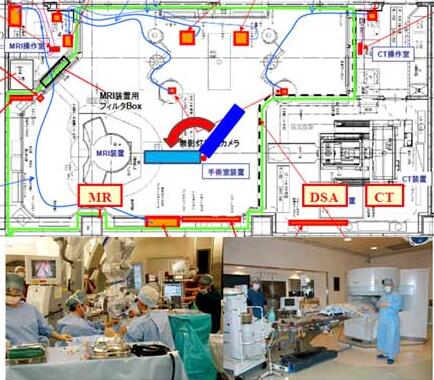
顕微鏡下に手術を行い、腫瘍の残存を手術中にMRIやCTで確認します。
神経内視鏡
脳室は脳の深いところにあり、脳脊髄液を賛成しています。この中に腫瘍ができた場合に神経内視鏡を用いて腫瘍を摘出することができます。また脳室の中に腫瘍ができると、脳脊髄液の流れがせき止められ水頭症をきたすことがあります。水頭症が起こると、頭蓋内圧が高くなり、意識障害の原因となります。水頭症の中には、第三脳室を神経内視鏡を用いて切開することにより(第三脳室開窓術)、新たな脳脊髄液の流れをつくり、水頭症を解除してあげることができます。
放射線治療にはさまざまな方法があります。治療に当たっては脳神経外科医・放射線科医とよく相談する必要があります。当院では治療の効果をあげ、放射線の影響をできるだけ少なくするために毎週脳腫瘍放射線治療カンファレンスを行い、お互い緊密に連携しています。
局所照射
神経膠腫などの悪性脳腫瘍は腫瘍が脳の中に浸潤しています。MRI上腫瘍が全摘出できていても、腫瘍が正常脳組織内に浸潤している可能性があるため、放射線照射はMRI上の腫瘍の外側約2cmの範囲に照射を行います。脳腫瘍の組織によって放射線照射量が異なります。
IMRT(強度変調放射線治療)
局所照射の方法ですが、できるだけ正常組織への照射が少なくするようにして、かつ複雑ながんの領域にだけ強い放射線が当たるようにコンピューターで制御し、各方向からの放射線量を不均等に調節して照射する方法です。正常組織への照射が少なくなるため、脳への放射線障害が少なくなることが期待されています。またより高い線量の放射線照射を行うことも可能です。
IMRTはコンピューター制御ですが、照射範囲の決定や複雑な計算・シミュレーションは、放射線科医と放射線物理士がきめ細かに行う必要があるため、準備にとても時間がかかります。当院では、神経膠腫ではグレード2や視神経や視床などの近くに腫瘍がある場合に用いることが多いです。
IMRTを用いた放射線治療
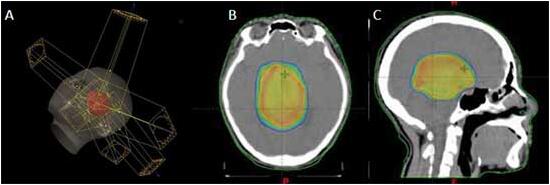
視床の神経膠腫に対して、腫瘍以外の大脳実質には余分な放射線がかからないようにIMRTを用いて行うことで(A)、放射線障害の軽減が期待される。B,Cは視床神経膠腫に対する線量分布図。
全脳照射
多発性の転移性脳腫瘍や中枢神経系悪性リンパ腫など、脳全体に腫瘍が広がる腫瘍に対して行っています。全脳照射では、数年後に認知機能の低下が10%程度にみられることが報告されており、記憶の中枢である海馬への照射を避けた方法を行うことも計画中です。
定位放射線照射
ガンマナイフ・サイバーナイフ・Xナイフなどの器械があり、1個から4個の転移性脳腫瘍や再発を繰り返す良性脳腫瘍などに、ピンポイントで照射する方法で、通常3cm以下の腫瘍に対して治療が行われます。これらの器械での治療は1回で終了しますが、やや大きめの腫瘍に対してXナイフを用いた分割照射を当院で行っています。
放射線治療で大切なこと
放射線治療の期間は局所照射で約6週間、全脳照射で2~3週間です。放射線治療は医師や技師が患者さんのために時間をかけて準備しますが、実際の治療は15分程度で終わります。しかし、入院で放射線治療を行うと、患者さんの多くはベッドで休んでいることが多くなり、それにより体力低下をきたし、その原因が放射線治療の影響であると感じることが多くなります。当科では放射線治療をできるだけ外来で行うことを勧めています。通院は大変ですが、自宅にいると寝ているよりも動いていることが多くなるため、食欲不振や疲労感なども少なります。また入院中に食欲不振・体調不良を感じても、治療終了後約1ヵ月で症状が改善しますのでご安心ください。
化学療法・薬物療法 (悪性神経膠腫に対する治療薬)
テモゾロミド
テモゾロミド(テモダール(R))は主に神経膠腫に対して用いられる経口のアルキル化剤で、これまでのアルキル化剤(ニドラン(R))に比べて効果のほかに骨髄抑制などの副作用も軽いことが特徴です。グレード2の星細胞腫は残存腫瘍がある場合には放射線治療のみで治療します。またグレード2の乏突起膠腫はテモゾロミドのみで治療することもあります。グレード3の悪性星細胞腫・悪性乏突起膠腫やグレード4の膠芽腫ではテモゾロミド化学療法を併用します。放射線治療中にはテモゾロミドを連日服用します。テモゾロミド併用化学療法後、維持療法としてテモゾロミドを4週間ごとに、グレード3の神経膠腫では1年間、グレード4の膠芽腫では2年間投与します。
主な副作用は便秘で、酸化マグネシウムなどの緩下剤の服用が必要です。また白血球などの骨髄抑制は比較的軽いものの、リンパ球減少がしばしばみられ、免疫能低下によるニューモシスチス肺炎を合併することがあり、ST合剤(バクタ(R))を予防的に内服します。
抗がん剤による晩発性の副作用として白血病などの二次がんのほかに、不妊・無月経などが起こることがあります。男性では無精子症をきたすこともあり、化学療法前に、精子保存などを勧めています。
テモダールとの組み合わせ
テモダールの効果を増強する可能性のある薬剤として、インターフェロン・プロカルバジンなどがあり、再発した悪性神経膠腫に対して国内で使用されています。
ベバシズマブ(再発膠芽腫に対する治療)
膠芽腫は血管内皮増殖因子(VEGF)を分泌し、腫瘍への栄養を得るための血管の新生をうながします。ベバシズマブはVEGFを中和する抗体分子標的薬で、腫瘍への血管新生を抑制し、腫瘍増殖を抑制します。欧米ではテモゾロミドで再発した膠芽腫の患者さんに対する標準治療薬として投与されています。日本でも現在医薬品機構で審査中です。
カルボプラチン・エトポシド
白金製剤であるカルボプラチンやエトポシド(トポイソメラーゼ阻害薬)は、米国のガイドライン(NCCN)に再発の悪性神経膠腫に対する治療薬として記載され、国内でも使用されています。白血球・血小板低下などの骨髄抑制が強いのが特徴です。
治験など
再発した悪性神経膠腫・膠芽腫の患者さんに対しては、ペプチドワクチンや、分子標的薬などを用いた治療試験(治験)を行っています。
治験については「新薬の治験と臨床試験薬について」をご覧ください。
また治験に参加できるかどうかは神経膠腫メール相談でも受けております。
glioma●ml.res.ncc.go.jp(●を@に置き換えください)
ステロイド
腫瘍が増大し脳浮腫(脳のむくみ)が増大した場合、ステロイドを投与すると一時的に症状が改善します。ステロイドは長期に投与すると、糖尿病・骨粗鬆症・骨折・深部静脈血栓症(肺塞栓)・免疫力低下(肺炎などの感染症)などの原因となり注意が必要です。
体重変化・食欲不振について
放射線化学療法による食欲低下・体重減少は患者さんが、治療に先立ち不安を訴えるものです。治療中は本人の食べたいものを分割して食べてもかまいません。治療中に体重が減らないことを目標に、治療が終われば食欲不振も改善するものであることを理解して治療を進める必要があります。必要な場合には入院・外来で栄養管理士が相談にのります。
気分の落ち込みについて
悪性脳腫瘍・がんといわれて、ほとんどの患者さんは気持ちが落ち込みます。治療がうまくいっているにもかかわらず、治療に対する不安から日常生活や仕事・学業にも影響がでることもあります。大切なことは主治医とよく病状や治療の内容について相談し納得することです。当科では外来受診時に気分の落ち込みなど精神的状態に対してもスクリーニングテストを用いながら注意して診察しています。落ち込みが激しいときなどは、精神腫瘍科の医師の診察を受けていただくよう勧めています。
脳腫瘍家族サポートグループ「脳腫瘍家族テーブル」について
神経膠腫になった患者さんの中にはさまざまな治療を行っても腫瘍が大きくなり、手足の麻痺や意識障害が進行することがあります。最もつらいのは患者さんご本人ですが、患者さんが動けなくなる・意思疎通ができなくなることは、介護をするご家族にとって肉体的・精神的にも大変つらいことです。しかしながら、病院の外で悪性脳腫瘍の患者さんに接することはまれで、患者さんやご家族がどのような体験をされているのかあまり情報がありません。介護するご家族から、ほかの患者さんの家族の気持ちや体験を聞きたいという多くの声が、医師や看護師だけなく、多数相談支援センターに寄せられています。
当センターの相談支援センターでは、当院で治療を行う悪性脳腫瘍の患者さんのご家族を対象とした「語り」の場(患者・家族サロンとも呼ばれる)を提供しています。われわれの脳腫瘍家族テーブルは、参加された患者さんのご家族が自分の体験を語ることで少しでも不安が解消されることを目的として始められました。当センターの医療ソーシャルワーカー(がん専門相談員)がファシリテーターとして主導的にかかわり、守られた空間の中で家族同士のコミュニケーションを促進させ、自分の体験を自由に表出できるようサポートしています。参加された多くの方から、「ほかの方の話を聞いて、解決のヒントを得た」、「参加して良かった」、「このような会はぜひとも継続してほしい」という感想をいただいています。
