大腸がんの「低侵襲手術」と「新たな標準治療」より負担の少ない標準治療の開発に邁進

注:本ページは2021年12月時点の情報です。
近年、大腸がんの手術は、「腹腔鏡下手術」や「ロボット支援下腹腔鏡手術」など、患者さんに負担が少ないと考えられる“低侵襲 手術″が主流になっています。
また、当センターが事務局となっている日本臨床腫瘍研究グループ(JCOG)大腸がんグループ では、ステージ4の大腸がんの新たな標準治療を検証しました。
大腸がんの低侵襲手術とステージ4の新たな標準治療に ついて、JCOG大腸がんグループ代表で中央病院大腸外科長の金光幸秀医師が解説します。
中央病院大腸外科長
金光 幸秀 (かねみつ ゆきひで)医師
経歴紹介
1990年名古屋大学医学部卒業。
愛知県がんセンター中央病院消化器外科部医長などを経て、2013年より現職。
JCOG大腸がんグループ代表を務め、 新たな治療法、治療機器の開発にも力を入れる。
お知らせ
金光医師が科長を務める中央病院大腸外科のHPには大腸がんについての情報が満載です。
以下バナーより是非ご覧ください。![]()
結腸がんは腹腔鏡下手術 直腸がんはロボット手術が主流
大腸は長さ1.5から2mの臓器で、そこに発生するがんは大きく結腸がんと直腸がんに分けられます。
結腸がんと直腸S状部がんの手術は「腹腔鏡下手術」、中下部の直腸がんには「ロボット支援下腹腔鏡手術」が主流になってきており、当院の大腸がん手術の約8割がいわゆる低侵襲手術です。
腹腔鏡下手術は、二酸化炭素でお腹を膨らませて皮膚に4個から5個の孔(あな)を 開け、そこから小型カメラである腹腔鏡や 手術器具を入れて、モニターで観察しながら、がんと周囲のリンパ節を切除する方法です。
腹腔鏡下手術の利点は、お腹を大きく開けて行う「開腹手術」と比べると出血とキズ(創)の感染が少なく、在院日数が若干短いことです。手術によるキズが小さく、痛みも少ないとされています。
ただ「大腸癌治療ガイドライン2019年版」では開腹手術が標準治療で、腹腔鏡下手術は、個々の手術チームの習熟度を十分に考慮して適応を決定すべき手術法に位置付けられています。そのため、当院では慎重に安全性を検証しつつ、腹腔鏡下手術の適応を拡大してきました。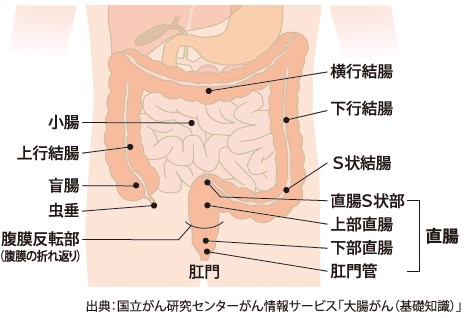
▼中央病院大腸外科のホームページに「大腸がんの手術」に関して詳しく記載しています。ご覧ください。
ロボット支援下腹腔鏡手術は、手術支援ロボット「ダ・ヴィンチ」を使った手術です。ロボットが手術を行うわけではなく、外科医が3次元の立体画像を見ながら、電気メスなどがついた鉗子を操作し、がんと周囲のリンパ節を切除します。
直腸がんでは、2018年4月から保険診療でロボット支援下腹腔鏡手術が実施できるようになりました。
肛門に近い直腸の中下部は狭い骨盤の中にあるため、従来の腹腔鏡では手術が難しいのですが、ダ・ヴィンチを使うと精密な操作が可能です。
一般的な腹腔鏡は 鉗子を直線的にしか動かせないのです が、ダ・ヴィンチの鉗子は多関節で360度動かせます。手ぶれ防止装置がついており安全性が高いのも利点です。
▼中央病院大腸外科のホームページに「ダ・ヴィンチ手術」に関して詳しく記載しています。ご覧ください。
再発を防ぐために開腹手術が必要な場合も
ただし、結腸がん、直腸がんのどちらも、腫瘍が大きく周囲の臓器まで広がっている可能性がある場合には、外科医の手で包み込むように取り除かないと、がんが飛び散り再発を招く危険があるため、開腹手術で治療します。
当院では、がんを治すことを最優先に、合併症が少ない手術を提供したいと考えています。
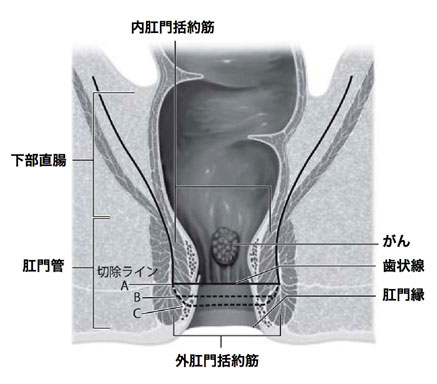
また、直腸がん手術では、性機能、排尿 機能に関わる「自律神経温存手術」にも力を入れています。肛門機能が温存できるかどうかも大きな問題ですが、当院では下部直腸がんでも約8割の患者さんの肛門が温存できています。
ギリギリのところで肛門を残した場合には、がんが再発したり、術後の失禁が問題になったりして患者さんのQOL(生活の質)がかえって低下することがあるため、肛門を温存するかどうかは専門的な判断が重要です。
切除不能な転移のあるステージ4の標準治療を検証
大腸がんでは、肝臓、肺、腹膜など他の臓器に転移があるステージ4の状態でも、切除が可能ならがんを取り除きます。 大腸と肝臓、肺、腹膜の病巣を取り除けば、治る可能性があるからです。
他の臓器へ転移した病巣を取り除くの が難しい場合でも、大腸がんによる腸閉塞、高度な貧血などの症状があるときには、症状を軽減するために、大腸にある病巣(原発巣)を手術で切除します。
ただ、症状がない場合に手術で原発巣を取り除く意義があるのかどうかは、これまで分かっていませんでした。
そこで、JCOG大腸がんグループで は、当院を含む38病院で2012年6月から2019年4月に大腸がんのステージ4と診断さ れ、腸閉塞や高度の貧血などの症状がない患者さん165人を対象にした無作為化比較第3相試験(注)を実施しました。
この試験では、ステージ4で症状のない患者さん165人を無作為に2群に分け、「薬物療法単独治療を受けた84人」と、「原発巣切除後に薬物療法を受けた81人」 の生存期間を比較しました。
その結果、原発巣を切除した後に薬物 療法を行っても、生存期間は長くならないという事実が世界で初めて確認されました。
転移巣を切除する手術を行った群では、薬物療法による重度の副作用の頻度が高く、手術合併症で亡くなった方が3人いたのも看過できない事実です。
今後は、転移巣が切除不能で症状のないステージ4大腸がんの患者さんに対しては原発巣の切除は行わず、薬物療法単独で治療するのが、世界的にも標準治療になると考えられます。
原発巣を切除する手術をしても意味がないことが科学的に証明されたのは、将来の患者さんのために、この臨床試験に参加してくだ さった方々のお陰です。
この場を借りて参加してくださった患者さんとそのご家族に感謝申し上げます。
注:無作為化比較第3相試験とは、多くの患者さんを無作為に2つ以上のグループに分け、 治療の効果や副作用を調べて最終的な確認を行うこと。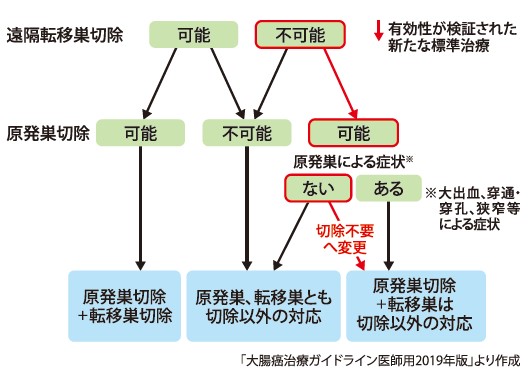
▼2021年2月10日 プレスリリース
ステージ4大腸がんの新たな標準治療を検証
次世代のより良い標準治療と遠隔手術支援機器の開発目指す
JCOGは、科学的証拠に基づいて、患者さんに推奨すべき標準治療や診断方 法などの確立を目指す研究活動を行うグループです。
患者さんに適した治療を提供しつつ、さらに、大腸がんの患者さんの予後やQOLが改善するような治療法を開発することは当センターの使命でもあります。
なかでも私が特に力を入れたいと考えているのが、直腸がんの世界的な標準治療の開発です。日本を含むアジアは外科治療が主流ですが、欧米では、抗がん剤と放射線療法を組み合わせた化学放射線療法が中心です。
海外の大腸がん専門医たちとも協力し、どちらがより生存率と機能温存率が高いのか科学的に検証しつつ、双方の良いところを取り入れて世界的な標準治療を確立できたらと思います。
一方、日本医療研究開発機構(AMED)の研究班として、8Kスーパーハイビジョン技術を用いた新しい「遠隔手術支援型 腹腔鏡手術システム」の実用化を目指した研究も進行中です。
大腸がんの患者さんが増える中で、高度な技術を持った大腸外科専門医は不足し、地域的な偏在がみられます。
例えば当院から、8Kという超高精細な映像データを用いて遠隔地の病院に手術支援ができれば、全国どこでも質の高い腹腔鏡下手術が受けられるようになる可能性があります。
当院の患者さんに高精度の手術を提供するとともに、より多くの患者さんが、大腸がんになってもできるだけ再発や後遺症なく生きられるようになることが、私たち大腸外科チームの願いです。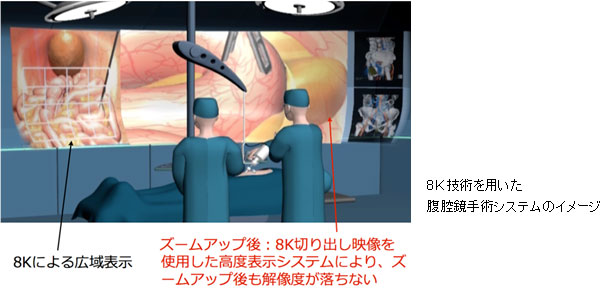
▼8Kスーパーハイビジョン技術を医療応用する国家プロジェクトの最新情報
2021年11月2日 プレスリリース
8K腹腔鏡手術システムによる映像を伝送し遠隔で手術支援を行う世界初の実証実験で医学的有用性を確認
