「婦人科がんの手術」と「知ってほしい子宮頸がんとワクチンの知識」後遺症の少ない手術で忙しい女性たちの活躍を応援
更新日 : 2025年4月1日

一生涯にがんになる確率は男性のほうが高いのですが、25歳から55歳までに限定すると、女性のほうが罹患率は高くなっています。 中でも、仕事や育児などに忙しい現役世代の女性に多いのが、子宮頸がんと子宮体がんです。 女性特有の臓器に発生するがんの外科治療を行う中央病院・婦人腫瘍科長の石川光也医師が、婦人科がんの治療と新しい診断・治療法の開発、知ってほしい子宮頸がんワクチンの基礎知識をお話しします。
中央病院婦人腫瘍科長 石川 光也 (いしかわ みつや)医師
経歴紹介
1996年慶應義塾大学卒業。大学病院での研修の後、国立埼玉病院、東京歯科大学市川総合病院、当院婦人腫瘍科医長などを経て、2023年より現職。
「30代で婦人科がんの手術を受け、50年以上生存する方が今後増加します。当院では、質の高い手術を提供しています。」
後遺症の少ない手術でQOLを向上
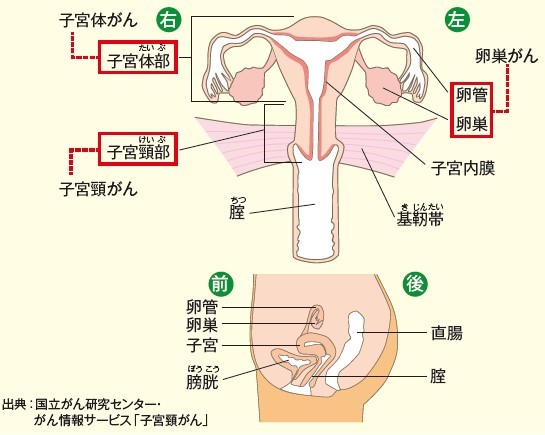
婦人腫瘍科は、主に、「子宮頸がん」「子宮体がん」「卵巣がん」の診断と外科治療を担当する診療科です。化学療法を担当する腫瘍内科や放射線治療科と連携しながら治療を提供しています。子宮がんは、入り口部分の頸部に発生する子宮頸がんと、その奥の内膜にできる子宮体がんに分けられ、治療法も異なります。
「子宮頸がん」のうち、がんが子宮頸部を超えて広がっているものの、骨盤壁には達していないIIB期までは、手術で摘出が可能です。手術では子宮だけではなく、子宮を支える基靭帯まで広く切除する「広汎子宮全摘出術」と「骨盤リンパ節郭清」が標準治療です。この手術では、排尿障害が出やすいのが難点ですが、当科では、がんをしっかり取り除きつつ、排尿に関わる自律神経を温存する手術を行い、排尿障害の軽減に取り組んでいます。手術のみで経過をみるため早く社会復帰ができる特徴があります。
化学療法では副作用が出ますし、放射線療法では、膀胱が硬くなることによる夜間頻尿や、リンパ浮腫が出現しやすくなります。
当院では、がんをしっかり切除し、後遺症の少ない手術を提供しています。再発のリスクが高い場合には化学療法や放射線療法を追加しています。
子宮頸がんとHPVワクチンについて
子宮頸がんは子宮の入り口にできるがんです。早期に発見すれば治癒率が高いのですが、進行すると再発したり命を落としたりする危険が増えてきます。日本では年間およそ1万人が罹患し、約3000人が子宮頸がんで命を落としています。子宮頸がんは20歳代から高齢者まで広い年齢層で発症します。特に近年の日本では、若い方の子宮頸がんが増えています。
早期がんでは患部のみの切除で子宮を温存できることもありますが、進行がんではがんの治療のために子宮を失い妊娠できなくなるため、早期発見がなによりも大事です。子宮頸がんの自覚症状は不正出血です。しかし前癌病変やごく初期の子宮頸がんでは全く自覚症状がありません。そのため、早期に発見するには子宮がん検診が重要です。
子宮頸がんの多くは、発生にヒトパピローマウイルス(HPV)の感染が関連しています。HPVは性交渉で感染するウイルスです。感染そのものはまれではなく、多くの場合症状のないうちに排除されると考えられますが、一部の人では感染が長期間持続し、異形成とよばれる前がん病変を経て、数年以上をかけて子宮頸がんに進行します。
HPVワクチンとは、HPV感染を予防するワクチンです。感染したウイルスを排除したり、感染した細胞を治療したりする効果はありません。そのため性交渉が始まる前にワクチンを接種することが大事です。
WHO世界保健機関は、HPVワクチンと子宮頸がん検診をしっかりと行なうことで子宮頸がんを排除することができると呼びかけています。すでにワクチン接種が普及している国では、子宮頸がんの患者数が減ってきていることが示されています。
日本では2013年に原則無料の定期接種になりましたが、「接種後の多様な症状」がマスメディアを通して広まり、不安が広がりました。そのため日本では、積極的なワクチン接種が控えられていました。その後、国の調査研究などから、ワクチンを接種していない人でも同様の症状が起きていることがわかり、HPVワクチンの安全性について特段の懸念は認められないことが確認されました。このような経緯を経て、日本でもようやくHPVワクチン定期接種が進められるようになりました。行政のお知らせをよく確認して、ワクチン接種を受けていただきたいと思います。
がんの解説「子宮頸がん」シリーズ
子宮頸がんの知識を分かりやすく解説したページができましたのでぜひご覧ください。ワクチンについても詳しく解説しています。
進行子宮体がんは拡大手術で
「後遺症を残さない」という治療方針は、「子宮体がん」の治療でも同様です。 子宮体がんの中でも、再発が中リスクの患者さんには、術後化学療法をする病院が多いのですが、当院では手術で確実にがんを取り除き、経過をみます。子宮体がんの場合、手術でがんが取り除けるのはI~III期までの患者さんです。骨盤リンパ節の頭側にある傍大動脈リンパ節に転移があると、III期の中で最も進行したIIIC2期に分類されます。
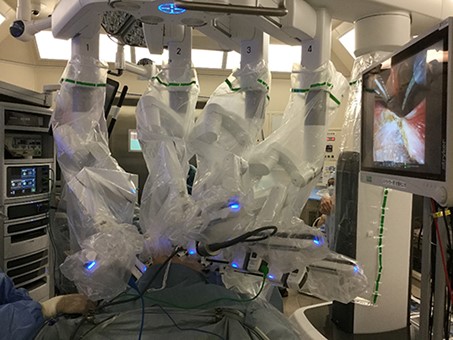
早期の子宮体がんに対しては、2019年6月から腹腔鏡手術、2020年4月からは手術支援ロボット「ダヴィンチ」を用いたロボット手術をスタートしました。ロボット手術と腹腔鏡手術は、腹部に数ミリの穴を5から6個開けて、そこから小型カメラと手術器具を入れ、がんを取り除く手術です。開腹手術に比べて術後の痛みが少なく、回復が早いのが利点です。
2024年は32例実施しました。