多発性骨髄腫の検査・診断について
更新日 : 2025年6月19日
前回の動画▷多発性骨髄腫の原因・症状について
検査について
多発性骨髄腫の診断や治療方針を決めるためには、血液検査、尿検査、骨髄検査(骨髄穿刺・骨髄生検)のほか、骨のX線検査、CT、MRI、PETなどの画像検査が行われることがあります。こうした検査で、骨髄腫細胞の有無を確認するほか、骨の状態、全身の臓器の合併症の有無などについても調べることができます。
血液検査
血液検査では、赤血球、ヘモグロビン、白血球、血小板などの数値を測定し、造血機能がどのくらいあるか調べます。また、骨髄腫の進行度や腎機能を調べるために、免疫グロブリン、Mタンパク、クレアチニン、カルシウム、アルブミン、β2ミクログロブリンなども測定します。
尿検査
多発性骨髄腫の患者さんの尿には、Mタンパクの1つであるベンスジョーンズタンパク(BJP)が排出されます。尿検査で、このタンパクの有無を調べるほか、腎機能の状態も確認も行います。24時間に出る尿を集めて尿中のMタンパクの量などを調べる全尿検査も行われます。
骨髄検査(骨髄穿刺、骨髄生検)
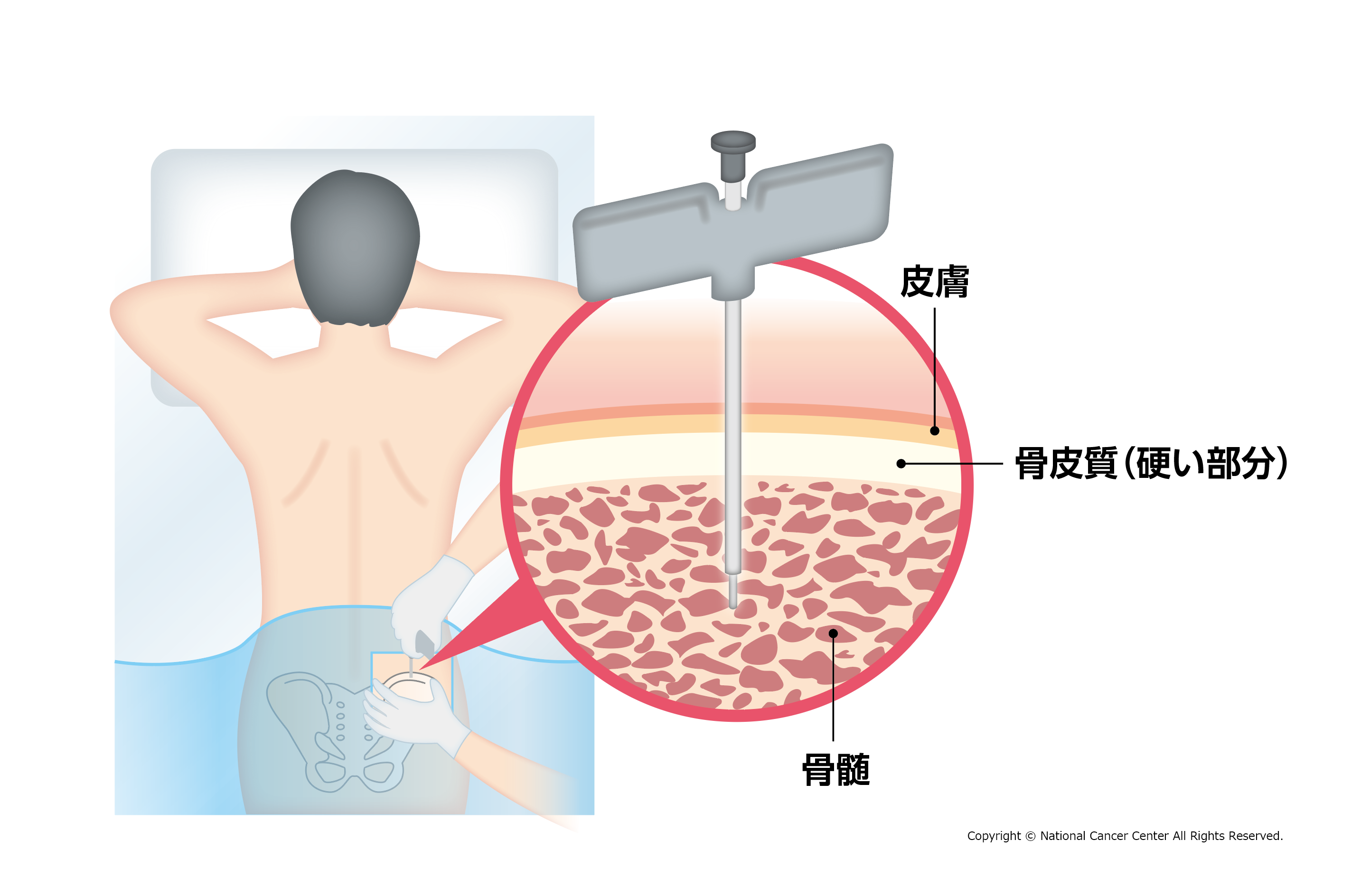
骨髄検査*は、血液やリンパのがんの診断や病型を確定するために必要な検査で、腸骨(腰の骨)などから骨髄液を採取(骨髄穿刺)、もしくは骨髄組織を採取(骨髄生検)して、骨髄腫細胞の種類や悪性度を調べます。細胞の表面に出ているマーカー(腫瘍の存在や特徴をあらわす目印)の検査で確定診断を行う場合もあります。また、染色体の異常を調べる染色体検査は、予後を予測したり、治療法を決定するために行われます。
*骨髄検査:腸骨(腰の骨)に針を刺し、骨の中にある骨髄組織をとる検査です。注射器で骨髄液を吸引する骨髄穿刺と、特殊な太い針を刺して、骨髄組織の一部を採取する骨髄生検があります。とれた組織を顕微鏡で観察することで、血液を造る機能や血液疾患の原因、腫瘍細胞の有無などが分かります。血液・リンパのがんの診断や治療法の選択、治療効果の判定に重要な検査です。
(がん情報サービス:https://ganjoho.jp/public/qa_links/dictionary/dic01/modal/kotsuzuikensa.html)
画像診断(X線、CT、MRI、PET検査)
全身への病気の広がりや骨の状態を確認するために行います。もっとも一般的なX線検査では、全身の骨病変や病的骨折の有無を調べます。より小さな骨の病変や骨髄腫細胞の広がりを調べるには、CTやMRI検査が行われることもあります。さらに、最近では骨髄外にある病変を検査するためにPET検査*なども行われます。
なお、多発性骨髄腫が疑われる場合、造影剤によって腎機能が悪化することがあるため、造影剤を使った画像検査は基本的に行えません。
*PET検査:治療前にがんの有無や広がり、他の臓器への転移がないかを調べたり、治療中の効果を判定したり、治療後の再発がないかを確認するなど、さまざまな目的で行われる精密検査。ブドウ糖ががんに集まる性質を利用し、FDG(放射性フッ素を付加したブドウ糖)という薬剤を用いて、がん細胞に取り込まれたブドウ糖の分布を確認することで、がんの位置や広がりが診断できる。
(がん情報サービス:https://ganjoho.jp/public/dia_tre/inspection/pet.html)
病型と病期(ステージ)
形質細胞ががん化する形質細胞腫瘍には、さまざまな病型があります。国際骨髄腫ワーキンググループ(International Myeloma Working Group:IMWG)の診断基準では、骨髄中の骨髄腫細胞の有無、血液・尿中のMタンパクの有無、臓器障害(高カルシウム血症、腎不全、貧血、骨病変など)の有無などによって、以下のような病型に分類されます。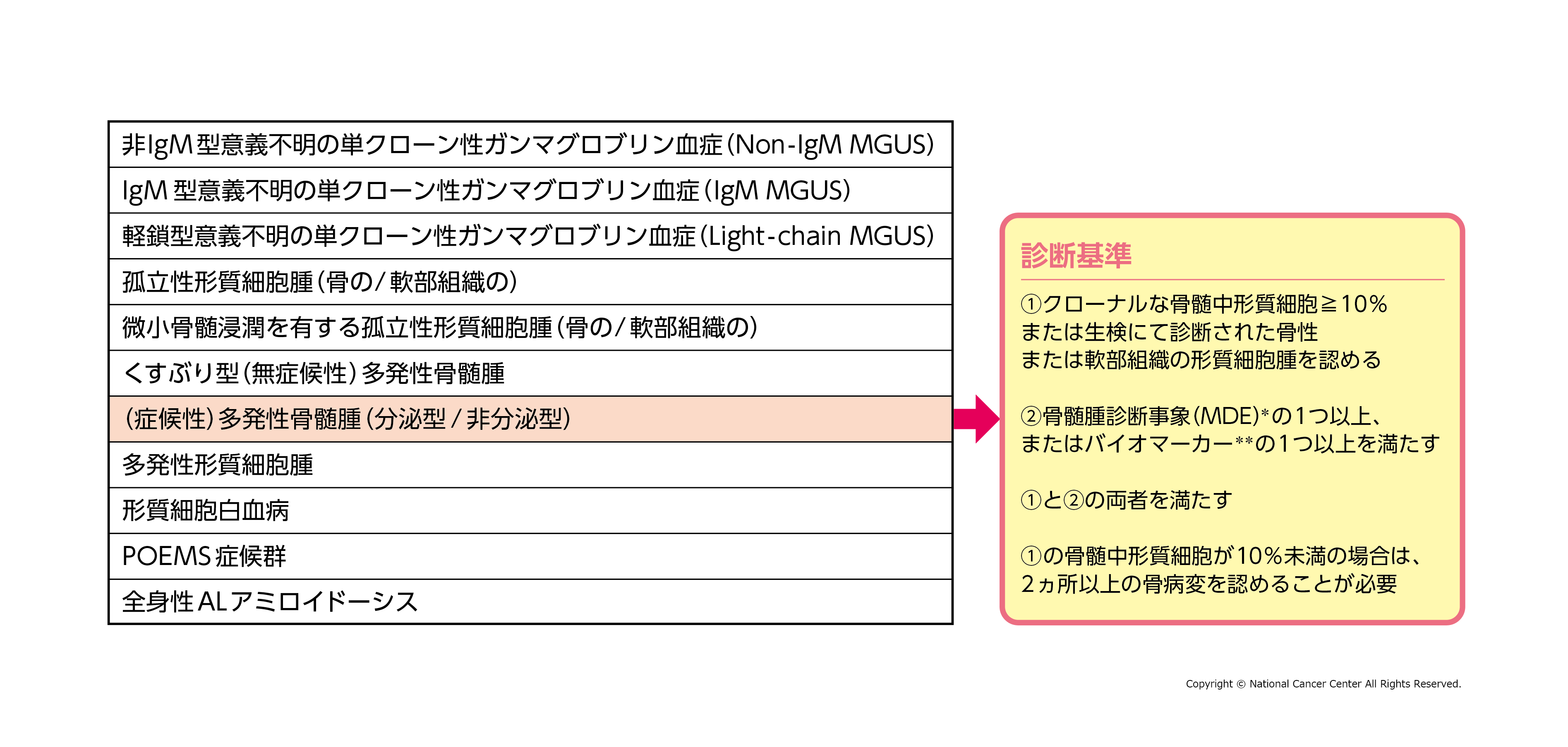 この中で、多発性骨髄腫として、治療が必要になるのは、(症候性)多発性骨髄腫です。
この中で、多発性骨髄腫として、治療が必要になるのは、(症候性)多発性骨髄腫です。
下記の骨髄腫診断事象(MDE)という臓器障害やバイオマーカーの基準がどれか1つ以上あれば、(症候性)多発性骨髄腫と診断されます。
多発性骨髄腫の病期(ステージ)は、腫瘍の量やその後の経過を左右する要因(予後因子)により、I~IIIの3段階に分けられます。特に、血液検査で調べた血清β2ミクログロブリン値と血清アルブミン値は重要な予後因子です。IMWGでは、これらの値に基づいた国際病期分類(International Staging System:ISS)に、高リスクの染色体異常*の有無と血清LDH(乳酸脱水素酵素)濃度の値を加えた改訂国際病期分類(Revised-International Staging System:R-ISS)を示しており、それぞれの病期ごとに、年齢や合併症の有無も考慮しながら、治療方針を決定します。
| ステージ | 項目 |
| I | 血清β2ミクログロブリン値<3.5mg/L、かつ血清アルブミン値≧3.5g/dL かつ高リスク染色体異常なし かつ血清LDH正常範囲 |
| II | ステージIでもIIIでもない |
| III | 血清β2ミクログロブリン値>5.5mg/L かつ高リスク染色体異常 または血清LDH高値 |
