トップページ > さまざまな希少がんの解説 > 原発不明がん(げんぱつふめいがん)
原発不明がん(げんぱつふめいがん)
更新日 : 2026年3月23日
公開日:2014年4月28日
最新動画(収録:2022年10月28日)
★上記の画面をクリックすると、動画が再生されます。
希少がん動画アーカイブ
希少がんリーフレット
原発不明がんの解説
原発不明がんについて
がんには、必ず最初に発生した臓器(原発巣)が存在するはずですので、検査によって、その原発巣がわかることがほとんどです。ところが、原発不明がんといって、十分な精密検査(画像診断 や病理診断 )でも原発巣がはっきりせず、転移病巣だけが判明するがんも存在します。原発不明がんには、病気の部位やがんの種類(組織型)が異なるさまざまな病態が含まれます。そのため、患者さんごとに病気の状態が異なり、個々の病態については患者さんの数が少ないまれながんといえます。しかし、原発不明がんと診断される方をすべてあわせると、成人固形がんの1%から5%を占めるとされており、患者さんの数は少なくありません。
診断について
がんの診断は、がん組織を採取して、病理検査 によって確定します。特に、臓器によって、通常発生しやすいがん組織が限定されるため、通常と異なるがん組織がある臓器に認められた場合には、転移巣であると判断されます。このため、がんが認められても、原発巣が明らかでない場合には、原発不明がんの可能性も考えて、さらなる診察や検査として腫瘍マーカーを含む血液生化学検査や尿検査、超音波(エコー)、胸部X線、胸腹部骨盤CTやMRIなどの画像検査 、必要に応じて乳房・婦人科・泌尿器科領域の診察や肛門付近の診察(直腸診)、内視鏡検査 (胃カメラや大腸カメラ)、FDG-PET/CT検査などを実施していきます。
細胞診・組織診(病理検査)
原発が明らかな他のがんと同様に、原発不明がんであってもがんであることの確定診断のためには、病理検査(病理診断)が必要です。病理検査では、がん細胞や組織の形態を観察し、免疫染色と呼ばれる検査方法を用いてがん細胞に存在する特定のタンパク質の有無を検索することなどを通して、がん細胞がどこの臓器に由来するかについての情報を得るようにしています(病理診断 を参照)。
細胞診とは、痰(たん)、尿、胸水、腹水などにがん細胞が含まれていないかどうかを顕微鏡で調べる検査です。局所麻酔を行いながら注射針ほどの太さの針で、体液や組織を採取して、がんかどうかの当たりをつけるのには有効な検査です。
一方で、細胞診ではがんかどうか、さらにはどういったタイプのがんかの細分類はできることがありますが、診断には十分ではありません。より大きながん組織を採取(組織診)することで、発生臓器に特徴的な組織像やたんぱく質の有無を確認し、原発巣の推定を行います。
この組織診を実施するために、腫瘍の一部を採取する方法を、生検と呼びます。生検には、外科的に一部切除する切除生検や、やや太めの針を用いて組織を採取する針生検などがあります。病気の部位によって、内視鏡 を用いたり、超音波検査やCT検査などの画像検査 を行うことがあります(IVR を参照)。
原発巣のスクリーニング(原発精査)
検査に進む前に、症状の発生から受診時点までの経過や、体の症状、これまでの病気の既往歴や家族の病気の既往歴などの問診、体の診察などから、原発巣の手がかりとなる情報を得ます。
その後、腫瘍マーカーを含む血液検査や尿検査および全身のスクリーニング検査を実施します。がんが発生しうる臓器は頭頸部から骨盤まで幅広く存在するため、レントゲンやCTを用いた画像検査 を実施し、場合によっては内視鏡検査 や核医学検査(骨シンチグラフィーやPET/CT検査)などを行います。
特に、頭や首(頭頸部)や肺が原発のがんを見つけるのに、FDG-PET/CT検査が有用であるとわかっています。
腫瘍マーカーとは、腫瘍細胞から出てくる物質を血液で検出するものです。しかし、身体の中にがんがあっても高値を示さないこともありますし、逆にがんがなくても、高値になる場合があることも知られています。ただし、胚細胞腫瘍、甲状腺(こうじょうせん)がん、前立腺がん、卵巣がんという限られたがん種の検索には腫瘍マーカーも有用です。胚細胞腫瘍ではAFPやβ-hCG、前立腺がんではPSA、卵巣がんではCA125、甲状腺がんではTg(サイログロブリン)が対応する腫瘍マーカーになります。また、診断時に上がっている腫瘍マーカーについては、その後の治療の効果を判断するのに、参考となる場合があります。
病理診断 や原発巣のスクリーニングで、原発巣のあるがんや特定の疾患を除外したうえで、十分な検査によっても原発巣や特定の疾患と診断ができない場合には原発不明がんの診断となります。
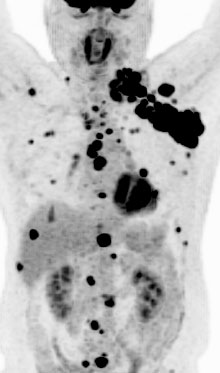
図:PET-CT 左頚部から縦隔、肝臓、骨、皮下などの多発転移性病変
分類と治療について
特定の治療方法をとる可能性のある原発不明がん
原発不明がんと診断されるなかには、特徴的な病変の分布や組織型の組み合わせをもつ病態があり、特定の原発巣のあるがんと非常に近い病態である可能性が報告されています。その場合には、特定の原発巣のがんと同様の治療方法を行うことで、そのがんと同等の治療成績が得られることが分かっています。こういった、特定の治療方法が推奨される原発不明がんの例を、表に示します。
(例:女性でわきのリンパ節のみに腺がんが検出されている場合:乳がん(がん情報サービスへリンクします。)と同様の治療を行うことを検討する)
表:特定の治療方法が推奨される原発不明がんの例
|
特定の治療が推奨される臨床的特徴 |
治療方法 |
|
腺癌、女性、腋窩リンパ節転移のみ |
腋窩リンパ節転移陽性の乳癌に対する治療 |
|
漿液性腺癌、女性、癌性腹膜炎のみ |
卵巣癌に対する治療 |
|
腺癌、男性、多発性の造骨性骨転移 血清中PSA高値(または免疫染色でPSA陽性) |
転移性前立腺癌に対する治療 |
|
低・未分化癌、50歳以下の男性 縦隔・後腹膜リンパ節転移など体の正中線上に病変が分布 |
性腺外原発の胚細胞腫瘍に対する治療 |
|
扁平上皮癌、上・中頸部リンパ節転移のみ |
頭頸部がんに対する治療 |
|
CK20+ CDX2+CK7-の腺癌 または分子生物学的特徴が大腸がんである |
転移性大腸がんに準じた治療 |
|
低悪性度の神経内分泌腫瘍、骨や肝転移 |
神経内分泌腫瘍、神経内分泌癌の治療 |
|
限局するリンパ節転移のみ |
局所療法(外科切除、放射線治療)を検討 |
特定の治療方法のない原発不明がん
一方、大部分の原発不明がんでは、病変の分布と組織型の組み合わせが特徴的でなく、その場合には病態に応じた特定の治療方法はありません。原発不明がんの場合には、すでに進行して転移している病態と考えます。その場合、がんを手術で完全に取り去ることは困難であり、病気を根治させることが難しい病態であると考えます。そのため、病気の進行を遅くすることや、がんによる症状を和らげることが治療の目標となります。
一般に悪性腫瘍は自律的に(他から影響を受けずに)成長して大きくなる性質があります。大きくなると、腫瘍が存在する部位に応じて症状が出現します。その結果として、体力や内臓の機能が低下します。内科的治療では、腫瘍の進行を抑えることや症状を軽減することを目標に治療していきます。腫瘍の進行を抑えるのは薬物療法が中心です。症状を軽減するのは広義の緩和ケアですが、病状に応じて症状緩和に最も効果的な方法(薬物療法や放射線治療も含む)が用いられます。薬物療法としての抗がん剤治療は、体に負担がかかる副作用があらわれるため、全身の状態や内臓の機能を考慮しながら適切に薬剤を選択することが重要です。原発不明がんの化学療法は、いまだに最適な薬剤が確立されていません。現在のところ、ニボルマブ(オプジーボ)のみが保険適用されています。その他、多くこれまで使われている薬剤として、シスプラチンやカルボプラチンというプラチナ系薬剤があり、いろいろな抗がん剤と組み合わせて治療が行われています。広く用いられている治療方法の代表として、カルボプラチンとパクリタキセルの併用療法があります。また、それ以外の薬剤の組み合わせについては、現在も臨床試験を行って検討を続けています。臨床試験については、当センターでも実施している場合がありますので、担当医にお尋ねください。
執筆協力者
●米盛 勧(よねもり かん)
国立がん研究センター 中央病院
腫瘍内科
●下井 辰徳(しもい たつのり)
国立がん研究センター 中央病院
腫瘍内科
●須藤 一起(すどう かずき)
国立がん研究センター 中央病院
腫瘍内科
●小島 勇貴(こじま ゆうき)
国立がん研究センター 中央病院
腫瘍内科
関連リンク
- 中央病院 腫瘍内科
- さまざまな希少がんの解説
- 国立がん研究センター 希少がんセンター
- 国立がん研究センター 希少がんセンター Facebook (外部サイトにリンクします)
- がん情報サービス:原発不明がん (外部サイトにリンクします)