つらさや痛みを軽減する「緩和医療科」治療の時期にかかわらず全人的ケアを提供
更新日 : 2025年4月14日
注:本ページは2024年2月時点の情報です。

緩和医療は、重い病気を抱える患者さん・ご家族が直面するさまざまなつらさを軽減し、自分らしい生活を送れるように支える医療です。がんの緩和医療は、どんな場面でどのように活用したらよいのでしょうか。 緩和医療について、東病院・緩和医療科長の三浦智史医師に聞きました。
東病院 緩和医療科長
三浦 智史(みうら・ともふみ)医師
経歴紹介
2004年新潟大学医学部卒業。日本緩和医療学会緩和医療専門医、日本内科学会総合内科専門医、日本消化器病学会消化器病専門医。
「からだや気持ちのつらさを和らげるには、薬だけではなく、お話をしながら、ご自身の体調や生活について考えることも大事な治療になります。患者さんのその時々の状態に合わせた過ごし方について一緒に考えていきましょう」
「がんかも・・・」のときから多職種で協力してサポート
がんの患者さん、ご家族は、がんと診断されたとき、治療中、再発・転移が分かったときなど、さまざまなつらさや痛みに直面していると思います。緩和医療科は、がん治療を行う診療科や精神的なケアを行う精神腫瘍科の医師などと連携しながら、患者さん・ご家族のからだや気持ちのつらさを和らげる全人的な緩和医療を専門に提供する診療科です。
がんの患者さんとご家族が直面する苦痛には、下図のように身体的苦痛、精神的苦痛、社会的苦痛、スピリチュアルペインの4つの苦痛があるとされています。社会的苦痛とは、仕事上の問題や人間関係、経済的あるいは家庭内の問題などです。スピリチュアルペインは、人生の意味、価値観の変化、死生観に対する悩み、死への恐怖などに加え、自律の喪失等により、実際にはそのようなことはないのに自らを無価値と感じてしまうつらさなどを指します。これらのような苦痛を軽減する医療やケアを提供し、がんの患者さんがその人らしく過ごすことができるように療養生活の質を改善することを目指しています。
もしかしたら、「緩和医療」「緩和ケア」は、がんが進行して治療ができなくなった患者さんのための医療だと考えている方もいらっしゃるのではないでしょうか。担当医に緩和医療科の受診を勧められたとき、「まだ緩和ケアを受ける時期ではないのではないか」と思われる患者さんもいらっしゃるかもしれません。
確かに、以前は、緩和医療が終末期のケアを中心にしていた時代がありました。しかし、現在では、「診断時からの緩和ケア」といって、「がんかもしれない」と言われた時点から、告知直後、治療中・治療後も含め、治療時期にかかわらず必要に応じて緩和ケアを提供することが重要とされています。その中でも、正しい情報とつながり、病気の理解を深めることなどのために、サポーティブケアセンターを訪れて頂くことがとても重要です。また、仕事を辞めずに継続するための相談や、経済的な負担の軽減のために利用できる制度についての相談や、同じがんの体験者の患者会などの情報も聞くことなども可能です。

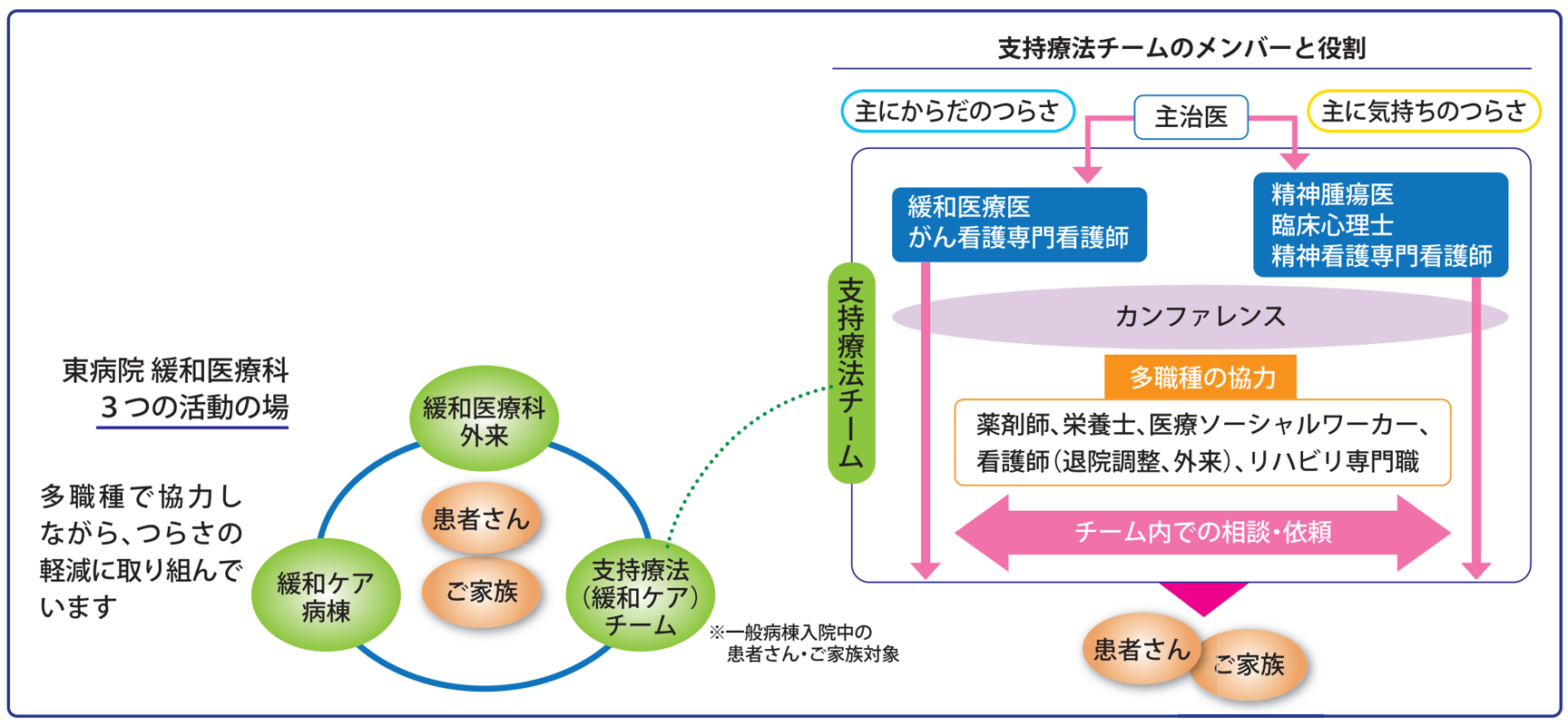
活躍の場は「外来」「支持療法チーム」「緩和ケア病棟」の3つ
緩和医療科の主な活動の場には、週5日開いている「緩和医療科外来」、一般病棟に入院中の患者さんに専門的な緩和医療を提供する 「支持療法(緩和ケア)チーム」、そして「緩和ケア病棟」の3つがあります。
緩和医療科外来は、主に当院に通院中の患者さんに対して、治療の副作用や、がんによるからだや気持ちのつらさ、痛みの軽減を目指した治療やケアを行う外来です。基本的に、患者さんがんの治療を行っている担当医からの紹介で、この外来を受診します。患者さんだけではなく、ご家族がつらさを抱えている場合も、ぜひ緩和医療科外来を受診してください。
「体のだるさや痛みがある」「病気とどう向き合ったらいいか分からない」「今後の療養の仕方を相談したい」「緩和ケア病棟の入院について知りたい」など、毎日、さまざまな患者さんが、緩和医療科外来を受診しています。
同外来を受診する患者さんの約4割は、現在、抗がん治療を行っている方々です。その他、がんの治療は一段落したけれども、痛みやだるさが残ったり、社会とのつながりの変化で不安を感じたりして緩和医療科外来を受診する患者さんもいます。
からだの痛みの軽減に医療用麻薬を使うことも

この外来では、からだの痛みや息苦しさなど生活に支障が出ている症状を軽減する薬を処方したり、患者さんの話を聞いて解決策を一緒に考えたりします。からだの痛みの軽減のために、モルヒネなどの医療用麻薬を用いることもあります。
医療用麻薬に対しては、「依存になるのではないか」 「命が縮む」 「最後の手段」といった悪いイメージを持っている人もいるかもしれません。しかし、国内外での研究や治療経験から、がんによる痛みの治療には医療用麻薬の処方が最も効果的で、適切に使用すれば依存になったり命が縮んだりするような弊害はないことが分かっています。
がんに伴う痛みのほとんどは、医療用麻薬を含む鎮痛薬を適切に使うことで軽減できます。また、骨転移による痛みは、放射線治療やIVRと呼ばれている放射線診断を応用した治療、動き方の工夫やコルセット、杖などの補助具の工夫などによって軽減できる場合もあります。痛みやつらさを我慢し過ぎると、眠れなくなったり思うように活動できなくなったりするなど、生活に大きな支障を及ぼします。痛みやつらい症状があったら、我慢せずに担当医や看護師に伝えましょう。
気持ちのつらさが強い患者さんについては、精神腫瘍科に紹介する場合もあり、密接に連携しています。また、口の中の副作用がひどくて味を感じないというときは歯科に紹介したり、経済的な問題を抱えている人はサポーティブケアセンターのソーシャルワーカーや看護師につないだりするなど患者さん・ご家族のつらさを軽減するためにチーム医療で取り組んでいます。
一方、入院中の患者さんに対しては、支持療法チームが患者さんのからだや気持ちのつらさの軽減に対応しています。チームのメンバーは緩和医療科医、精神腫瘍科医、看護師、臨床心理士、薬剤師、管理栄養士、ソーシャルワーカー、リハビリ専門職などです。各専門職が連携しながら、患者さんのつらさを軽減し、入院中、退院後も生活しやすいようにサポートします。チーム内で緩和医療科が提供する医療は外来と同じで、担当医とも話し合いながら、からだの痛みやつらさに応じた治療やケアを行います。
緩和ケア病棟では在宅療養に向けて退院支援
さらに、東病院には、全室個室で25部屋を備えた緩和ケア病棟があります。そのうち12室(注)は有料個室で、ご家族が一緒に宿泊できるようになっています(ご家族の宿泊は、コロナウイルス感染症対策の影響で患者さんの病状に応じた対応になっています)。
緩和ケア病棟の入院は、がんを治すことを目標にした治療が困難になった患者さんや、がんに対する積極的な治療を希望しない患者さんが対象です。緩和ケア病棟に入院した場合には、緩和医療科の医師が担当医になります。
当院の緩和ケア病棟は、自宅での療養を望む患者さんの退院支援を主な目的にしています。緩和ケア病棟でからだや気持ちのつらさを和らげる治療を集中的に行い、自宅に戻られる患者さんは少なくありません。一方、中長期的な入院療養を希望される方には、別の病院や高齢者施設などを紹介しています。
緩和ケア医になってよかったと感じるのは、患者さんの痛みやつらさが取れ笑顔が見られたときや、患者さんが体調と折り合いをつけながらがんばられている様子を伺ったときなどです。患者さんやご家族の人生の中でとても大事な場面を黒子として裏方から支えることができているのかなと感じます。
緩和ケア医として、ひとりの人間として、患者さんやご家族の療養生活を応援しています。お困りの症状があってもなくても、気になることなどがあれば、主治医の先生にご相談し、ぜひ、外来におこしください。

