精巣がんの検査・診断について
最終更新日:2025年5月13日
前回の動画▷精巣がんの原因・症状について
検査について
精巣がんかどうか調べるには、まず、触診で精巣に触れ、しこりや腫れを確認します。その後、超音波(エコー)検査で精巣内の様子を詳しく観察しますが、診断が難しい場合はMRI検査なども追加します。精巣がんのような胚細胞腫瘍の診断では、血液検査(腫瘍マーカー)も重要な検査となります。腫瘍マーカー*は、がんの種類や性質を知る目安としてだけでなく、治療の効果判定、経過観察にも用いられます。
診断が確定したら、他臓器に転移がないか、CT検査などで調べます。精巣がんは転移のおそれがあるため、基本的に手術前に組織検査(生検)を行うことはありません。
精巣の病気には、精巣がんと同じく精巣内にしこりができる精巣上体炎のほか、精巣炎、陰嚢水腫などがあり、これらとの鑑別診断が重要になります。
- 触診:精巣を直接触って、腫瘍の大きさや硬さなどを確認します。
- 超音波(エコー)検査:陰嚢に超音波をあて、精巣の大きさや内部の状態を確認します。痛みや副作用がほとんどなく行える検査です。
- 血液検査(腫瘍マーカー*):精巣がんの腫瘍マーカーとして、α-フェトプロテイン(AFP)、ヒト絨毛性ゴナドトロピン(hCG)、絨毛性ゴナドトロピン-βサブユニット(hCGβ)、乳酸デヒドロゲナーゼ(LDH)が知られており、これらの値は診断や治療の効果判定にも用いられます。
- CT検査、PET-CT検査:主に造影CTで、がんの転移の有無を調べます。
- 病理組織検査:高位精巣摘除術によって摘除した精巣の組織を顕微鏡で詳しく調べます。
【用語解説】
*腫瘍マーカー:がんの種類によって特徴的につくられるタンパク質などの物質のことで、がん細胞やがん細胞に反応した細胞によってつくられます。診断の補助や経過効果を知る手がかりとなりますが、がんの有無やがんがある場所は、腫瘍マーカーの値だけでは確定できないため、画像検査などの結果も合わせて、医師が総合的に判断します。
(参考)国立がん研究センターがん情報サービス「腫瘍マーカー検査とは」
病期(ステージ)について
がんの進行の程度を病期(ステージ)といいます。精巣がんでは、TNM分類に基づいて病期が決まります。
- ステージI(:がんが精巣内にとどまっていて、転移がない
- ステージII:横隔膜以外のリンパ節(腹部大動脈や大動脈周囲のリンパ節)に転移がある
- ステージIII:遠隔転移がある(横隔膜以上のリンパ節転移、肺や肝臓、脳などの遠隔転移)
(注)精巣がんでは、ステージIVは存在しません。
図:精巣がんの病期(ステージ)分類
 画像をクリックするとPDF(801KB)が開きます
画像をクリックするとPDF(801KB)が開きます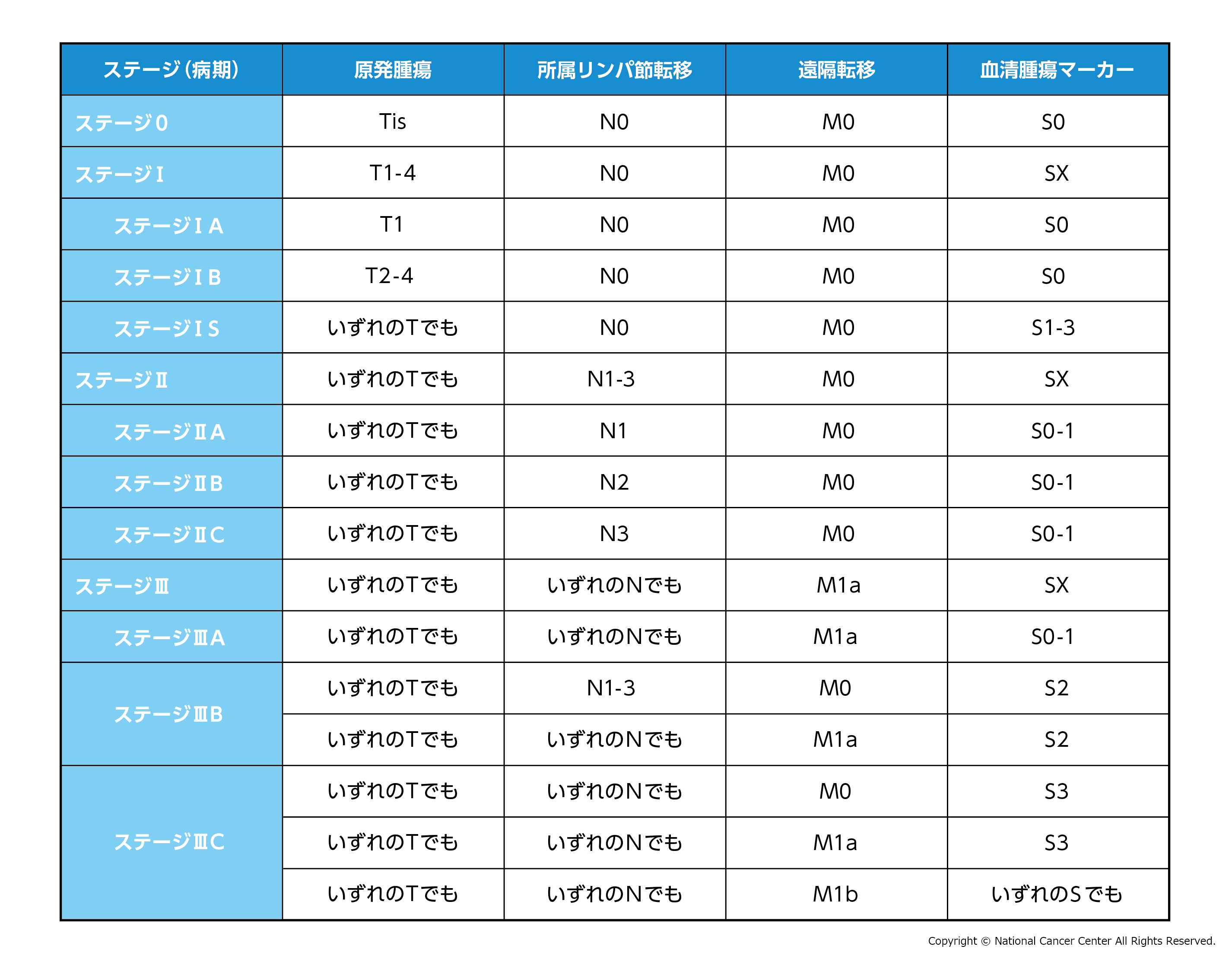
画像をクリックするとPDF(714KB)が開きます
日本泌尿器科学会、日本病理学会、他 編「精巣腫瘍取扱い規約2018年8月【第4版】」(金原出版)より改編
さらに、精巣がんは、病理組織像によって、セミノーマ(精上皮腫)と非セミノーマに大別されます。それぞれのタイプで、治療法や経過が異なります。
- セミノーマ(精上皮腫):胚細胞腫瘍の一種で、精上皮細胞のみから構成されます。
- 非セミノーマ:精上皮細胞以外の腫瘍細胞(胎児性がん、卵黄嚢腫瘍、奇形腫、絨毛がんなど)が含まれています。
がんのタイプ、画像診断や腫瘍マーカーの値などをもとに、国際胚細胞腫瘍予後分類(International Germ Cell Consensus Classification:IGCCC)に基づいてリスクレベル(予後良好、予後中間、予後不良)を確認し、治療方針を決定します。
図:IGCCC分類

画像をクリックするとPDF(1.2MB)が開きます
精巣癌診療ガイドライン2024年版を参考に作成
