トップページ > さまざまな希少がんの解説 > 腟がん(ちつがん)
腟がん(ちつがん)
更新日 : 2023年10月3日
公開日:2020年9月25日
★国立がん研究センタートップページ
★中央病院トップページ
★東病院トップページ
お知らせ
(収録日:2023年3月3日)
★「オンライン 希少がん Meet the Expert」【第11回 外陰・腟がんの手術について】を一部動画公開しました。
腟がんについて
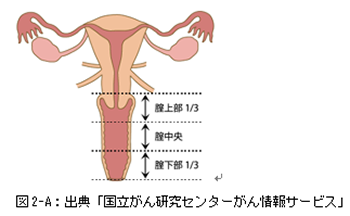
腟は、子宮頸部と外陰をつなぐ長さ6から8センチメートルの筒状の組織で、膀胱と尿道の後ろ、直腸の前にあります。
腟がんは表面をおおう粘膜から発生し、進行すると粘膜表面に広がったり、粘膜の下の筋肉、さらには周囲の臓器にまで広がったりすることもあります。大変まれな疾患で、その頻度は女性生殖器がんの約1%程度です。
図1:出典「国立がん研究センターがん情報サービス」
腟がんには、主に扁平上皮がんと腺がんの2種類の組織型があります。この他、まれではありますが悪性黒色腫、肉腫、小細胞がんの報告もあります。
大部分(薬80から90%)は扁平上皮がんで、主な危険因子としては、高年齢(60歳以上)、ヒトパピローマウイルス(HPV)への感染が知られています。腺がんは主に閉経後の女性に見られます。進行した場合、扁平上皮がんより肺やリンパ節に転移する可能性が高くなります。
腟がんは初期症状がみられないことが多く、子宮頸がん検診などの検査で見つかることがあります。兆候として多い症状には、不正出血やおりもの(帯下)をはじめ、性交中の痛み、下腹部(骨盤領域)の痛み、排尿時の痛み、腟内のしこり、便秘などがあります。
検査と診断について
腟がんの発見と診断には、腟のほか、子宮頸部や子宮体部など骨盤内の臓器を調べる検査が行われます。検診などで細胞診を受けた結果、がんが疑われたときには、内診、コルポスコープ診、組織診を行います。がんの広がりをみる監査として超音波(エコー)検査、CT検査、MRI検査、PET/CT検査などがあります。
病期(ステージ)について

治療について
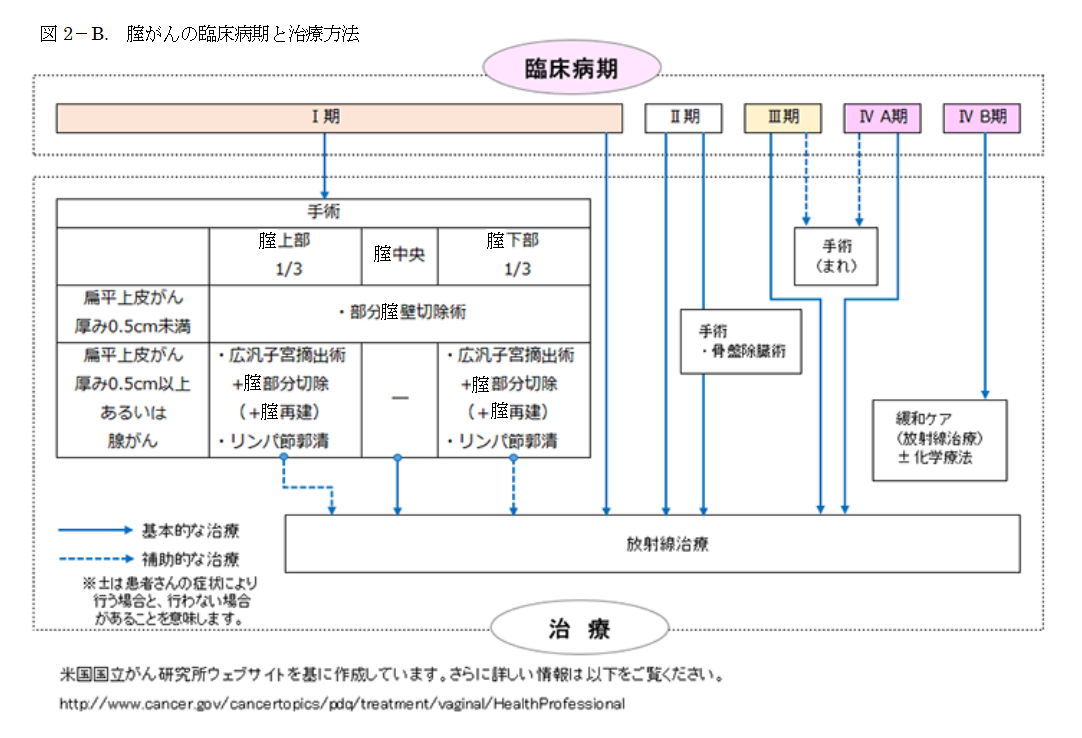
腟がんの標準的な治療法は、手術(外科治療)、放射線治療、抗がん剤による化学療法です。治療方法は、がんの病期や組織型、年齢、全身状態など、患者さんのそれぞれの病状に応じて選択されます。図2-Bの臨床病期と治療方法の関係を示しています。
手術(外科治療)
手術は腟がんに最も多く用いられている治療法で、レーザー蒸散術、部分腟壁切除、子宮全摘出術、骨盤除臓術、リンパ節郭清があります。
レーザー蒸散術
レーザー光線(細くて強力な光)をメスのように用いて、出血を起こさず表面にできた病変部位や腫瘍を切除する方法です。病変部位を正確に狙って治療することができます。この方法は、VAINの治療に使われます。
部分腟壁切除術
腟壁上にあるがんと周囲の正常組織の一部を切除します(図3)。がんが腟のみにとどまっており、周辺臓器にまで広がっていない場合の行う術式です。
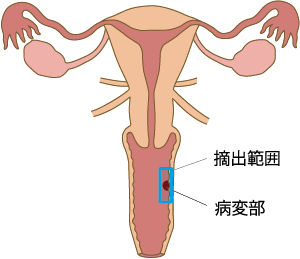
図3. 部分腟壁切除術の摘出範囲
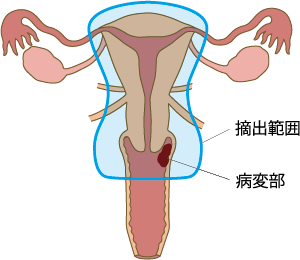
図4. 広汎子宮全摘出術 + 腟部分切除術の摘出範囲
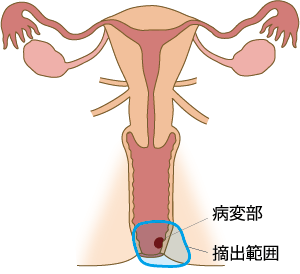
図5. 広汎外陰切除術 + 腟部分切除術の摘出範囲
図3. 4. 5:作成「国立がん研究センターがん情報サービス」
広汎子宮全摘出+腟部分切除術
がんが腟の上部3分の1にある場合や子宮にも広がっている場合は、腟上部の部分切除に加えて子宮も切除します(図4)。
がんに関連するリンパ節の摘出(リンパ節郭清)や周辺組織の摘出も行います。
広汎外陰切除術+腟部分切除術
がんが腟の下部3分の1にある場合や外陰部にも広がっている場合は、腟部分切除に加えて外陰部も切除します(図5)。
広汎外陰切除術では、外陰皮膚の切除に加えて、腟の下部、皮下の脂肪組織やそこに含まれるリンパ節も一緒に切除します。
骨盤除臓術
下部結腸、直腸、膀胱、子宮、腟、卵巣付近のリンパ節を摘出します。がんが腟を超えて広がったり他の器官に広がったりしている場合に行われます。
この手術を行った場合には、人工肛門、人工尿路などのストーマ(排泄口)をつくります。
これらの手術後、体の他の部位から皮膚をもってくるなど、人工的に外陰・腟を形成する手術が必要なことがあります。
放射線治療
放射線治療には、高エネルギーのX線やガンマ線でがん細胞を傷つけ、がんを小さくする効果があります。放射線を体の外から照射する方法(外部照射)と、腟を通して腟や子宮頸部のがんのある部分(内部)に照射する方法(腟内照射)があります。I期以降の浸潤がんや、腟周辺の手術後に周辺組織への転移がある場合などに行われます。
化学療法(抗がん剤治療)
化学療法は、抗がん剤治療を用いてがん細胞の増殖を阻止する治療法です。腟がんに用いられるのは、病気が進行した場合や再発した場合に限られています。多くは子宮頸がんに用いられるレジメン(用量や用法、治療機関などの治療計画のこと)による治療が行われます。
抗がん剤の投与方法は薬によって異なり、経口投与や静脈内、筋肉内、体腔内への注射などがあります。VAINに対しては、日本では保険適応外ですが、外用の化学療法役を腟壁に塗って治療することがあります。
経過観察
治療後は、経過観察のために、定期的に通院します。1年目から2年目は1カ月から3カ月ごと、3年目は3カ月から6カ月ごと、4年目から5年目は6カ月ごと、6年目以降は1年ごとの通院が一般的です。体調の変化や後遺症についての問診に続き、必要に応じて各種の検査を行います。
外来で継続して化学療法や放射線治療を行うこともあります。化学療法の塗り薬を処方された方で、がんが腟の奥にあるため自分で塗れない場合は、通院時に持参して病院で塗ってもらう場合があります。また放射線治療(腟内照射)を行った場合は、腟内壁同士が癒着していないかも確認します。排泄について泌尿器科などの診療を受けることもあります。
転移
転移とは、がん細胞がリンパ液や血液の流れに乗って別の臓器に移動し、そこで増殖したものをいいます。検査では認められなくても、治療の時点ですでにがんが別の臓器に移動している可能性もあり、時間がたってから転移として見つかることがあります。腟がんでは、子宮頸部や子宮、卵巣、外陰、周りの臓器(膀胱、尿管、直腸など)、リンパ節のほか、肺や肝臓、骨などの遠隔臓器に広がる場合があります。
それぞれの患者さんで状態が異なるため、個々に応じて治療や療養の方針が検討されます。
再発
再発とは、治療により目に見える大きさのがんがなくなった後、再びがんが出現することをいいます。骨盤内に起こる局所再発と、原発巣から離れた臓器(肺や肝臓)に転移する遠隔転移再発とに分けられます。
それぞれの患者さんで状態は異なるため、卵巣の広がりや再発した時期、これまでの治療法などによって総合的に判断し、その後の方針を決めます。
診断や治療の方針に納得できましたか?
治療方法は、すべて担当医に任せたいという患者さんがいます。一方、自分の希望を伝えた上で一緒に治療方法を選びたいという患者さんも増えています。どちらが正しいというわけではなく、患者さん自身が満足できる方法が一番です。
まずは、病状を詳しく把握しましょう。わからないことは、担当医に何でも質問してみましょう。診断を聞くときには、病期(ステージ)を確認しましょう。治療法は、病期によって異なります。医療者とうまくコミュニケーションをとりながら、自分に合った治療法であることを確認してください。
診断や治療法を十分に納得したうえで、治療を始めましょう。最初にかかった担当医に何でも相談でき、治療方針に納得できれば言うことはありません。
セカンドオピニオンとは?
担当医以外の医師の意見を聞くこともできます。これは「セカンドオピニオンを聞く」といいます。セカンドオピニオンでは、1診断の確認、2治療方針の確認、3その他の治療方法の確認とその根拠を聞くことができます。聞いてみたいと思ったら、「セカンドオピニオンを聞きたいので、紹介状やデータをお願いします」と担当医に伝えましょう。
担当医との関係が悪くならないかと心配になるかもしれませんが、多くの医師はセカンドオピニオンを聞くことは一般的なことと理解していますので、快く資料をつくってくれるはずです。
希少がんリーフレット
執筆協力者

- 加藤 友康(かとう ともやす)
- 国立がん研究センター 中央病院
- 婦人腫瘍科

- 石川 光也(いしかわ みつや)
- 希少がんセンター
- 国立がん研究センター 中央病院
- 婦人腫瘍科