トップページ > 取り組み > 荘内病院×国立がん研究センター東病院 医療連載「つながる医療 がん治療最前線」 > 第8回 チームワークが支える泌尿器科ロボット手術
荘内病院×国立がん研究センター東病院 医療連載「つながる医療 がん治最前線」第8回 チームワークが支える泌尿器科ロボット手術
2021年12月25日
国立がん研究センター東病院 泌尿器・後腹膜腫瘍科 科長 増田 均
ロボット支援(以下ロボット)手術は、前立腺がんに対する前立腺全摘除(図1)から開始されました。泌尿器がんでは、腎がんに対する腎部分切除、膀胱がんに対する膀胱全摘も保険の対象となっております。現在、日本では、ロボットは400台以上導入され、すべての県で受けることができます。ロボット手術では、関節が多数ある自由度の高い鉗子とよく見える内視鏡カメラを駆使して手術を行います。お腹を大きくあけていた(開腹)時には深くてよく見えなかった部位を手術参加者全員で見ながら、安定度の高い手術を行うことができます。骨盤の深部にある前立腺の手術には、極めて適しています。
前立腺がんは、日本では、男性のがん罹患数で1位、死亡数で6位です(2019年)。転移をしていない前立腺がんは、確かに予後良好ですが、転移を有する前立腺がんの5年生存率は50%未満で、年間1万3000人弱の方が亡くなります。最近はコロナによる死者数が報道されますので、人数の実感がつかめるのではないでしょうか。早期に発見する重要性は他のがんと一緒です。
診断の流れですが、血中PSA(前立腺特異抗原)というマーカーで疑い、MRI画像で確認して、前立腺生検による組織学的診断を行います。PSAは癌特異的ではなく、前立腺特異的であり、肥大症や炎症でも上昇します。前立腺がんは主に、尿道を取り囲む内腺ではなく、外側の外腺からできますので、排尿症状はがんが原因ではなく合併する肥大症の症状です。無症状のPSA高値の方が大半です。
従って、MRIが重要で、がんの可能性の判断ばかりでなく、生検の時に狙う場所の特定(狙撃)や病期(ステージ)の判断の基準にもなります。前立腺生検は、規定の部位の多箇所生検(MRI所見陰性の部位からもがんは検出されることがあります)とMRI陽性部位の狙撃生検で構成され、当科では14~18カ所の生検となります。
以前は、直腸経由(直腸診の経路です)での生検が主流で、痛みが少ないのが利点でしたが、ときどき大腸菌が前立腺に入り込み急性前立腺炎が発症します。従って、最近では、会陰(股ぐら)経由での経会陰生検を行う施設が当院を含め、非常に増えています。感染がほとんどない反面、皮膚及び前立腺の被膜での疼痛が強いため、入院のうえ腰椎麻酔下で完全に痛みをなくして施行します。
米国では、医療保険の関係で、生検入院は不可能、外来での経直腸生検が大半で、がんとわかる前のMRI検査など認められていないため、日本は非常に恵まれていると言えます。
がんの治療は、生検組織の悪性度(グリソンスコア)、転移の有無、年齢、排尿障害の有無など複数の要素で決まります。転移の有無は、現在はCT、骨シンチで評価することが一般的です。最近話題のPSMA―PETは、保険では現在利用できません。治療は、主に薬物(ホルモン治療)、手術、放射線(内、外照射それぞれまたは併用)の単独または組み合わせとなります。悪性度が低く、がん病巣が小さい(生検とMRIから判断)場合には、積極的経過観察を行いますが、途中で治療介入となる方が多いです。
手術の場合はロボット手術が主流ですが、大腸外科での手術既往及び鼠経ヘルニアの合併を有する患者さんでは、小開腹(ミニマム)創で手術を行います。ミニマム創では、鼠経ヘルニアの根治術を同時に施行できるのが利点です。毎年10人ほどの患者さんが該当します。
さて、ロボット手術ですが、安定した手術を支えるのは、チームワークです。術者の技量は基本ですが、泌尿器科助手、麻酔科、看護師、臨床工学技士の連携が最も重要です。当院のロボット手術で最も誇れることは、患者さんが入室してから、実際にロボットを開始するまでの時間が非常に短いことです。全員が、安全に最大限配慮しながら、無駄なく動いているおかげです。1日2~3件の場合が多いので、術後の入れ替え、準備など目に見えない箇所の定型化、標準化が必須で、全員がそれを順守していることが効率へと結びついていると思われます。
前立腺がん手術と術後尿失禁は、切り離せません。尿失禁のみに目があてられがちですが、排尿困難の方では、劇的に改善する場合が多く、手術選択の1つの基準になっています。当院では、なるべく尿失禁を発生させない手術を日々目指しており、安定した成績となっております。ただ、100%はないので、尿失禁に対する保存的対処、外科的な対処(人工尿道括約筋埋込術)の臨床的検討を施行しており、他施設の術後症例でお困りの患者さんの相談、治療も広く受け入れています。
執筆者

- 増田均(ますだ・ひとし)
- 1989年、東京医科歯科大学医学部卒業。2000年、米国ピッツバーグ大学留学。11年、東京医科歯科大学泌尿器科准教授。12年、がん研有明病院泌尿器科副部長。17年、国立がん研究センター東病院泌尿器・後腹膜腫瘍科科長。専門は低侵襲手術(腹腔鏡・ロボット)及び排尿・勃起・射精機能温存、再建手術。日本泌尿器科学会代議員、ガイドライン委員。日本ロボット外科学会認定専門医。泌尿器ロボット支援手術プロクター、日本内視鏡外科学会技術認定医、泌尿器腹腔鏡技術認定医。
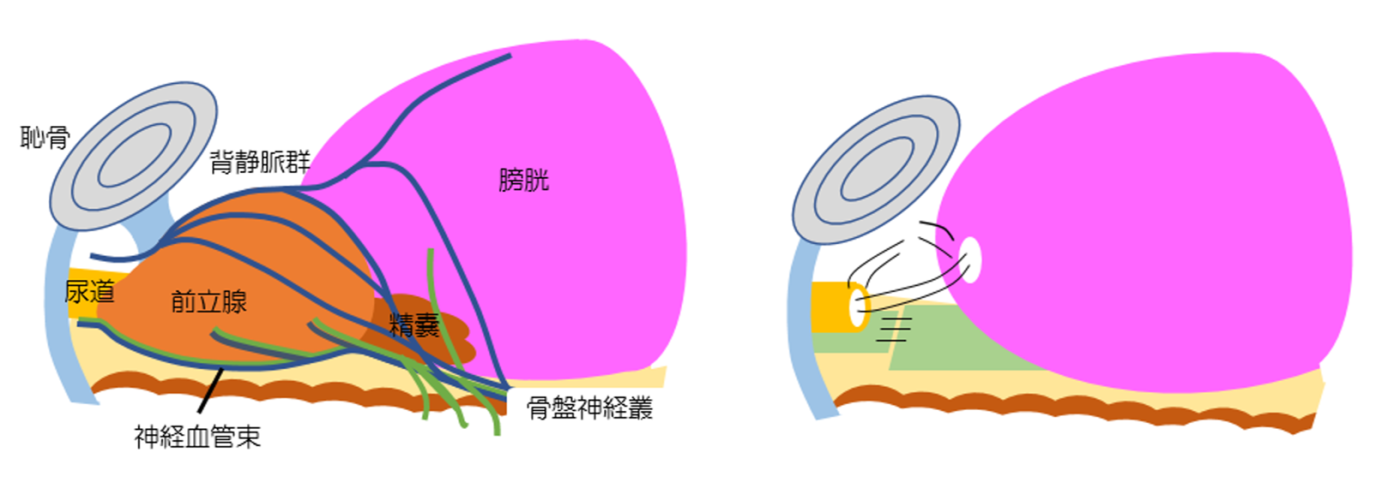 図1
図1