トップページ > 診療科・共通部門 > 内科系 > 消化管内視鏡科 > 病気と治療について > 大腸がん
大腸がん
大腸がんの基礎知識は、国立がん研究センターがん情報サービス「大腸がん」 (がん情報サービスにリンクします。)をご覧ください。
大腸がんの内視鏡治療について
東病院消化管内視鏡科では大腸がんや大腸ポリープの状態に合わせた様々な内視鏡治療方法があります。
内視鏡治療の方法
1.内視鏡的ポリープ切除術(ポリペクトミー)
小さい隆起した形のポリープに対して行われます。内視鏡の先端からスネアと呼ばれる輪状の細いワイヤーを出し、病変を絞め付けて、高周波電流で焼き切ります。高周波を用いないで、そのままスネアで切り取るコールドポリペクトミーという方法も行われています。
治療に伴う合併症
内視鏡的ポリープ切除術(ポリペクトミー)では、切除に伴う出血:1.6%、穿孔:(せんこう:大腸の壁に穴があくこと):0.05%などの合併症が報告されています。重篤な合併症が生じた場合に備え、大腸外科とも連携しています。
出典:田中 信治ら. 日本消化器内視鏡学会誌. 2014 Apr;56(4):1598-1617.
2.内視鏡的粘膜切除術(ねんまくせつじょじゅつ/EMR:イーエムアール)
EMRとはスネアをポリープ にかけて、ワイヤーを絞めて高周波電流を流してポリープを焼いて切り取る内視鏡治療です(イラストでは、生理食塩水をポリープに注射して浮き上がらせて、焼き切り取ります)。
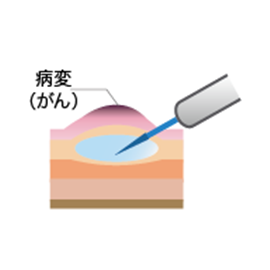
(1)病変の下の粘膜下層へ生理食塩水などを注入し、がんを浮き上がらせます。
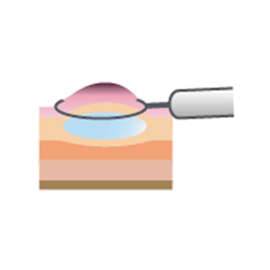
(2)浮き上がった部分の根元にスネアと呼ばれる輪状のワイヤーを掛けます。
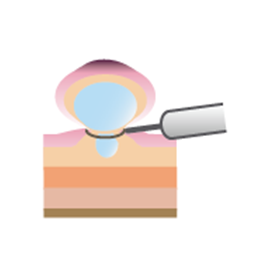
(3)ワイヤーを少しずつしっかりと絞めて、高周波電流を用いて切除します。

(4)切除終了後は出血や切除した状態を観察します。
図.内視鏡的粘膜切除術(EMR) (国立がん研究センターがん情報サービス「大腸がん」から引用)
EMRは、短時間で治療でき、治療自体の安全性は高く外来治療も可能ですが、大きなポリープを一括で切除することが難しく、ポリープを分割して切除するために、ポリープの一部を取り残してしまうことがあります。そのため、取り残しのないように20mm以下の小さながんを対象にこの治療を行っています。大きなポリープに対しては、ESDを主に行っています。
治療に伴う合併症
EMRでは、切除に伴う出血:1.1%から1.7%、穿孔(せんこう:大腸の壁に穴があくこと):0.58%から0.8%などの合併症が報告されています。重篤な合併症が生じた場合に備え、大腸外科とも連携しています。
出典:田中 信治ら. 日本消化器内視鏡学会誌. 2014 Apr;56(4):1598-1617.
治療前日から退院までの流れ
EMRは、入院して行うこともあります。当院での基本的な治療中のスケジュールは下記の通りです。
- 治療前日:治療前日に入院します。入院後は基本的に絶食となります。点滴による栄養補給を行います。水分(水・お茶)は自由に摂っていただいて構いません。就寝前に下剤を服用していただきます。
- EMR当日:午前から再び下剤を服用していただき、午後から治療です。合併症がなければ、夕方より食事(おかゆから)が可能です。
- EMR後1日目以降:医師の判断により、退院可能となります。
退院後の初回外来時(EMRから約1か月後)に切除した病変の顕微鏡での検査結果(病理結果)を説明します。結果によっては、追加で外科手術や放射線治療、抗がん剤治療などが必要になることがありますが、外来時に担当医から詳しく説明します。
3.内視鏡的粘膜下層はく離術(ねんまくかそうはくりじゅつ/ESD:イーエスディー)
ESDは、電気メスを用いて病変周囲の粘膜を切開し、さらに粘膜下層のはく離をして切除する方法です。
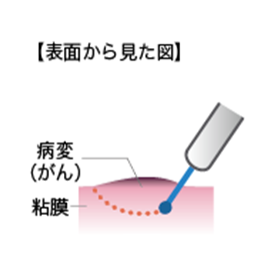
(1)病変の周りに切除する範囲の目印を付けるマーキングを行います。
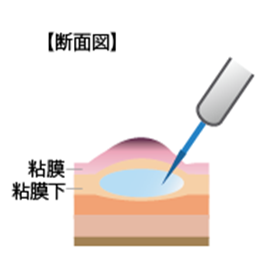
(2)病変の下の粘膜下層へ生理食塩水やヒアルロン酸ナトリウムなどを注入し、がんを浮き上がらせます。
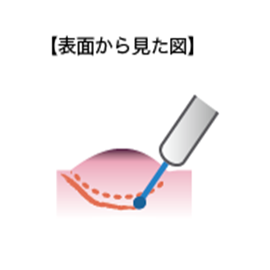
(3)病変を確実に切除するためマーキングした部分より外側の粘膜を切ります。
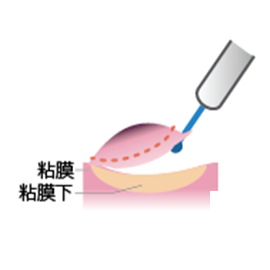
(4)粘膜層をはぎ取るような状態で切除し、終了後は出血や切除した状態を観察します。
図.内視鏡的粘膜下層はく離術(ESD) (国立がん研究センターがん情報サービス「大腸がん」から引用)
ESDは、大きいポリープやひきつれのある瘢痕(はんこん)合併例などでも一括で切除できるメリットがあります。一方で、EMRに比べて熟練した手技が必要で、治療時間がやや長くなるデメリットがあります。
治療前日から退院までの流れ
ESDは、入院して行うことがほとんどです。当院での基本的な治療中のスケジュールは下記の通りです。
- 治療前日:治療前日に入院します。入院後は基本的に絶食となります。点滴による栄養補給を行います。水分(水・お茶)は自由に摂っていただいて構いません。就寝前に下剤を服用していただきます。
- ESD当日:午前から再び下剤を服用していただき、午後から治療です。治療後はベッドの上で安静に過ごしていただきます。
- ESD後1日目:合併症がなければ、朝より水分(水・お茶)、昼より食事(おかゆから)が可能となります。
- ESD後3日目以降:医師の判断により、退院可能となります。
退院後の初回外来時(ESDから約1か月後)に切除した病変の顕微鏡での検査結果(病理結果)を説明します。結果によっては、追加で外科手術や放射線治療、抗がん剤治療などが必要になることがありますが、外来時に担当医から詳しく説明します。
治療に伴う合併症
ESDでは、切除に伴う出血:0.7%から2.2%、穿孔(せんこう:大腸の壁に穴があくこと):2%から14%など合併症が報告されています。重篤な合併症が生じた場合に備え、大腸外科とも連携しています。
出典:田中 信治ら. 日本消化器内視鏡学会誌. 2014 Apr;56(4):1598-1617.