トップページ > 診療科・共通部門 > 外科系 > 肝胆膵外科 > 肝・胆・膵の病気と治療について > 胆道の病気と治療について > 肝門部領域胆管がん
肝門部領域胆管がん
原因は不明なことが多いですが、胆道拡張症や膵胆管(すいたんかん)合流異常という先天的な疾患がある場合には3パーセントから7パーセント程度と高率に胆管がんを生じやすいと言われています。また、一部の化学物質が胆管がんの発生に関係していると言われています。特に印刷工場で使用される化学物質が原因物質の一つとして疑われており、印刷業に従事される方は定期的に検査を受けることが勧められます。
症状について
がんによって胆汁の流れがせき止められてしまうと、胆汁中の色素(ビリルビン、と言います)が血液中に蓄積し「黄疸(おうだん)」と言う症状を呈します。黄疸となると、皮膚や白目の色が黄色くなったり、尿の色が濃くなったりします。また逆に、胆汁が便中に排泄されなくなるので、便の色は灰色となります。これら黄疸の症状が出る前に、検診などの採血で肝機能異常を指摘されてがんが見つかる場合も数多くあります。
診断および必要な検査について
肝機能異常や黄疸のため肝門部領域胆管がんが疑われた場合、まず超音波検査、CT、MRIなどの精密検査を行います。また、がんによってせき止められた胆汁の詰まりを解除するため、ステントという筒を内視鏡検査により胆管に留置します。この内視鏡検査では、数日の入院が必要です。
胆管ステント留置により黄疸が軽快した後に、インドシアニングリーン(ICG)という緑色の色素を注射して肝臓の機能を測定する、ICG検査を行います。ICG検査はICG注射前と注射後15分後に採血をしてICGが15分間でどのくらい肝臓で分解されたかと測定します。正常な肝臓では15分間で90パーセント以上のICGが分解され、血液中に残存するICGは注射した量の10パーセント未満となります。ICGの値により安全に切除できる肝臓の容量が決まるためICG検査は非常に重要な検査です。
東病院 肝胆膵外科では、様々な画像検査でがんの広がり具合を診断し、ICGによる肝機能検査によって手術に耐えられる肝機能であるか評価することで手術適応を決定しています。
外来受診から手術までの期間について
黄疸をきっかけに肝門部領域胆管がんが疑われる状況で、初診受診をされてから手術が可能と判断し、実施となるまでの期間はおよそ1か月半です。
手術までには、下記のような検査、処置が必要となります。
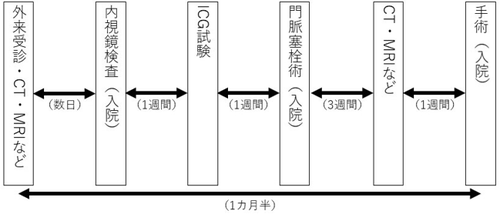
図1 外来受診から手術までの流れ
手術の前に
肝門部領域胆管がんに対する手術は、肝臓を大きく切除します。大きく切除した後は、当然残る肝臓の容量が小さくなります。ICG検査で評価した肝機能が、手術後の小さくなった肝臓では体全体を支えきれないと判断されるような場合は、もし手術で肝臓を切除すると術後肝不全を起こるリスクが高くなります。そのような状況の対策として、当科は手術前にあらかじめ残る部分の肝臓を大きくする処置をしてから手術に臨んでいます。このような処置を「門脈塞栓術(もんみゃくそくせんじゅつ)」と言います。
門脈塞栓術(もんみゃくそくせんじゅつ)について
肝臓には「肝動脈」と「門脈」という2つの血液があります。2つのうち、切除する側の肝臓に入る門脈の血流をカテーテルを用いた処置によって止めることで切除側の肝臓が萎縮するようになります。一方で、残る側の肝臓は萎縮する肝臓の機能を補うべく肥大します。この処置を「門脈塞栓術」と言い、肝門部領域胆管がんの術後に肝不全を起こすリスクを下げるために非常な重要な方法で、通常1週間程度の入院となります。
さらに切除する側の肝臓の萎縮、残る側の肝臓の肥大までには時間が必要となります。東病院 肝胆膵外科では、は門脈塞栓術後の3週間後に、造影CT、MRIといった検査で肥大の経過を確認します。門脈塞栓術後も肝機能は低下するため、肝機能および残る肝臓の十分な肥大を確認してから手術を行います。
手術について
肝門部領域胆管がんの手術は、肝外胆管と胆嚢(たんのう)を切除し、さらに肝臓の左右どちらか半分を一緒に切除します(図2:拡大肝葉切除術)。がんの中心が右寄りであれば右半分の肝臓を、左寄りであれば左半分の肝臓を一緒に切除します。がんの範囲が非常に広範囲の場合は、肝臓だけでなく膵臓も同時に切除することがあります。いずれの場合も数週間の入院を要しますが、手術は肝門部領域胆管がんを根治出来る可能性がある唯一の治療法です。
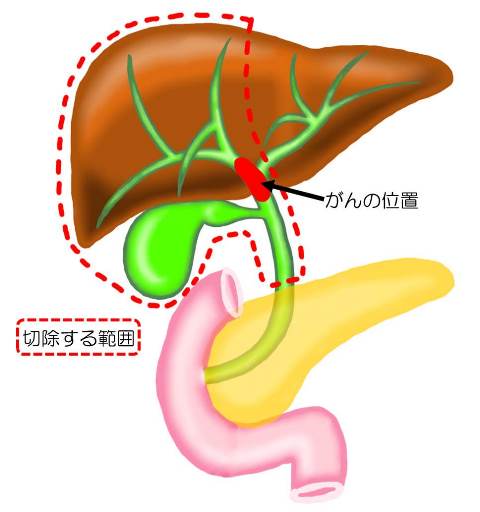
図2 拡大肝葉切除術
肝臓、胆管、胆嚢を切除します。胆管断端と小腸を吻合し、胆汁の流れ道を作り直します。
治療成績
- 症例数は実績についてをご覧ください。
手術後の経過について
手術当日は、集中治療室に入室します。術後1日目に水分、3日目にお食事を開始します。術後1日目から立つ練習、歩く練習を開始します。また、ドレーンという管がおなかの中に入っており、体内に残った出血や体液を体外に排出します。ドレーンの排液は、経過が良いか判断する重要な目安となります。経過が良い場合、ドレーンは3日から7日程度で抜去します。術後入院期間は、2週間から3週間程度です。
起こりうる合併症
胆汁漏(たんじゅうろう)
胆管と小腸を吻合した部位や、肝臓の切離面から胆汁が漏れることがあります。漏れた胆汁は手術の時に入れた管(ドレーン)により体外に排出され、また胆汁が漏れていた穴は時間とともに自然と閉鎖するため致命的となることはありませんが、胆汁漏が止まるまでドレーンを留置する必要があり入院期間が延長する原因となります。
腹腔内膿瘍(ふくくうないのうよう)
お腹の中に膿がたまる状態です。敗血症につながることもある深刻な合併症です。腹水に細菌が感染したり、胆汁漏などの縫合不全から感染が広がったりして起こります。38度以上の発熱や痛みを伴うことがあります。抗生剤の投与や、手術の時に入れた管(ドレーン)から膿を排出して治療します。場合により膿を効率よく排出するために追加のドレーンを入れる処置を行います。
胆管炎
胆管内に腸内の細菌が入り込むことにより、胆管で炎症が起きる症状です。手術では胆管と腸を直接つなぎ合わせるので、術後は腸液が胆管内に逆流しやすくなります。便秘やお腹の中の炎症で腸液の逆流がしやすい時は胆管炎にかかりやすくなります。38度以上の発熱や右の脇腹の痛みを伴うことがあります。栄養状態が悪かったり、体調が悪い時は胆管炎から敗血症になることもありますので注意が必要です。抗生剤で治療しますが、胆汁の流れを良くする薬や便秘薬を併用します。
吻合部狭窄(ふんごうぶきょうさく)
胆管と小腸の吻合部が狭窄(狭くなりつまること)し、胆汁の流れが悪くなることがあります。黄疸(おうだん)が生じるような場合には、内視鏡的治療が必要になる可能性があります。
退院後の生活
退院後は通常3か月毎に採血と造影CT検査を行い、再発やその他の不具合がないか確認します。自宅で特に注意すべき点は胆管炎による発熱です。胆管炎を放置すると肝臓に膿みがたまってしまい(肝膿瘍、と言います)ドレナージが必要となる可能性があります。発熱時は自己判断せずに私たち担当医か、かかりつけ医を受診してください。
受診をご希望の方へ
東病院肝胆膵外科への外来受診についてはこちらをご確認ください。