トップページ > 診療科・共通部門 > 内科系 > 肝胆膵内科 > 膵(すい)がん
膵(すい)がん
目次
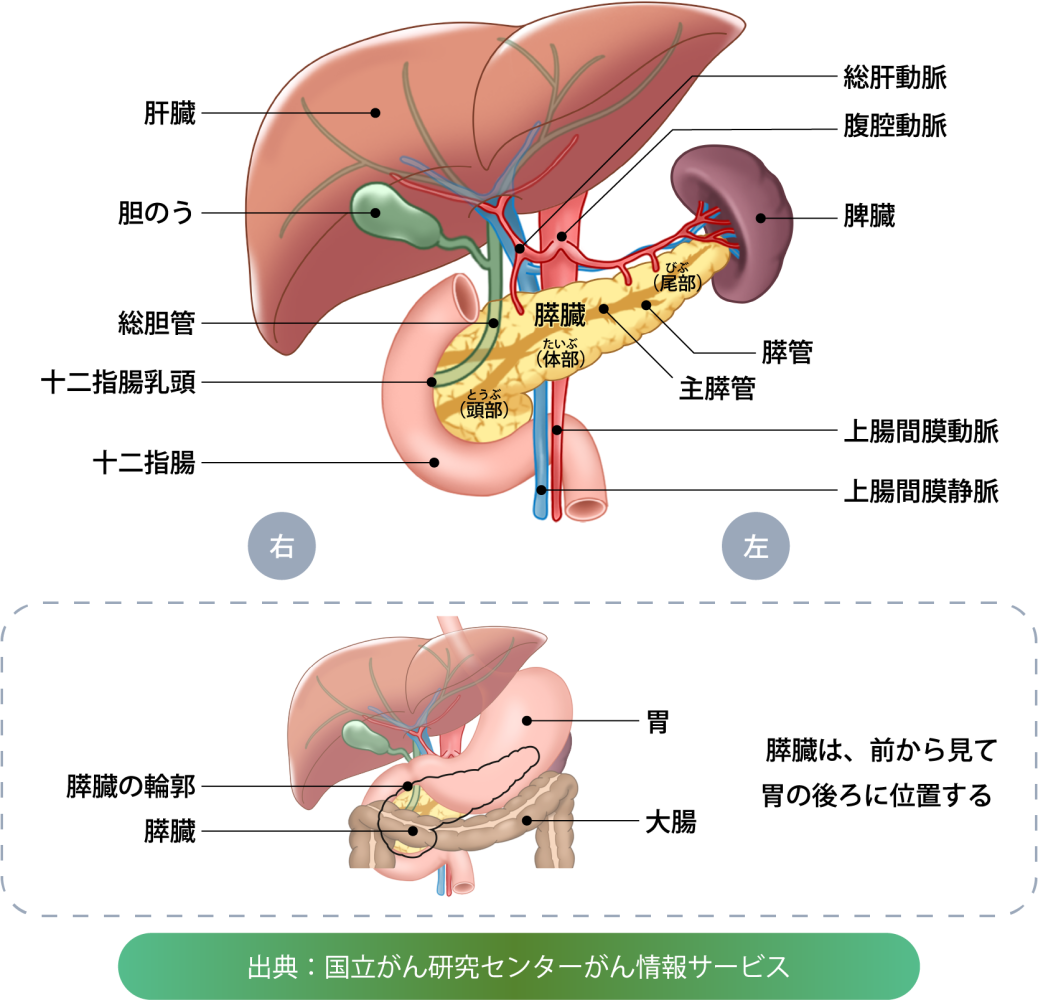
膵(すい)臓について
膵臓は胃の後ろにある左右に細長い臓器で、体の位置の右側から「頭部(とうぶ)」、「体部(たいぶ)」、「尾部(びぶ)」と分けて呼んでいます。頭部は十二指腸に接しています。
膵臓の内部には細長く網目状に走る膵液の通り道「膵管」があり、それらが合流して「主膵管」を作ります。また、膵頭部では肝臓から出た胆汁を流す「総胆管」という管が通っています。主膵管と総胆管が十二指腸乳頭部(じゅうにしちょうにゅうとうぶ)で合流し、十二指腸に注ぎます。
膵臓の機能には「外分泌機能」と「内分泌機能」があります。外分泌機能とは食べ物の消化を助ける膵液を分泌すること、内分泌機能とは血糖を下げるインスリンなどのホルモンを作り、血液中に分泌することをいいます。
膵がんとは
膵がんは膵臓にできるがんのことで、多くは膵管の細胞から発生します。日本における膵がんの罹患者数、死亡者数はともに増加傾向にあり、2019年にはがん死亡原因の第4位となっています。
病気の原因
膵がんの発生を高めるリスクとして、生活習慣病である糖尿病、肥満、嗜好である飲酒や喫煙等があげられます。また、慢性膵炎、膵管内乳頭粘液性腫瘍(すいかんないにゅうとうねんえきせいしゅよう:IPMN)の既往をもつ方や、血縁のあるご家族に膵がんを患った方が多い場合は発生リスクが高まることが知られています。
症状
膵臓はがんが発生しても症状を認めにくい臓器です。発見のきっかけになるのは食欲不振、腹痛、腹部膨満、腰や背中の痛み、黄疸などです糖尿病の発症や悪化が発見のきっかけになる方もいます。
検査・診断
血液検査、腹部超音波検査、CT検査、MRI検査、超音波内視鏡検査(EUS)、内視鏡的逆行性胆管膵管造影(ERCP)検査などを選択して行います。確定診断に向けては、腹部超音波や超音波内視鏡を用いて、生検(がんが疑われる部位から組織を採取すること)を行います。
血液検査、腫瘍マーカー検査
膵がんの腫瘍マーカーとしてCA19-9が知られています。しかし、腫瘍マーカーが上昇しているから必ずがんがあるとはいえないことや、がんがあっても上昇しないことがあります。
腹部超音波検査、超音波ガイド下肝腫瘍生検
超音波で体内の臓器を観察する検査です。肝臓への転移が疑われる方では超音波でがんの疑われる部位を確認しながら、確定診断のための組織検査を行います。
CT検査
X線を使って、がんの存在、広がりを調べます。通常、造影剤を注射しながら行います。
MRI検査
磁石の力を用いて、がんの存在、広がりを調べます。通常、造影剤を注射しながら行います。
超音波内視鏡(EUS)、超音波内視鏡下穿刺吸引・生検(EUS-FNA/FNB)
超音波が先端についた内視鏡を用いて、膵臓、肝臓、リンパ節を詳細に観察します。観察に引き続いて、がんの疑われる部位に針を刺して細胞、組織を採取し、顕微鏡で検査します(生検)。これを超音波内視鏡下穿刺吸引・生検(EUS-FNA /FNB)といいます。
内視鏡的逆行性胆管膵管造影(ERCP)
内視鏡を用いて、膵管から造影剤を注入し、胆管や膵管のX線検査をすることをERCPといいます。
膵管が狭くなっている方
がんが疑わる場合には膵管の狭窄(きょうさく:狭いこと)およびその上流の尾部側の主膵管拡張が見られることがあります。ERCPでのX線検査で狭窄部を造影することにより、これを確認し、膵液を採取して細胞診を行います(がん細胞の有無を調べます)。膵管内に細い管を留置し、膵液を排出しやすくすることを膵管ドレナージといいます。
黄疸(おうだん)のある方
膵頭部にできたがんは胆汁の通り道である胆管を閉塞することがあります。胆汁の流れが滞ると肝機能障害、黄疸が生じます(閉塞性黄疸)。ERCPに引き続いて胆管内にステントを留置し、胆汁を排出しやすくすることを胆道ドレナージといいます。ステントの種類にはプラスチック型と金属型があり、病態に応じて使い分けています。(9.膵がんの合併症に対する治療もご参照ください。)
病期(ステージ)
5に記載した検査により、膵がんの確定診断、がんの進行度である病期(ステージ)の分類、切除可能性の診断を行います。これらの検査結果に加え、お体の状態、年齢などを総合的に判断して、患者さん一人一人の治療方法を決定していきます。
病期(ステージ:Stage)
膵がんの病期の分類には、日本膵臓学会の膵癌取扱い規約と国際的なTNM悪性腫瘍分類(UICC)が広く用いられ、次のTNM分類によって病期が決められています。
- T因子はがんの大きさ、周囲への広がり
- N因子はリンパ節転移の有無
- M因子は遠隔転移、領域リンパ節を超えるリンパ節転移の有無
これらの因子の組み合わせで病期(ステージ)を分類しています。
| T | N | M | |
|---|---|---|---|
| Stage 0 | Tis | N0 | M0 |
| Stage I A | T1 | N0 | M0 |
| Stage I B | T2 | N0 | M0 |
| Stage II A | T3 | N0 | M0 |
| Stage II B | T1から3 | N1 | M0 |
| Stage III | T4 | N0から1 | M0 |
| Stage IV | T1から4 | N0から1 | M1 |
| Tis: 上皮内癌 | |||
| T1: 膵内限局, 2cm以下 | |||
| T2: 膵内限局, 2cm超 | |||
| T3: 膵外進展あるも、腹腔動脈もしくは上腸間膜動脈に及ばない | |||
| T4: 腫瘍浸潤が腹腔動脈もしくは上腸間膜動脈に及ぶ | |||
| N0: 領域リンパ節に転移なし N1:領域リンパ節転移あり |
|||
| M0: 遠隔転移、領域リンパ節をこえるリンパ節転移なし M1:遠隔転移、領域を超えるリンパ節転移あり |
|||
注:膵癌取扱い規約第7版
切除可能性分類について
膵臓は腹部の主要な血管に近接しており、これらの血管へのがん細胞浸潤の有無や程度により、切除ができるかどうかを判断しています。
- 切除可能膵がん:手術によってがんの切除が可能と判断されるもの
- 切除可能境界膵がん:標準手術のみでは組織学的(顕微鏡的)にがんが遺残してしまう可能性が高いもの
- 局所進行膵がん:切除不能膵がんのうち、主要な血管へのがん細胞浸潤を伴うために切除しても取り切れないもの
- 遠隔転移を有する膵がん:肺、肝臓、骨への転移などがある場合や大動脈周囲のリンパ節への転移がある場合
| R (Resectable, 切除可能) |
| BR (Borderline resectable, 切除可能境界) |
| BR-PV: 上腸間膜静脈/門脈に180度以上の接触・浸潤がある (十二指腸下縁を超えない) |
| BR-A: 上腸間膜動脈あるいは腹腔動脈に180度未満の接触・浸潤がある |
| 総肝動脈に接触・浸潤あるが、固有肝動脈/腹腔動脈に接触・浸潤なし |
| UR (Unresectable, 切除不能) |
| UR-LA (局所進行): BRの基準を超えるもの |
| UR-M (遠隔転移、領域を超えるリンパ節転移がある): M1 |
(膵がん取り扱い規約第7版より引用)
治療
病期(ステージ)、切除可能性分類に基づいた治療法選択の概要について
上皮内がん
Stage 0、切除可能と判断された方では外科的切除を行います。
切除可能膵がん
StageI、StageIIの一部で切除可能と判断された場合には手術前と手術後に一定期間、薬物療法を受けていただく治療法が推奨されています。術前化学療法としてゲムシタビン+S-1併用療法を6週間行い、切除の可否を再評価します。切除可能の場合には手術を行います。術後の状態が落ち着いたところで6ヵ月間のS-1による術後補助化学療法を行います。
切除可能境界膵がん
StageIIおよびStageIIIの一部で切除可能境界と判断された場合(手術を行ってもがんが遺残してしまい、しっかりと取り切れないと判断された場合)、化学療法または化学放射線療法を一定期間行った後に、切除の可能性を再評価します。切除可能と判断された場合には外科的切除を行い、術後に化学療法を一定期間行います。再評価で切除不能と判断された場合には、通常、化学療法または化学放射線療法を行います。
切除不能膵がん
局所進行膵がんと遠隔転移を有する膵がん、および手術後の再発膵がんに分けて治療方法を決定します。化学療法はがんの進行を抑え、延命効果や症状をコントロールすることを目的としたものとなります。
局所進行膵がん
StageIIIの一部、局所進行のために切除不能と判断された場合になります。主要な血管へのがん細胞浸潤などにより切除ができない進行度を指し、化学療法または化学放射線療法を行います。
遠隔転移を有する膵がん、手術後の再発膵がん
切除の適応はなく、化学療法を行います。
化学療法の種類について
ゲムシタビン+ナブパクリタキセル併用療法
2種類の点滴の抗がん剤を組み合わせた治療です。週1回を3週間連続で行い、4週目を休薬、これを1コースとして4週毎に繰り返します。1回の点滴時間は60-90分です。
FOLFIRINOX療法(フルオロウラシル・レボホリナート・イリノテカン・オキサリプラチン)
多種類の点滴の抗がん剤を組み合わせた治療です。点滴に2日かかるため、投与開始して2日後に点滴の針を抜きます。外来で治療を行うために、皮下に中心静脈ポートの埋め込み手術が必要になります。体力が十分にあり、全身状態が良好な方が対象となります。
ゲムシタビン療法
点滴の抗がん剤治療です。週1回を3週連続で行い、4週目を休薬、これを1コースとして4週毎に繰り返します。ゲムシタビン+ナブパクリタキセル併用療法やFOLFIRINOXによる治療が困難な高齢者や全身状態が思わしくない方で考慮されます。
S-1(エスワン)療法
飲み薬の抗がん剤治療です。切除不能膵がんでゲムシタビン療法単独と同程度の治療効果が示されています。1日2回、4週間の継続内服を行い、2週間休薬、これを1コースとして6週毎に繰り返します。S-1単独療法は、手術後の補助化学療法としても多く用いられています。
フルオロウラシル・レボホリナート・ナノリポソーム型イリノテカン療法
多種類の点滴の抗がん剤を組み合わせた治療です。通常、ゲムシタビンベースの一次化学療法が無効となった方に対する二次化学療法として用いられています。点滴に2日かかるため、投与開始して2日後に点滴の針を抜きます。外来で治療を行うために、皮下に中心静脈ポートの埋め込み手術が必要になります。
ゲムシタビン・S-1療法
点滴と飲み薬の抗がん剤を組み合わせた治療です。切除可能膵がんに対する術前化学療法として用いられています。点滴の抗がん剤を週1回、2週連続で投与し、飲み薬の抗がん剤を2週間継続内服するのを1コースとして、3週毎に繰り返す治療法です。術前化学療法としては、手術前に2コース行います。
化学放射線療法
切除可能境界膵がんや局所進行膵がんに対して、抗がん剤と放射線療法を併用して行う治療法です。抗がん剤は主に飲み薬のS-1を用いています。
治療法の選択に関わる検査について
BRCA検査(ビーアールシーエー:BRACAnalysis)
膵がんの約5-10%は遺伝性と考えられています。そのひとつとしてBRCA1/2遺伝子の病的な変異があります。BRCAはDNAの修復に関わる遺伝子であり、BRCAが変異することで、DNAの修復が妨げられ、がん化のリスクが高まることが知られています。BRAC検査は、血液中の正常細胞(生殖細胞系列)におけるBRCA1およびBRCA2(以下BRCA1/2)遺伝子に変異がみられるかどうかを調べる検査です。BRCA1/2遺伝子変異が陽性で、オキサリプラチンなどのプラチナ製剤を含む化学療法(FOLFIRINOXなど)により一定期間、効果が持続した場合には、オラパリブ(リムパーザ®)という分子標的薬〔がん細胞の増殖等に関わる特定の分子(タンパク質)に対して働く薬剤〕が有効です。
MSI(エムエスアイ)検査
DNA複製の際、本来とは異なる塩基対が合成されてしまうことを「DNAミスマッチ」といいます。DNAミスマッチの修復がうまくできないと、DNAの1から数塩基の繰り返し配列の異常が起こり、高頻度マイクロサテライト不安定性(MSI-high)と呼ばれる状態となります。膵がんの約1%程度でMSI-highが見られます。MSI検査でMSI- highとわかった場合には免疫チェックポイント阻害剤であるペムブロリズマブ(キイトルーダ®)が有効です。
遺伝子パネル検査
がんは様々な遺伝子異常が積み重なり発症するといわれています。近年、がん組織に発現している複数の遺伝子異常を検査する遺伝子パネル検査が登場し、その遺伝子異常を標的とした治療を行うゲノム医療が行われています。しかし、膵がんでは遺伝子異常を標的とした治療薬はあまりありません。
膵がんの合併症に対する治療
黄疸、胆管炎
肝臓で作られた胆汁は胆管を通り、十二指腸に流れて行きます。胆管は膵頭部を通るため、膵頭部にできた腫瘍により閉塞した場合には、胆汁の流れが滞り、肝機能障害、黄疸、胆管炎が起こることがあります。
内視鏡的胆道ドレナージ(EBD)
内視鏡を用いて、胆道の出口から狭くなった胆管に管を挿入してドレナージ(体外に排出)を行います。
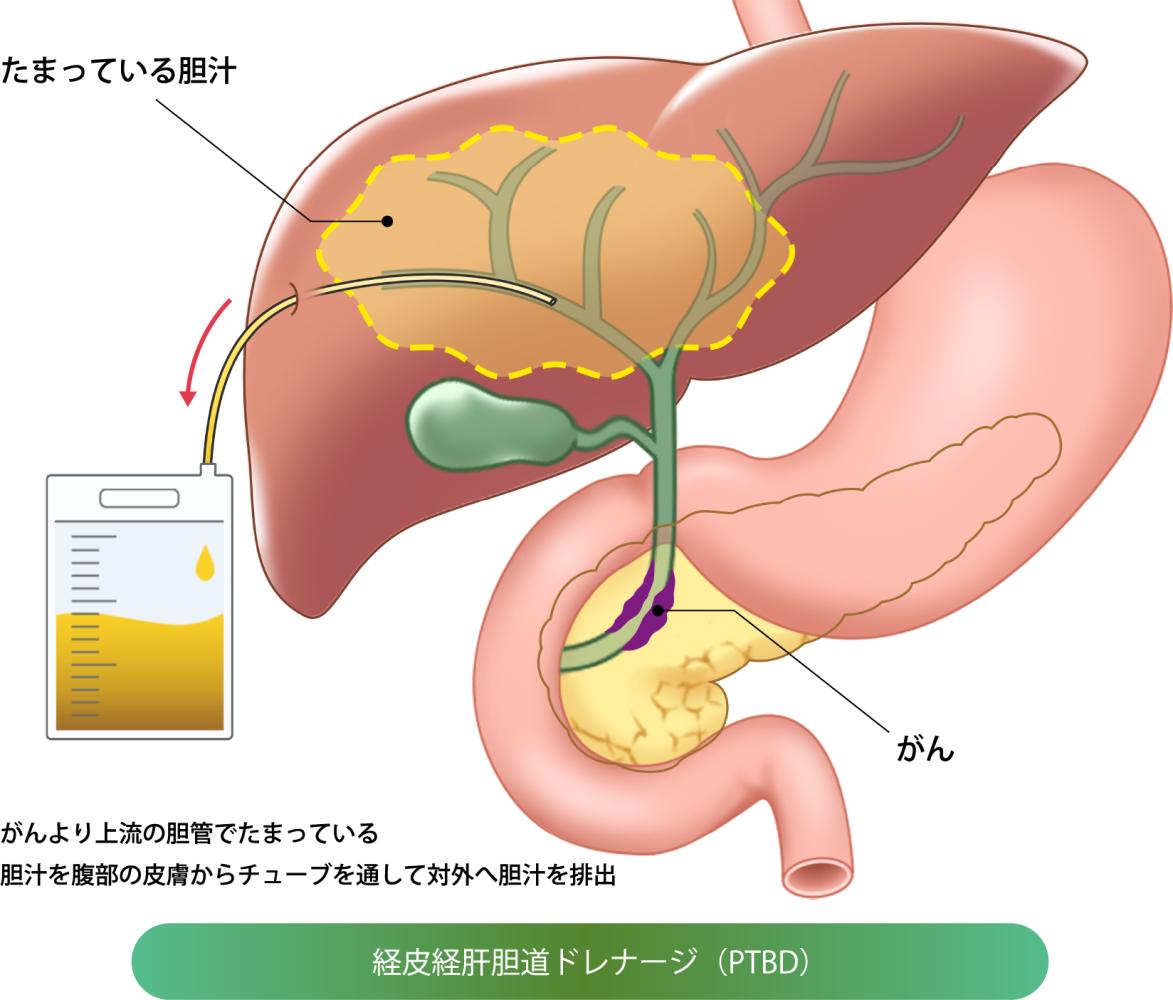
経皮経肝胆道ドレナージ(PTBD)
皮膚にチューブを刺し、腹部超音波とX線を用いて、体の外から肝臓を介して胆管に管を挿入し、ドレナージを行います。
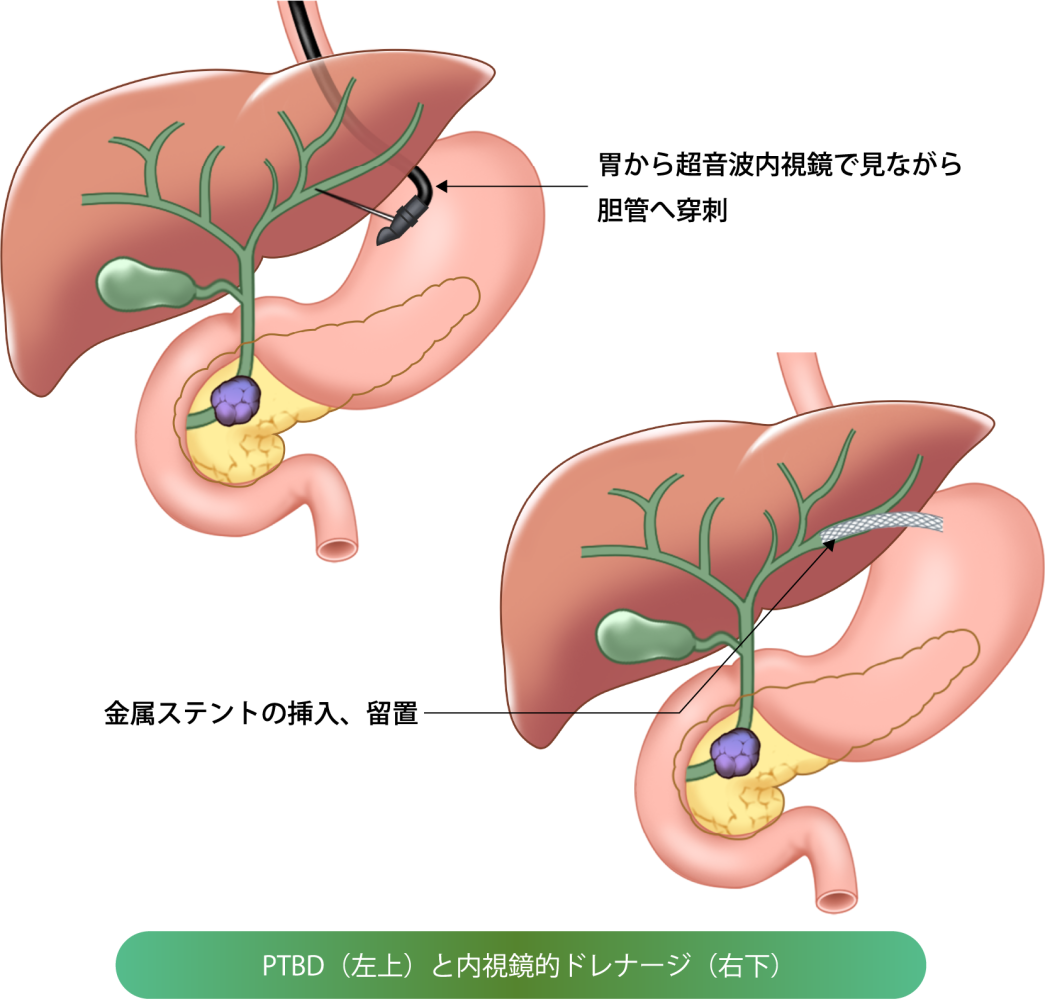
超音波内視鏡下胆道ドレナージ(EUS-BD)
超音波内視鏡下に消化管から、胆道の出口を介さず直接、胆管を穿刺し、ステントを挿入してドレナージを行います。
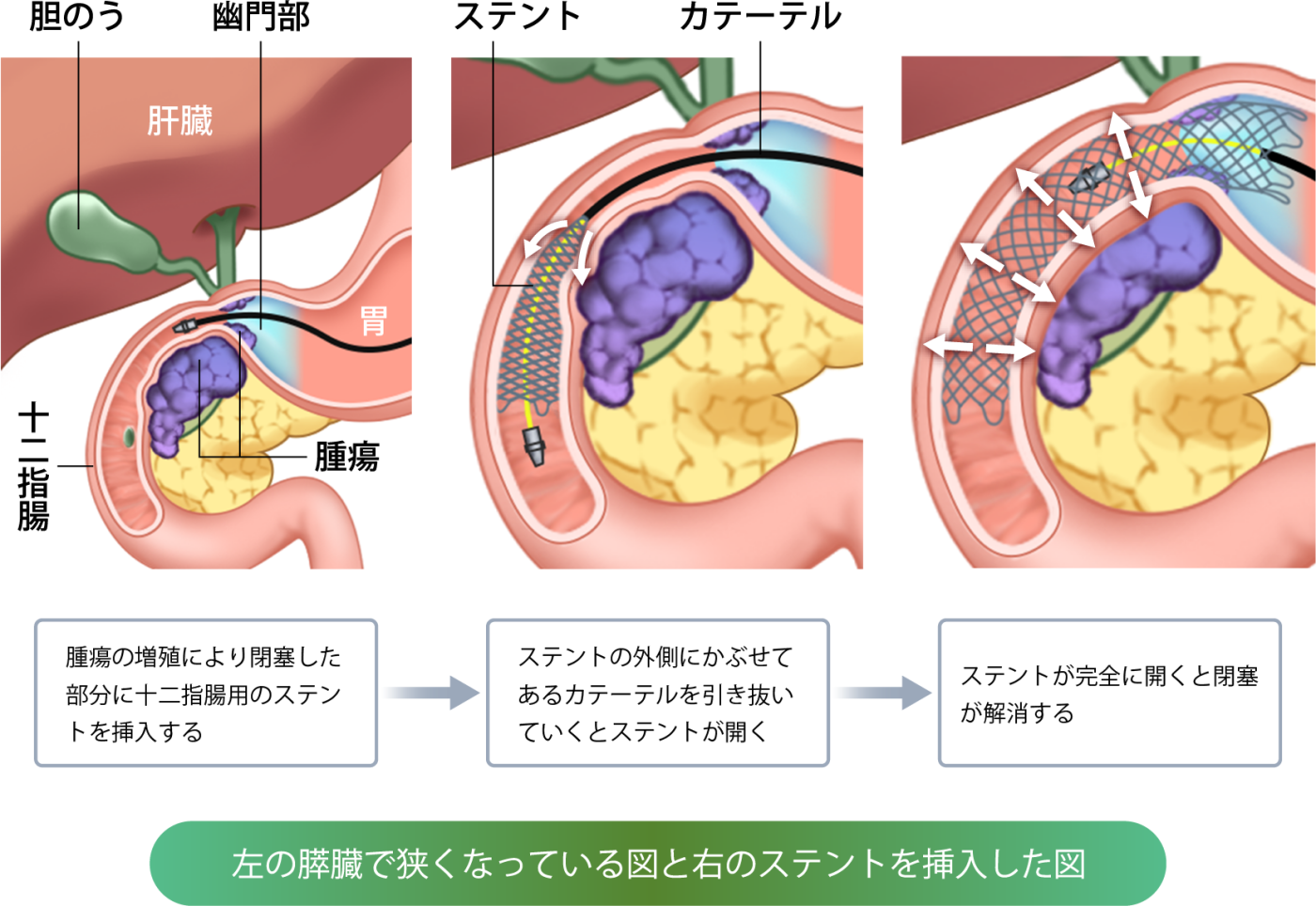
十二指腸閉塞
膵がんにより、胃の出口に当たる幽門や、それにつながる十二指腸が狭くなることがあります。その狭くなった部分に内視鏡でステントを挿入する方法や外科的にバイパス手術を行う方法があります。
治験・臨床試験
当院ではよりよい治療法の確立を目指して、治験・臨床試験を実施しています。参加可能な試験の有無については、担当医にご相談ください。