トップページ > 診療科・共通部門 > 外科系 > 肝胆膵外科 > 肝・胆・膵の病気と治療について > 膵臓の病気と治療について > 膵臓の手術について
膵臓の手術について
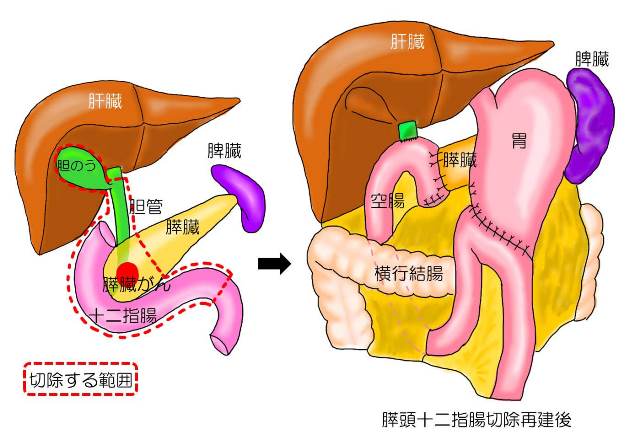
膵頭十二指腸切除(すいとうじゅうにしちょうせつじょ)
膵頭十二指腸切除は膵頭部付近の腫瘍に対して行われる標準的な根治手術です。他の臓器に転移がない場合、また膵臓の近くの主要な血管に広がっていない場合、この手術が適応となります。
膵頭十二指腸切除は、全身麻酔下に20センチメートルほど開腹をして、膵頭部、遠位胆管、胆嚢、十二指腸を周囲のリンパ節、神経、脂肪組織とともに切除する術式です。腫瘍の広がりを考えて門脈(もんみゃく)を一緒に切除することもあります。切り離した膵臓、胆管、胃は下から持ち上げた腸とつなぎ合わせます。複数の臓器を同時に切除することから体に負担がかかり、膵から腸吻合(ちょうふんごう)、胆管から腸吻合、胃から腸吻合と複雑な3つの消化管再建が必要で、おなかの手術では最も大きな手術の一つです。吻合部の近くに管(ドレーン)を入れて、おなかにたまる液を排出します。手術にかかる時間はおよそ6時間から8時間です。
膵頭十二指腸切除は複雑で大きな手術ですので合併症が起こることは少なくありません。小さなものまで含めると合併症発生率は40パーセントから50パーセントですが、外科技術や手術前後の管理の進歩により発生率は次第に減ってきています。術中や術後に合併症に関連して致命的になる割合は全国平均で2.9パーセント、当院では0.7パーセントです。また合併症に関連して再手術になる割合は全国平均で5.8パーセント、当院では2.1パーセントです。
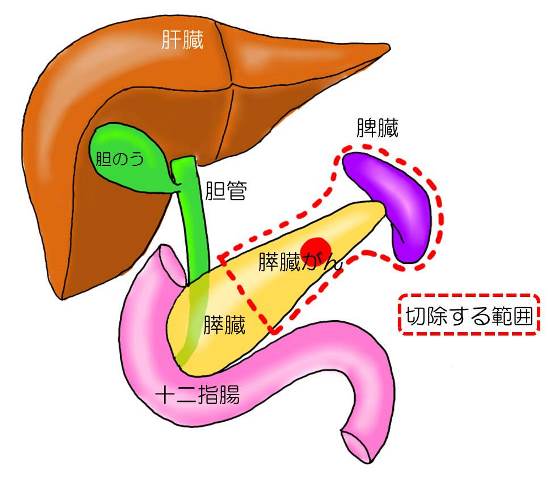
膵体尾部切除(すいたいびぶせつじょ)
膵体尾部切除は膵体部または膵尾部の腫瘍に対して行われる標準的な根治手術です。他の臓器に転移がない場合、また膵臓の近くの主要な血管に広がっていない場合、この手術が適応となります。
膵体尾部または膵尾部を脾臓、周囲のリンパ節、神経、脂肪組織とともに切除する術式です。切り離す膵臓の断端はステープラ-という手術用の器具を使って閉鎖するか、直接縫って閉じることもあります。膵臓の断端の近くに管(ドレーン)を入れて、おなかにたまる液を排出します。手術にかかる時間はおよそ3時間から4時間です。
脾臓を切除した後には、肺炎球菌などの細菌感染に対する抵抗力が落ちる可能性もあるため、肺炎球菌ワクチンの接種をお勧めします。
膵体尾部切除では合併症発生率は30パーセントから40パーセントです。国立がん研究センター東病院において、術中や術後に合併症に関連して致命的になる割合、また合併症が原因で再手術になる割合は当院では1パーセント以下ときわめて低い数字です。
腹腔鏡(ふくくうきょう)手術
最近は、おなかに小さな孔(あな)をあけ、そこから内視鏡と細長い手術道具を使ってモニターを見ながら手術する腹腔鏡(ふくくうきょう)手術という方法もあります。腹腔鏡下膵体尾部切除では、5ミリメートルや10ミリメートルの小さい創(きず)5か所から6か所で術後の痛みが少ないというメリットがあります。しかしながら小さな孔から手術を行いますので手術道具の動作制限があり、術中に出血が起こった際に止血操作が行いにくいなどのデメリットもあります。手術の途中で開腹手術に切り替えることもあり得ます。
当院では腹腔鏡下膵体尾部切除を、適応など安全に配慮しながら行っています。手術時間は膵がんの場合5時間から6時間程度、それ以外の膵臓の腫瘍の場合4時間から5時間程度です。
手術前後の経過について
手術の2日前に入院して準備します。手術後当日は集中治療室に入ってベッド上安静ですが、翌日から立って歩くリハビリを始めます。お食事は3日目から3分粥を始め、徐々に増やしていきます。おなかの管(ドレーン)は問題なければ術後3日目から5日目に抜きます。入院期間は合併症が無ければ10日から14日程度ですが、持病の状況や合併症の発生状況によって、個人差があり、お体の状態に応じて判断しています。
起こりうる術後合併症
急性期(手術後から数週間以内)に起こりやすい合併症(10パーセントから20パーセント)
膵液漏(すいえきろう)
膵臓と腸のつなぎ目から膵液が漏れることを膵液漏といいます。漏れた膵液は消化液や胆汁と混じることにより活性化され、周囲の組織を溶かしたり膿を作ったりして炎症を引き起こします。まれですが近くの動脈を溶かして出血を引き起こし(2パーセントから5パーセント)、生命にかかわる深刻な状況になることがあります。多くの場合、手術の時に入れた管(ドレーン)から漏れた膵液を回収することにより深刻な状況には至りませんが、膵液漏が収まるまで、ドレーン腔を洗浄したりしながら慎重に経過を見る必要があります。
腹腔内膿瘍(ふくくうないのうよう)
おなかの中に膿がたまる状態です。敗血症につながることもある深刻な合併症です。腹水に細菌が感染したり、膵液漏や縫合不全から感染が広がったりして起こります。38度以上の発熱や痛みを伴うことがあります。抗生剤の投与や、手術の時に入れた管(ドレーン)から膿(うみ)を排出して治療します。場合により膿を効率よく排出するために追加のドレーンを入れる処置を行います。
急性期(手術後から数週間以内)に時として起きる合併症(5パーセントから10パーセント)
胆管炎
胆管内に腸内の細菌が入り込むことにより、胆管で炎症が起きることです。膵頭十二指腸切除では胆管と腸を直接つなぎ合わせるので、術後は腸液が胆管内に逆流しやすくなります。便秘やおなかの中の炎症で腸液の逆流がしやすい時は胆管炎にかかりやすくなります。38度以上の発熱や右の脇腹の痛みを伴うことがあります。栄養状態が悪かったり、体調が悪い時は胆管炎から敗血症になることもありますので注意が必要です。抗生剤で治療しますが、胆汁の流れを良くする薬や便秘薬を併用します。
創感染(そうかんせん)
手術した創(きず)が感染を起こすことです。手術後3日目から6日目にあらわれ、手術創が赤く腫れたり、痛みや発熱を伴うことがあります。創の中にたまった膿を出す処置や、抗生剤の投与で治ります。数日から数週間に及ぶこともありますが、ある程度治ってきたら退院して自宅で様子をみることもできます。
胃内容排出遅延
胃の動きが鈍り食事が一時的に取れなくなる状況を言います。手術の影響によって消化管ホルモンが減少したり合併症によっておなかの中に炎症が起きたりすることが原因です。数日から数週間続くことがあります。お食事がとれるようになるまでの間点滴をしたり、症状が強い時は鼻から胃の中に管を入れて吐かないようにする処置が必要となります。
腹腔内出血
術直後に手術で操作した部位から出血する場合と、数日から数週間後に膵液漏により動脈が破れて出血する場合があります。術後早期の出血に対しては再手術で止めることがあります。膵液漏による動脈出血に対しては血管造影でカテーテルを経由して血管内にコイルを詰めて止血します。膵液漏による動脈出血は止めても再度出血することがあり、そのような場合は生命にかかわることがあります。
急性期(手術後から数週間以内)に起こりうるまれな合併症(5パーセント未満)
縫合不全
胆管と腸をつないだ部分(胆管空腸吻合)や胃と腸をつないだ部分(胃空腸吻合)が完全に治癒せず一部分にほころびが生じた状況です。消化液がおなかの中に漏れて周囲に炎症を引き起こします。漏れた消化液がおなかの中に広がると腹腔内膿瘍につながることがありますので、手術の時に入れた管(ドレーン)や新たに入れた管を通して漏れた消化液を体の外に導き出すようにします。縫合不全が治癒するまでに通常1.5か月から2か月かかります。
敗血症
敗血症とは様々な原因によって細菌感染し、全見に強い炎症反応が起こり、ショック、多臓器不全など重篤な症状を示す状態です。多くは膵液漏、腹腔内膿瘍、胆管炎などの悪化が原因となります。体力のない方や持病のある方に起こりやすい傾向があります。抗生剤の投与、原因となる病状の治療、多臓器不全に対する治療(人工呼吸器の装着、持続的血液濾過透析など)を行いますが、それでも生命にかかわる可能性がある深刻な合併症です。再手術により腹腔内の洗浄やドレーンの留置、人工肛門の造設などが必要となることもあります。集中治療室、一般病棟での長期間の治療が必要です。
退院後から数年間に起こりうる合併症
糖尿病
糖尿病とは血糖値を下げるホルモンであるインスリンが不足して血糖値が高くなる状態です。放っておくとさまざまな合併症を引き起こします。手術の際に膵臓を半分は切除しますので、インスリンの分泌量も術後半分程度に減ります。多くの方はこの量でも糖尿病にはなりませんが、もともと素因がある方は糖尿病になることがあり、内服薬の服用やインスリンの皮下注射が必要になることがあります。糖尿病になった場合は糖尿病外来も並行して受診していただき治療を行います。
脂肪肝
膵臓を切除すると、消化液である膵液の分泌が減るため、消化吸収障害が起こり、結果として下痢しやすくなったり、脂肪肝になったりすることがあります。消化吸収障害が明らかな場合は、膵液の代わりになる消化剤を服用します。
手術後の生活について
ここでは術後の生活で重要なポイントを説明します。標準的な術後の経過は、翌朝から体を動かす練習を始め、3日目から食事を始めます。3日目から5日目におなかの管(ドレーン)を抜いて、合併症が無ければ2週間前後で退院となります。合併症があるときは治るまで入院期間を延長します。
からだを動かす
手術の翌朝から座る練習、立つ練習、歩く練習を始めます。体をどんどん動かすことが順調な回復につながります。寝ている時間が長いと合併症が起きやすくなったり筋力が低下したりして、「寝たきり」につながることがあります。意欲的に体を動かして身の回りのことを早くできるようにしましょう。また余裕が出てきたら軽い運動や退院後の生活を想定した動きも試してみてください。
術後の痛み
術後2日から3日間は創の痛みが最も強い時期です。この時期には背中に入っている硬膜外チューブから痛み止めの薬を持続的に入れて強力に痛みをとります。それでも痛みがある場合は我慢せずにご相談ください。注射や座薬を用いてさらに痛みをとるようにします。4日目以降、痛みは軽くなりますので内服薬の痛み止めに切り替えることができます。術後1週間で痛みは大幅に良くなります。退院後もしばらくの間傷の痛みを感じる方もいますが、痛みの感じ方は人によって違いますので痛みが長引くからといって心配する必要はありません。痛み止めの使い方について担当医と相談してください。
おなかに入っている管(ドレーン)について
手術後は、安全にそしてできるだけ楽に過ごせるようにいろいろな管を体にいれます。「出血がないか」、「膵液漏がないか」など術後の状況を観察するためおなかに管(ドレーン)が2本から3本入ります。非常に大切な管ですので引っ張ったりご自分で抜いたりしないように気を付けてください。経過が良ければ術後3日目から5日目にドレーンを抜きますが、膵液漏や腹腔内膿瘍などの合併症が起きた場合はたまった液体を体の外に出すために症状が良くなるまで入れておきます。状況を見てドレーンは入れ替えることがあります。
痛みを強力に抑える背中の管(硬膜外麻酔)は2日から3日、トイレに行かなくてよいように尿を導く管は3日、栄養や水分を補うための点滴の管は5日程度入れて体をサポートします。
食事について
手術の後は一時的に胃や腸の動きが鈍るので術前のようにたくさんの食事を早く食べることはできません。最初は、出てきたお食事の半分ぐらいを目安とし、ゆっくりよく噛んで食べてください。30分程度かけて食べると胃腸に負担がかかりにくくなります。一回に食べられる量は多くありませんので、間食をして栄養を補うようにしてください。退院後徐々に食事のとり方を手術の前の状態に近づけましょう。
排泄について
術後は一時的に腸の動きが鈍くなり便秘になります。腸の動きが活発になりガスが出るまでに3日から4日かかります。便が出るのはさらにその後になりますが、なかなか便が出ない場合は、便秘薬や座薬などを使います。
体重について
手術による消耗や食事量が少なくなることによって入院中に5キログラムから10キログラム程度体重が減少します。数年かけて徐々に体重が増えますが元の体重まで戻ることはまれです。退院後しばらくは、体重が増えなかったりさらに減ったりすることもありますが、食事が安定してとれていれば心配はいりません。食事が十分にとれず体重が日ごとに減っていく場合は担当医にご相談ください。
受診をご希望の方へ
東病院肝胆膵外科への外来受診についてはこちらをご確認ください。
