トップページ > 診療科・共通部門 > 外科系 > 呼吸器外科 > 肺がんと手術について > 肺がんについて
肺がんについて
肺がんとは
現在、がんは日本人にとって非常に身近な病気であり、近年の統計では、2人に1人が一度はがんに罹患すると言われています。
わが国において、肺がんは近年やや減少傾向にありますが、それでも罹患数が男性で2位、女性で4位、男女の合計では3位となっています。
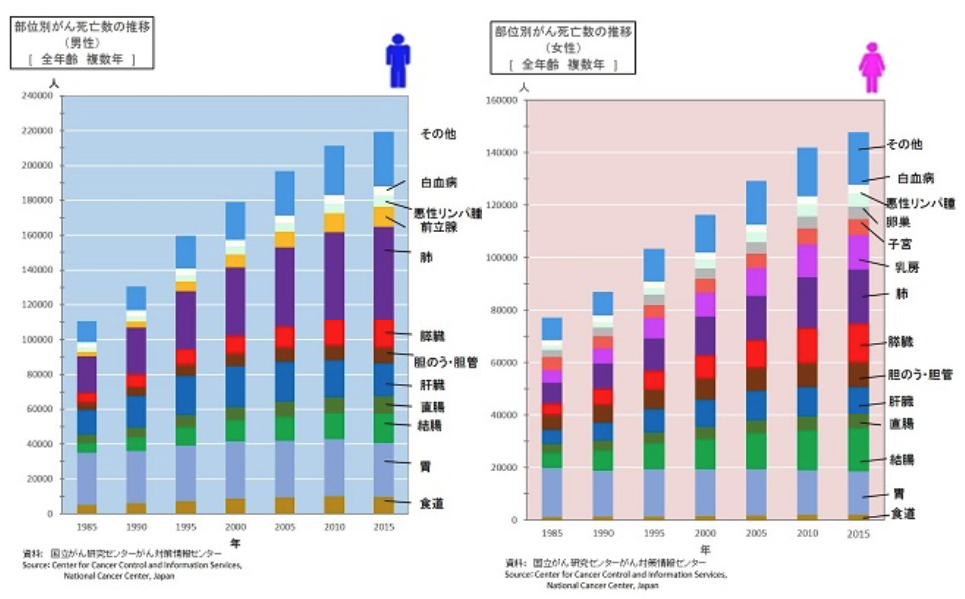
国立がん研究センター がん情報サービス「がん登録・統計 年次推移」から引用(がん情報サービスにリンクします)
そして、肺がんにおいて重要な問題は死亡者の多さです。部位別がんの死亡数でみると、2018年の統計では男性が5万3002人で1位、女性は2万1118人で大腸がんに次いで2位となっています。5年間生存できる割合も20%強であり、治療が困難ながんの一つです。
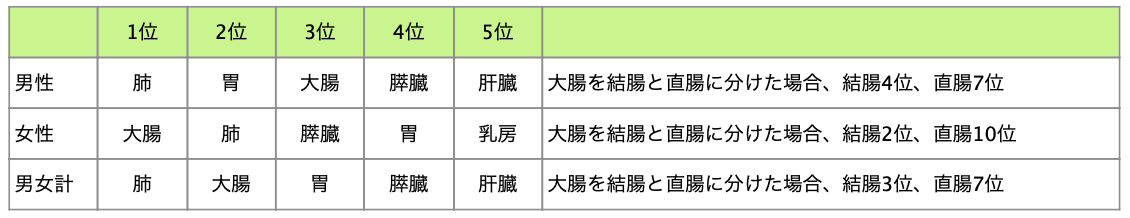
国立がん研究センター がん情報サービス「がん登録・統計 最新がん統計」から引用(がん情報サービスにリンクします)
原因
肺がんは50歳以上の方で発生率が急激に増加します。
肺がんのリスク因子として最も有名なのは喫煙で、喫煙者は非喫煙者と比べて男性で4.4倍、女性で2.8倍肺がんになりやすく、また下記の方は、肺がんにかかりやすいと言われています。
- 慢性閉塞性肺疾患(肺気腫、慢性気管支炎)に罹患している
- 職業的曝露(アスベスト、ラドン、ヒ素、クロロメチルエーテル、ロム酸、ニッケル)を受けたことがある
- 過去に肺がんに罹患したことがある
- 家族に肺癌に罹患したことがある
診断方法
検診で異常を指摘された場合、もしくは持続する咳嗽(がいそう:咳きこむこと)、血痰(けったん:血が混じった痰)、胸痛などの症状がみられる場合には肺がんの可能性を考えて精査を行います。
最初に必ず行うのが単純胸部X線検査ですが、2センチメートルより小さい腫瘍や、心臓や横隔膜、骨と腫瘍が重なる位置に存在すると発見が困難なため、次にCT検査を行います。CT検査とは、X線とコンピュータを組み合わせて行うもので、人体を輪切りの状態にして、その断面を画像にします。現在は1ミリスライスでの撮影が可能なため、直径5ミリメートル程度の肺がんやすりガラス陰影という、超早期の肺がんも発見することができます。また、後述する病期分類の決定にも有用です。
例:早期肺がんと進行肺がんのCT画像
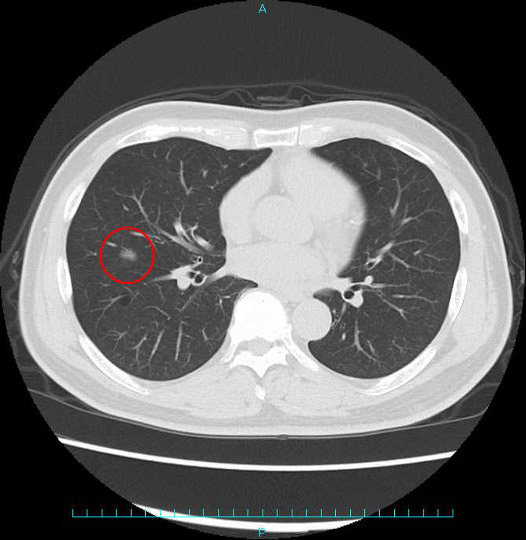
早期肺がん
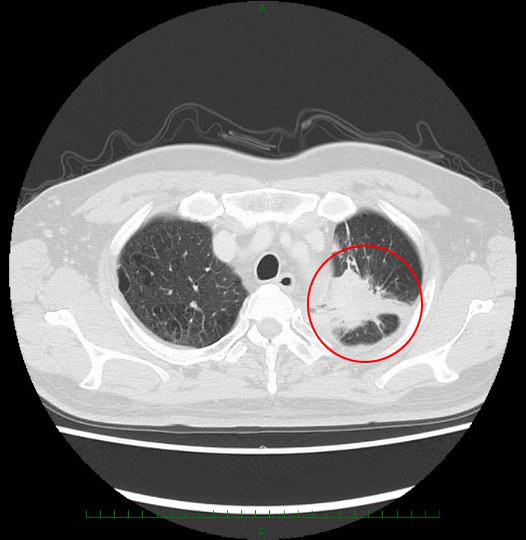
進行肺がん
症状や経過、上記検査で肺がんが疑われた場合には、本当に肺がんであるかどうかを確定するための検査を行うことがあります。
気管支鏡検査は、先端に電子カメラが内蔵された太さ5から6ミリメートル程度のファイバースコープという細い管を気管支の中に入れて内部を直接観察する検査です。(生検)鉗子と呼ばれているハサミを使って、異常が疑われる組織を採取します。最近では、より安全に超音波を用いた気管支鏡検査が広く行われており、縦隔(じゅうかく)へのがんの広がりも調べることができます。気管支鏡が届かない肺の末梢(まっしょう)病変に対しては、CTガイド下生検にて組織の採取を行うこともあります。採取した組織に特殊な染色を行い、病理医が顕微鏡でがん細胞の存在を確認することで、肺がんの診断が確定します。
病期分類
肺がんの治療方針を決めるための重要な要素の一つががんの進み具合、すなわち「病期(ステージ)」です。現在診療で用いられている分類表を下にお示しします。
肺がんの病期は(1)発生したがん自体の広がり(表ではTに相当)、(2)リンパ節転移の有無(表ではNに相当)、(3)遠隔転移の有無(表ではMに相当)の3つの項目をそれぞれ、上述した検査の結果から決定します。

日本肺癌学会ホームページから引用(外部サイトへリンクします)
3つの項目を決定すると、下の表のように組み合わせて病期分類を決定します。
例えば、腫瘍の大きさが2センチメートル(T1b)、リンパ節転移がない(N0)、遠隔転移がない(M0)場合、病期分類IA2になります。また、腫瘍の大きさが6センチメートル(T3)、同側肺門部リンパ節転移がある(N1)、遠隔転移がない(M0)場合、病期分類IIIAとなります。
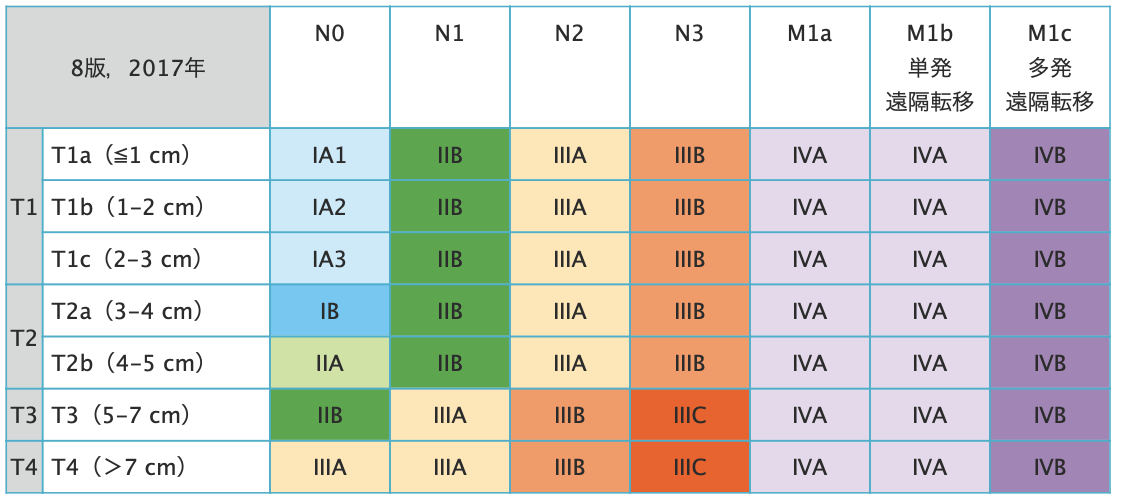
日本肺癌学会ホームページから引用(外部サイトへリンクします)
組織型分類(がんの組織状態による分類)
肺がんは、「組織型」と呼ばれる顕微鏡で分かる悪性腫瘍の”顔つき”が様々あります。大きく分類すると4種類あり、悪性腫瘍の細胞の形や性質がそれぞれに異なります。進行の速さ、転移のしやすさなども、タイプによって違うことが分かっています。
それぞれの組織型の説明を以下に記載します。
腺(せん)がん
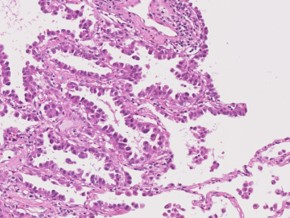
肺がん全体の50から60%を占めています。最初は気管支の先に小さく発生する事が多く、丸い形の細胞が集まり、増殖していくのが特徴です。
がん細胞の密度が低い場合、胸部CTでは「すりガラス様陰影(いんえい)」として認められます。腺がんは、手術により高い治癒率が得られる腫瘍もあれば、一方で、早期に転移を認める腫瘍もあり様々です。
また腺がんは、喫煙をしたことがない女性にも発生することが分かっています。
扁平上皮(へんぺいじょうひ)がん
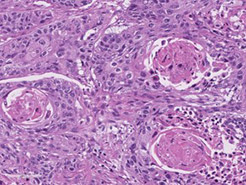
腺がんに次いで多い組織型で、全体の25から30%を占めています。太い気管支に局所的に広がり、皮膚や食道粘膜の細胞に似た形のがん細胞であることが特徴です。
扁平上皮がんの最大の発症要因は、喫煙(たばこ)です。ヘビースモーカーの男性に多く、かつては喫煙者におけるがんの代表でしたが、現在は喫煙率の低下に伴い、減少傾向にあります。
大細胞がん
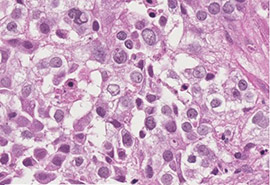
大細胞がんは、全体の5%前後を占めています。
腺がんや扁平上皮がんとしての性質や特徴が認められない悪性腫瘍です。末梢(まっしょう)に発生することが多く、薬物療法、放射線療法が効きにくい傾向があります。
神経内分泌腫瘍
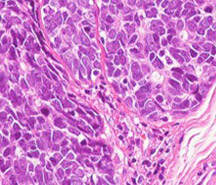
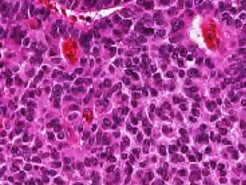
神経内分泌腫瘍は、2015年のWHO分類で新たに出来た区分です。「小細胞肺がん」「大細胞神経内分泌癌」「カルチノイド」の3つがあり、全体の25から30%を占めています。
このうち、「小細胞肺がん」が多く、非常に悪性度が高い組織型です。進行が速く、発見時には他臓器へ転移していることが多々あります。
腺がんと扁平上皮癌とは治療の進め方も異なります。そのためガイドラインなどの分類では、小細胞肺がん以外のがん(非小細胞肺がん)とは別に扱われます。
その他の腫瘍
転移性肺腫瘍
肺は非常に血流の豊富な臓器です。そのため、他臓器で発生した悪性腫瘍が血流に乗って肺への転移を生じる事が多くあります。転移性肺腫瘍に対しての治療は、他の肺がんとは違い、原発臓器によって治療方針が異なるため、全ての転移性肺腫瘍が切除の対象となるわけではありません。
特に肺に転移しやすい悪性腫瘍の原発臓器は以下の通りです。
- 原発臓器
結腸・直腸がん、頭頸部がん、胃がん、食道がん、乳がん、腎がん、子宮がん、骨・軟部悪性腫瘍、膀胱がん、肝がん、膵がん、卵巣がんなど
肺がんの治療はこちらをご覧ください。
