トップページ > 診療科・共通部門 > 外科系 > 食道外科 > 2.⾷道がんの⼿術治療
2.⾷道がんの⼿術治療
目次
- 2-1.胸部⾷道がんについて
- 2-2.胸部⾷道がんの低侵襲⼿術
- 2-3.⾷道胃接合部がんについて
- 2-4.頚部⾷道がん(頚胸移⾏部⾷道がん)について
- 2-5.⾷道粘膜下腫瘍について
- 2-6.リハビリテーションの必要性
- 2-7.⻭科治療の必要性
- 2-8.禁煙・禁酒の必要性
2-1. 胸部⾷道がんについて
2-1-1.⾷道亜全摘(あぜんてき)・三領域郭清(さんりょういき かくせい)について
⼿術で転移する可能のあるリンパ節転移をすべて切除してしまおうとするのが⾷道亜全摘・三領域郭清術です。
CT検査により臨床診断を決定後に治療に移りますが、CT検査でリンパ節転移が指摘されないからといって安⼼できないのが⾷道がん治療の実際です。治療に際しては、広範囲に及んでいる可能性があるリンパ節転移をすべて切除しなければ、⼗分な治療とは⾔えません。CT検査で転移が指摘されていなくても、転移の可能性がある頚部(けいぶ)・胸部・腹部の三領域におよぶリンパ節郭清が根治⼿術の基本となります。
結果的には⾷道については⾷道亜全摘術として、喉から続く数cmの⾷道(=頚部⾷道)を残して、これ以下の⼤部分の⾷道と胃の⼀部(噴⾨部)を含めた切除となります。がんの進行が早い段階だからといって切除範囲を縮⼩できないのが⾷道がんの⼿術治療です。
東病院 食道外科の手術実績はこちらをご覧ください。
⾷道がんは、他の消化管がん(胃がん・⼤腸がん)と同様に、原則として⾷道内腔の表層を覆う「粘膜」から⽣じます。早期発⾒することで、粘膜のみを切除する内視鏡治療で治癒することが期待できます。したがって消化管がん(⾷道がん・胃がん・⼤腸がん)の早期発⾒には内視鏡が⾮常に有⽤です。
しかし、粘膜にとどまった段階を超えて、これより深く根を張りはじめて「粘膜下層」にしっかりと浸潤を⽣じた状態(=T1b≈SM2浸潤)になると、その潜在的なリンパ節転移頻度は約30-40%とされており、粘膜切除のみでは治癒が困難な状況となります。なお同様の粘膜下層浸潤を有する胃がん・⼤腸がんの場合はリンパ節転移頻度が10-20%とされているので、⾷道がんが特に⾼い頻度でリンパ節転移を⽣じ得ることがわかります
そして「固有筋層」や「外膜」まで浸潤する進⾏がんになれば、それ以上の頻度でリンパ節転移を⽣じます。さらに胸の中に存在する⾷道がんであっても、ひとたびリンパ節転移を⽣じると広い範囲に転移を⽣じることが知られています。
胸部⾷道がんのリンパ節転移の好発部位は頚部胸部の境界領域(=頚胸境界部、いわゆる反回神経周囲リンパ)および腹部領域(噴⾨部リンパ節~左胃動脈周囲リンパ節)です。そのため切除に際しては、早い段階の⾷道がんであってもこれらの領域を含めた広範囲の切除が必須となります。
リンパ節転移が切除できる範囲を超えていたり、他臓器へ転移している(=遠隔転移がある)場合には、残念ながら⼿術でがんを取りきることは困難となります。
2-1-3.⾷道がんは周囲に浸潤しやすいがん
⾷道の周囲には気管や⼤動脈など、がんと⼀緒に切除してしまうことができない臓器が存在します。⾷道は体表から⾒てもっとも深部に位置する臓器の⼀つであり、狭い領域でこれらの気管・⼤動脈などの重要臓器と隣接しているため、⾷道がんは隣接した重要臓器に浸潤しやすいがんでもあります。⾷道がんが切除できない重要臓器に浸潤しているような場合(=cT4b)には、残念ながら⼿術でがんを取りきることは困難となります。
2-1-4.胃管再建術について
例えば胃がんで胃を切除した場合には術後の患者さんは胃がない体で⽣きていくことになりますが、⾷道そのものがなくなると⾷事をすることができないため⾷道亜全摘術の際には何かで⾷道を代⽤するしかありません。
現在当科を含めた⽇本のほぼすべての病院では胃を⾷道の代⽤とする再建術「胃管再建術」が第⼀選択とされています。「胃管再建術」により⼿術の安全性は⼤きく向上しました。⾷道は胃で代⽤されて⾷事は摂れるようになるものの、結果的に胃の「⾷事を溜めておく働き」はなくなってしまいます。そのため最も影響を受けるのが⾷事摂取量であり、術後の体重減少とも密接にかかわります。
2-1-5.腸瘻(ちょうろう)造設術について
⾷道がん⼿術後は⾷事摂取量の減少を前提として考える必要がありますが、術後の急激な体重減少はときにADL(日常生活動作)の急激な悪化を招き、場合によっては寝たきりの状態にもなりかねません。術後の⾷事摂取量を補い、体重減少を緩やかに、そして最⼩限とするために、チューブを介して腸の中へ液体の栄養剤を投与することができる「腸瘻(ちょうろう)」を⼿術の際につくっておくことは、特に⾼齢・やせ型・併存疾患のある患者さんが安全に⼿術を受けるうえでとても有⽤です。
東病院 食道外科では上記のようなリスクを有する患者さんを中⼼に⼿術時に腸瘻造設術を併施して、術後から退院後まで経腸栄養を実施しています。
2-1-6.⼿術を中⼼とした治療戦略
切除できない隣接臓器に浸潤していたり(=cT4b)、肺や肝臓などの遠隔臓器転移がある(=cM1)⾷道がん以外では、現在でも⼿術は⾷道がん治療の第⼀選択です。
以下にお⽰しする治療例は初めて⾷道がん治療と診断された場合の治療内容です。もちろん患者さんによって⾷道がんの状態は異なりますので、これらに当てはまらないケースもあります。
症例1:⼿術単独(⼿術先⾏)
⼿術を必要とするStage Iの⾷道がんの場合には、⼿術だけの治療で⼗分に再発リスクが低いことが知られているため、⼿術単独治療の⽅針となります。
ただし、⼿術後にはじめてStage II、IIIの進⾏がんであったことが判明する場合もあるため、その場合には⼿術後の計画的な抗がん剤治療(=術後補助化学療法)を検討することになります。
また、本来ならば術前の化学療法を施⾏することが望ましいものの、⾼齢であったり、腎臓の機能低下があるために、化学療法(抗がん剤治療)を省略して⼿術単独治療の⽅針となる場合もあります。抗がん剤治療により⼤幅に体⼒が低下してしまい、肝⼼の⼿術が受けられなくなる危険性があるからです。
例2:術前補助化学療法+⼿術
⾷事の際のつかえ感などの症状を契機に診断された⾷道がんの多くは進⾏⾷道がん(Stage II、III以上)であり、⼿術だけでは再発リスクが⾼いことが知られています。そこで⼿術前に2-3ヶ⽉かけて化学療法(抗がん剤治療)を計画的に実施します。これを術前補助化学療法といいます。これにより術後の再発リスクを低減できることが知られています。
また腫瘍が縮⼩することで傷の⼩さい胸腔鏡・腹腔鏡⼿術をより安全に施⾏することが可能となります。計画的な抗がん剤治療により⼿術のタイミングが遅れることについての不安は確かにありますが、化学療法(抗がん剤治療)が効果的であった場合には再発リスクが低減するという⼤きなメリットのある治療です。
専⾨性を⽣かして安全に治療を進めるため、当院では化学療法(抗がん剤治療)は抗がん剤の専⾨家である消化管内科が⼀括して担当します。
症例3:導⼊化学療法+⼿術
進⾏した⾷道がんと診断された場合に、そのままの状態では⼿術で切除することが困難であっても、化学療法(抗がん剤治療)の効果が⼗分に得られれば、⼿術により切除できる可能性がある場合もあります。そのような化学療法の効果を期待して⾏うのが導⼊化学療法です。
化学療法(抗がん剤治療)の効果が乏しい場合には、やはり⼿術が困難ですので、⼿術以外の治療を模索することになります。また幸いにして化学療法が奏功して、⼿術が順調に終わった場合でも、やはり手術後の再発リスクは⾮常に⾼い状態です。
専⾨性を⽣かして安全に治療を進めるため、当院では化学療法(抗がん剤治療)は抗がん剤の専⾨家である消化管内科が⼀括して担当します。
なお、当院では引き続きの⼿術を前提とした化学放射線療法、すなわち術前補助化学療法は現在、原則として⾏っておりません。⽇本国内では効果の実証が十分に⾏われていないためです。
2-1-7.⾼侵襲⼿術だが・・・
広範囲におよぶ⼿術であり、⻑時間を要する⾷道がん⼿術は、⼀般に他の消化器がん⼿術に⽐して、体に⼤きな負担がかかる⼿術です。しかし、⼿術の進歩によりひと昔前であれば⼿術の負担が⼤きすぎて、⼿術をあきらめざるを得なかった患者さんたちに⼿術を⾏うことができる場合も増えています。そのためのさまざまな⼿術の⼯夫を次にご紹介いたします。
2-2.胸部⾷道がんの低侵襲⼿術
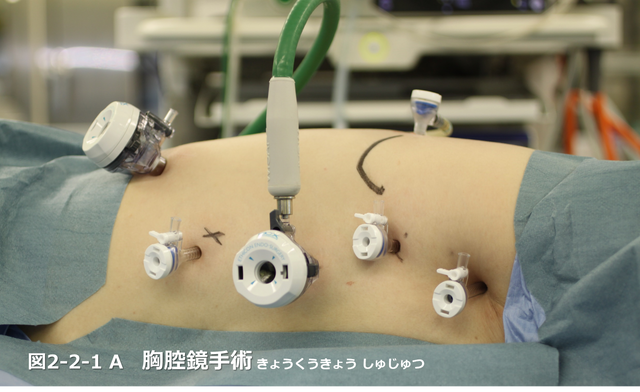
2-2-1.胸腔鏡(きょうくうきょう)・腹腔鏡(ふくくうきょう)⼿術/Minimally Invasive Esophagectomy
前述のように⾷道がん⼿術は、⾷道がんのある「胸部」だけではなく、「頚部」「腹部」も⼿
術対象とせざるを得ない⾮常に負担の⼤きい⼿術となります。そのような負担を少しでも軽減するために、現在当院で標準的に⾏っているのが、胸腔鏡・腹腔鏡下での⾷道がん⼿術です。腹腔鏡・胸腔鏡を使⽤することで、体の傷を最⼩限として、⼿術の負担・術後の痛みを軽減することを⽬指しています。
鏡視下⼿術の始まりは、1981年に腹腔鏡下胆のう摘出術を⾏ったことがその始まりと⾔われており、その後、消化管⼿術、さらにはがんの⼿術にも急速に広まり現在に⾄ります。⾷道がんに対する胸腔鏡下⼿術は、1996年に東北⼤学の明⽯らによって報告されて以来、他の⼿術と同様に急速に広まりました。東病院 食道外科では全国に先駆けて2007年から導⼊しており、以来豊富な⼿術症例数を背景に積極的に情報発信を⾏っております。
胸腔鏡・腹腔鏡⼿術の最も重要なポイントは傷が⼩さいことです。これにより術後の患者さんの傷の痛みが軽減され、より早い術後の回復につなげていくことができます。
このほかにも傷の⼤きな直視下の⼿術(開腹手術)よりも、より⼤きく映し出された映像に基づいて⼿術を⾏いますので、より精緻で、機能温存に配慮した⼿術が実現することが期待されています。
ただし、すべての患者さんが胸腔鏡・腹腔鏡⼿術の適応となるわけではありません。例えば他臓器への浸潤(しんじゅん)が疑われるような状況の場合には、開胸・開腹⼿術が望ましい場合もあります。
【図2-2-1】
2-2-2.⼆期分割⼿術
⾷道がんは⾼齢者に多く⽣じるがんである⼀⽅で、根治⼿術による侵襲は⼤きく、ひとたびトラブルが⽣じた場合には、予備体⼒の乏しい⾼齢者等には致命的となる場合がしばしばあります。
通常、⾷道がんの⼿術は(1)切除、(2)再建の2つの⾏程から成る⻑時間の⼿術ですが、これを2回の⼿術に分割するのが「⼆期分割⼿術」です。⼆回の⼿術が必要にはなりますが、その代わり⼀回⼀回の⼿術の負担が軽減されるため、予備体⼒の乏しい⾼齢者においては⼿術の安全性を⾼めることができます。「⼿術をしたが、寝たきりになってしまった」といったことを最⼩限にするための⼯夫です。
2-2-3.縦隔鏡(じゅうかくきょう)⼿術
肺に負担が⼤きくかかるとされる胸部操作・胸腔鏡(きょうくうきょう)操作を省略して、頚部(けいぶ)と腹部から上下半分ずつの胸部操作を⾏う⼿術です。
リンパ節郭清(かくせい)の精度はやや劣るものの、従来では安全に⼿術ができなかった患者さんに対しても、体への負担を低減して⾏うことができる根治⼿術として注⽬されている⼿術です。
2018年度から新たに保険収載された術式である「縦隔鏡下⾷道亜全摘術(じゅうかくきょうしょくどうあぜんてきじゅつ)」も、東病院では縮⼩⼿術の⼀環として導⼊しています。反回神経持続モニタリング下にて、両側反回神経周囲郭清(上縦隔郭清)はもちろんのこと、胸腔鏡⼿術と同等なリンパ節郭清が⾏えるように、当院でも技術の向上に取り組んでいます。
現状では⼀部のリンパ節郭清の精密さという点においては、まだ胸腔鏡には及ばない⼿術であることは確かですが、頚部と腹部など⼤部分のリンパ節転移好発部位に対するリンパ節郭清は同等に⾏うことが可能です。
2-3.⾷道胃接合部がんについて
⾷道胃接合部がんは、⼤腸がんや乳がんと同様に⽇本⼈の⽣活の欧⽶化により近年罹患頻度が増加傾向とされるがんで、連続する⾷道と胃の境界領域に⽣じて、多くは双⽅にまたがるような形で存在するがん種のことを指します。厳密な定義としては、腫瘍中⼼が⾷道と胃の境界から上下2cmの範囲にあるがんが⾷道胃接合部がんと定義されます【図2-3】 。
そのなかでも、
- ⾷道の扁平上⽪(へんぺいじょうひ)ががん化した「扁平上⽪がん」 (=通常の⾷道がんと同じ)
- 胃・噴⾨(ふんもん)部の腺上⽪(せんじょうひ)ががん化した「腺がん」 (=胃がんと同じ)
- ⾷道扁平上⽪が腺上⽪に置き換わったバレット⾷道を背景とした「バレット腺がん」
の3つに⼤きく⼤別されます。このなかで特に(3)にあたる胃⾷道逆流症を背景として発⽣する「バレット腺がん」が、⽇本⼈の⽣活の欧⽶化と関連しているとされています。
いずれの場合も、⾷道と胃の境界領域に⽣じるがんであるため、⾷道がん・胃がんび双⽅のがんとしての広範な広がりが懸念されるがんです。当院では、⾷道に⼤きく浸潤していて、胸部⾷道がんと同様な広範ながんの広がりが懸念される場合には胸部⾷道がんに準じた三領域郭清を伴う⾷道亜全摘術を基本としつつ、根治性の向上のために胸部⾷道がんに準じて積極的に術前補助化学療法を⾏っております。
もちろん広範囲のリンパ節転移の可能性の低い⾷道胃接合部がんの場合には、噴⾨(ふんもん)側胃切除+下部⾷道切除などの体への負担が少ない低侵襲⼿術をご提案したうえで、該当する診療科(この場合には胃外科 )へご紹介いたします。
2-4.頚部⾷道がん (頚胸移⾏部⾷道がん)について
いわゆる「のどぼとけ」のすぐ下3-5cm程度の狭い領域の⾷道が「頚部⾷道」であり、その下に続く「胸部⾷道」とは区別されます。
頚部⾷道がんでしばしば問題となるのが、喉に近いがんであるためにがん切除の⼿術によって声を失う可能性があることです。
仮にがんが一部だけでも喉にかかった場合、残念ながら喉の⼀部だけ切除することが困難であるため、「のどぼとけ」を含めた喉全体を切除(下咽頭(かいんとう)・喉頭(こうとう)切除)する必要性があります。
逆に、近接するもののなんとか喉にかかっていない頚部食道がんの場合には、できるかぎり喉を残す、声を残す⼿術(喉頭温存・⾷道切除)を積極的に⾏っています。
事前に化学療法(抗がん剤治療)を加えることでがん⾃体が縮⼩して、喉頭温存⼿術が可能となるケースも数多く経験しております。
ただし、QOL(生活の質)維持という観点では、優れている喉頭温存⼿術(声を失わない⼿術)にはいくつかの問題点があり、無条件に適⽤できるわけではありません。
(1) 根治性~局所再発のリスク
本来は⼗分なゆとりをもって切除することが求められるがん⼿術において、喉頭温存を⽬指すためには、どうしてもがんの進展範囲ギリギリで切除を⾏わざるを得ないことになります。その場合には、喉頭温存を⽬指さなければ⽣じえなかった局所再発が⼀定の確率で⽣じる可能性があります。
(2) 機能性~嚥下(えんげ)障害のリスク(誤嚥・肺炎のリスク)
術後に喉頭が⼗分な機能を発揮できなければ、術後の⾷事の際に誤嚥を繰り返すようになるリスクがあります。つまり、声は残ったが、⾷事をうまく⾷べられず肺炎を繰り返す状態になってしまう可能性がある、ということです。加齢とともに嚥下機能は潜在的に低下しておりますので、年齢や体⼒、⾷道がんの状況に合わせた総合的な判断が必要になります。
(3) 放射線治療後の救済⼿術では適応外
当科では化学放射線(陽⼦線)療法にも関わらず、がんが遺残・再発してしまった場合の救済⼿術においては、喉頭温存⼿術は原則として適応外としています。術後の喉頭機能が⼗分に維持できない可能性が⾼く、また切除の境界を決定することが難しく根治性に悪影響がでることが多いと考えられるためです。
(4) ⼿術の不確実性
全ての⼿術には様々なリスクがついて回ります。⼿術前の検査の正確さにはどうしても限界があるため、実際に⼿術を⾏ってみると偶発的なトラブルも含めて、喉頭温存が不可能であったという可能性があります。発声機能をあきらめて声帯を含めた喉頭を切除することを「失声」と⾔います。⾷道がんが発⾒された病期次第では、残念ながら「のどぼとけ(喉頭)」を含めた喉頭までを切除(咽頭喉頭切除)せざるを得ない患者さんがいらっしゃるのも事実です。
「声をとるか、命をとるか」という究極の選択を迫られることも多いのが頚部⾷道がんです。
2-5.その他の⾷道腫瘍、⾷道粘膜下腫瘍について
⾷道粘膜下腫瘍の問題点は、通常の⾷道がんと異なり内視鏡検査(胃カメラ)で良性/悪性を区別することが難しいという点です。
⾷道粘膜下腫瘍のなかで頻度が最も⾼いものは、良性腫瘍である平滑筋種(へいかつきんしゅ)です。良性の場合には、通過障害などの症状がない限りは治療の必要はありませんが、ある程度の⼤きさの粘膜下腫瘍は、悪性の可能性が否定できないので切除の対象となります。また増⼤傾向にある場合も悪性であることを否定できないため、切除の対象となります。
東病院 食道外科では⾷道がんにおける「腹臥位(ふくがい)胸腔鏡(きょうくうきょう)⼿術」を応⽤して、術後の⽣活の質を維持するために、可能な限り⾷道を温存した⾷道粘膜下腫瘍に対する「腹臥位胸腔鏡下局所切除術」を積極的に施⾏しております。
2-6.リハビリテーションの必要性
⼿術は⾷道がんを治す上で有効な治療⽅法ですが、⼀⽅で⼿術後というのは体からすれば⼤怪我をした状態とほぼ同様の状態であり、その状態で運動量が低下すれば⼤幅な体⼒低下につながります。
そのため、⼿術前の⽣活にいち早く戻るためには術後早期のリハビリテーションが不可⽋であり、術後1週間での最優先事項となります。
また⾷道がん⼿術に対する⼤きな懸念事項の⼀つが肺炎ですが、肺炎に対する最⼤の予防策がリハビリテーションを通じての離床です。手術翌⽇からリハビリテーションに取り組むことは、肺炎予防と体⼒回復の双⽅につながる有効な治療⽅法であり、⼿術を成功に導く唯⼀の⽅法です。
その必要性をご理解いただき、⾃主的にリハビリテーションに取り組んでいただくことが、術後に最も重要なことになります。
術前には容易に⾏えるリハビリプログラムも、術後の体で⾏う際には苦労することがしばしばです。そのため仮に簡単にできるような内容であっても、術後に⾏うリハビリテーションを術前からあらかじめ⾏っておくことが⼤切なのです。
2-7. ⻭科治療の必要性
⾷道を含めた消化管のスタート地点である⼝腔内・⻭の健康は、⼿術に限らず負担の⼤きな治療であればあるほど⼤切になります。そのため当院で⼿術や放射線治療などの負担の⼤きな⾷道がん治療を⾏っていただく患者さんには治療内容に応じて⻭科受診を⾏っていただきます。その理由はおおよそ以下の3点です。
(1) 肺炎予防
⾷道がん⼿術をはじめとして⾷道がん治療においてしばしば問題となるのが肺炎です。
肺炎が⽣じる⼤きな原因は誤嚥(ごえん)であり、これは⼝腔内をできる限り清潔に保つことで発⽣頻度、重症度を軽減できることが知られています。
⼝腔ケアと肺炎の関連について
⼝腔ケアの誤嚥性肺炎予防効果については下記の研究がきっかけとなり広く認知されるようになりました。
- Yoneyama T,et al : Oral care reduces pneumonia in older patients in nursing homes. J Am GeriatrSoc 50 :430-433,2002.
- Yoneyama T,et al : Oral care and pneumonia. Lancet 354: 515,1999.
内容は以下の通りです。
11の要介護施設における366 ⼈の要介護患者をランダム化し、専⾨的⼝腔ケアを週1度⾏う群と⾏わない群に分け、2年間の介⼊を⾏い、院内肺炎の発症率を⽐較した。その結果、発熱および肺炎発症の患者数が有意差をもって改善し、その抑⽌効果は約40 %であるとした。また、結果的に死亡者数にも差がみられた。この結果から、⼝腔ケアは肺炎の重症化を防ぐ効果があることが⽰唆された。
また⾷道がん⼿術に関する⼝腔ケアの有効性は以下の論⽂で⽰されています。
- Akutsu Y., Matsubara H.,Shuto K., Shiratori T., Uesato M., Miyazawa Y.et al. Pre-operativedental brushing can reduce the risk of postoperative pneumonia in esophageal cancer patients Surgery 147(4): 497-502,2010.
(2) 咀嚼(そしゃく)機能
⾷道がん⼿術後は⾷道・胃本来の蠕動(ぜんどう)運動が機能しにくいため、よく噛んでしっかり咀嚼してから嚥下する必要があります。そのため、⻭の健康は⾮常に重要です。
(3) 全⾝⿇酔前のチェック
全⾝⿇酔の際には「気管内挿管」といって⼝から喉の奥へ、肺へとつながる気管内に管を入れて⼈⼯呼吸器とつなぎます。その際にもともとグラグラしていた⻭や差し⻭、⼊れ⻭が抜け落ちてしまう可能性があるため、そのような危険性がないかどうかのチェックが必要です。
2-8. 禁煙・禁酒の必要性
体に⼤きな負担のかかる⾷道がんの治療ですが、⼿術治療において特に重要となる2つの臓器が「肺と肝臓」です。このふたつの重要臓器に特に悪影響を及ぼすのが喫煙と飲酒です。
⼿術後の肺炎リスクを低減することは⼿術を安全に切り抜けるうえで⾮常に重要です。しかし喫煙は肺炎のリスクを劇的に⾼めるため、術前の数か⽉前から禁煙ができていない患者さんは⼿術を受けていただくことができません。喫煙が発覚した場合には⼿術直前であっても例外なく⼿術中⽌としています。
また取り換えのきかない臓器の代表が肝臓であり、また機能低下している状態に気づきにくいのも肝臓です。飲酒によりダメージが蓄積した肝臓では⼿術を安全に切り抜けることができず、抗がん剤による化学療法にも⼤きな悪影響が及びます。