トップページ > 共通部門のご案内 > 検診センター > 検診センターについて > 科学的根拠に基づくがん検診
科学的根拠に基づくがん検診
はじめに
近年、がん検診の効果を科学的な方法で評価し、公共政策として実施するか否かを決定することが、国際的な標準になってきました。わが国でも過去3回にわたってがん検診の効果判定が行われました。効果ありとされたがん検診は、信頼性の高い研究方法により、がんによる死亡率が減少すると判定された方法です。
このホームページでは、がん検診の受診者の皆様を対象に、科学的根拠に基づくがん検診について説明します。
がん検診の利益と不利益
がん検診の最大の利益は、がんの早期発見・早期治療により救命されることであります。そのためには、より精度の高い方法で早期のがんを発見することが重要です。
一方、がん検診にも不利益な側面があります。
第1は、検診によってがんが100%見つかるわけではないという点です。どのような優れた検診でも100%の精度ではありませんし、病気になる個々人の差があります。したがって、がん検診にはある程度の見逃しがつきものといえます。
第2は、過剰診断により、過剰な検査や治療を招く可能性があることです。検診によって「がん疑い」が増加すると、そのための精密検査が増加します。また、治療の対象とはならない微小ながんが発見された場合でも、手術や薬物治療が行われることがあります。こうした過剰診断や過剰治療は、医療費の増大を招くことになります。
第3は、受診者の心理的影響をもたらす点です。精密検査が必要ということで不安を感じることもあります。
第4は、検診に伴う偶発症の問題です。例えば、胃内視鏡検診では出血や穿孔などの可能性があり、極めてまれですが死亡に至ることもあります。検診の不利益としてよく取り上げられる問題に、放射線被曝があります。検診による放射線被曝は、機器の開発・改善により、その影響は最小限に抑えられるようになりました。検診の放射線被曝によるがんの誘発や遺伝的影響は極めて低いと考えられますが、全く何も起こりえないと断定はできません。そのため、放射線被曝による影響の可能性がある若年者(40歳未満)はがん検診の対象からは除外されています。
科学的根拠に基づくがん検診とは
がん検診の効果が本当にあるかどうか判定する指標としては、死亡率が用いられます。がん検診を実施することで、対象となるがんの死亡率の減少が証明されることが、がん検診の効果があるといえる第一条件です。
研究方法は、目的や研究の対象により、さまざまな方法があります。しかし、科学的に信頼性の高いとされる方法は、研究結果が偏りのない普遍的なものであることが証明されているか、否かというところが重要になります。例えば、個々人の価値観、医療従事者の私見や不適切な指標による評価は、結果を自分の都合のよいように解釈したり、一部の医療機関では実施できても、他の医療機関では実施できそうにもないといった偏った結果を導く可能性があります。そこで、偏りのない条件を設定したうえで、がん検診の効果が本当にあるのかどうかを評価することが必要であり、その条件を満たすものが信頼性に高い研究方法となります。
なぜ「発見率」ではだめなのか
がん検診の評価方法としてよく用いられるものとして「発見率」があります。しかし、「発見率」は検診を評価するための公平な視点に欠けていることから、本当にがん検診の効果を示す指標とはなりません。
「発見率」は検診方法の精度だけでなく、対象となる集団の影響を受けます。がんの罹患は年齢が高くなるほど、特に60歳以上では急激に増加しますし、性別によっても異なります。例えば、胃がんでは60歳以上の受診者が多い地域検診では発見率が高く、30歳代から40歳代が中心の職域検診では発見率が低くなります。発見率の差は、がん検診の方法の精度や診断能力の差よりも対象集団の年齢や性別に影響を受けます。したがって、「発見率」の高い検診機関が必ずしも診断精度が高い優良施設とは限りません。
信頼性の高い検証方法
がん検診を行うことにより、対象となるがんの死亡が減少することを証明する方法はいくつかあります。しかし、信頼性が高いとされる研究方法は、研究対象に偏りがないことが必要です。効果の評価方法として最も信頼性の高いのは無作為化比較臨床試験(Randomized Controlled Trial : RCT)です。次善の方法として、いくつかの研究方法がありますが、1つの医療機関の成績や専門家の意見は最も信頼性が低い研究に位置づけられています。
RCTはスクリーニングの対象となるがんの死亡率が対照群に比べて検診群で低下するかを検証する試験です(図1)。がん検診の対象となる検診群と非検診群を無作為に割り付けることにより、両方の受診者の特性を近似させ、そのうえで検診を受けることにより、本当にがんによる死亡が減少するかを長期にわたって追跡し検証します。
図1 無作為化臨床試験
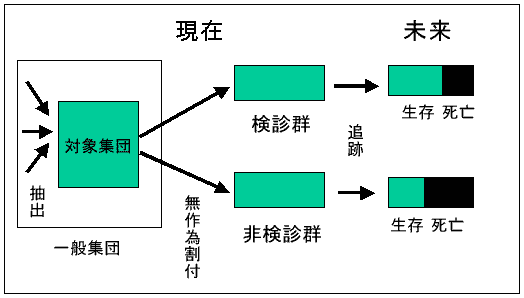
症例対照研究やコホート試験は、検診の効果評価の方法として国際的にもよく用いられている方法です。しかし、研究の対象となる集団の偏りが、その結果に影響を及ぼすことから、次善の方法として位置づけられています(表1)。
表1 有効性評価のための研究方法
- 無作為化比較対照試験
(Randomized Controlled Trial : RCT) - コホート試験
- 症例対象研究
- 記述的な研究
医療施設からの成績報告 - 専門家の意見
6.各種のがん検診の評価
- 各種がん検診の評価(がん情報サービスにリンクします)をご覧ください。
がん検診を受けるために
効果の確立したがん検診を受診することにより、対象となるがんで死亡する危険性が減少します。現在判定保留になっている検診方法によって、対象となるがんで死亡する危険性が本当に減少するかどうかは明らかにはされていません。しかし、こうした検診が、健康な人々を対象としたがん検診として行うことに適しているかどうかは、現段階では明らかではありません。そのため、科学的に判断するための研究を、当センターでは進めていきます。
がん検診を受診することは、利益ばかりでなく、不利益もあります。どのようながん検診を受けるかというのは、個々人の判断に任されています。検診を受診する前に、本当に効果のある検診なのかを確かめたうえで、受診の決断をする必要があります。当センターでは、皆様が、がん検診を受診すべきかどうかを判断する情報を提供していきます。同時に、いまだ効果が証明されていないがん検診については、皆様のご協力を仰ぎながら、研究を進めてまいります。
がん検診を受診される前に、検診のもたらす利益と不利益について、かかりつけ医や当センターにご相談いただきながら、ご検討いただくようお願いいたします。