トップページ > 診療科 > 肝胆膵内科 > 診療の特徴と実績について > EUSやERCPの内視鏡を使った診断治療 > 内視鏡的逆行性胆管膵管造影 (ERCP)
内視鏡的逆行性胆管膵管造影 (ERCP)
内視鏡的逆行性胆管膵管造影(ERCP:Endoscopic Retrograde Cholangiopancreatography)は、内視鏡(カメラ)を口から挿入して食道・胃を通り、十二指腸まで進めたうえで、胆管や膵管に細いチューブを挿入し造影剤を注入して、胆管・胆嚢・膵管の異常を詳しく調べる検査です。本検査は1970年代に開発されて以来、胆道や膵臓の病気の診断および治療に大きく貢献してきました。
このERCPは胆管炎・閉塞性黄疸に対する治療(内視鏡的胆道ドレナージ)、さらには早期膵癌の診断など、さまざまな胆膵疾患の診療において重要な検査・治療法です。当科では、このERCPを用いた診断および治療を数多く行っています。
(1)ERCPでの胆道ドレナージの方法
胆管が狭くなったり詰まったりすると、胆汁の流れが悪くなり、胆管の中に感染を起こして胆管炎を発症することがあります。また、胆汁が流れなくなることで黄疸(閉塞性黄疸)が生じることもあります。特に胆管炎は重症化することがあるため、速やかな治療が必要となります。
このような黄疸や胆管炎に対しては、胆汁の流れを改善するために、内視鏡を用いて胆管内に管(ステント)を留置する治療を行います。プラスチック製の管(プラスチックステント)や金属製の管(金属ステント)を胆管内に留置して胆汁の流れを確保する方法を胆道ドレナージと呼びます。
膵癌による胆道狭窄に対して胆道ドレナージを行った症例
膵癌に対して化学療法中でした。腫瘍によって、胆汁の流れ道である胆道が狭窄し、黄疸を発症し化学療法の中止を余儀なくされました。そのため、ERCPでの胆道ドレナージを行う方針としました。
まず内視鏡を十二指腸まで進め、胆管と膵管が合流する十二指腸乳頭(主乳頭)を確認します。専用のカテーテルを用いて胆管を選択し、ガイドワイヤーを胆管内へ挿入します。必要に応じて内視鏡的乳頭切開術を行い、胆管への処置を行いやすくします。これらの操作は透視装置(X線)で位置を確認しながら安全に進めます。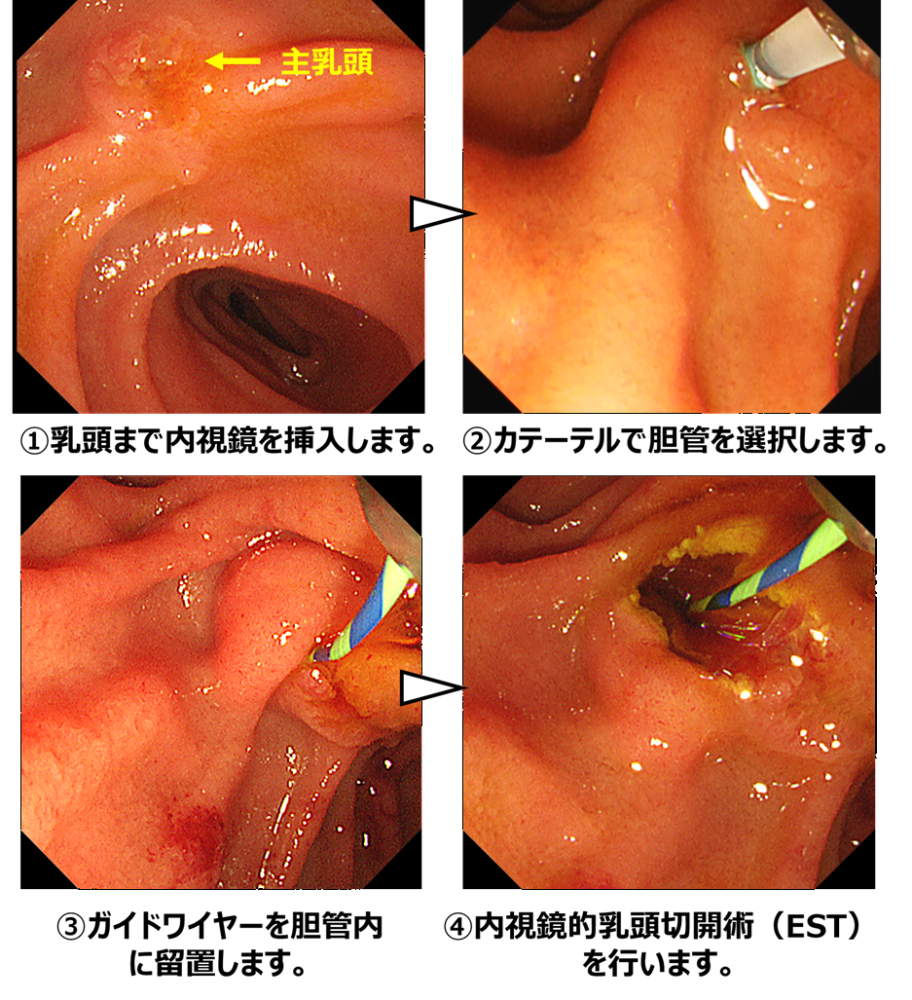
透視画像で胆道の狭窄を確認します。狭窄部は胆管の下流側にあり、この部位は遠位胆管と呼ばれます。この遠位胆管の狭窄部にステントを留置することで、胆汁の流れを改善します。本症例では金属ステントを1本留置し、胆汁の流れを確保しました。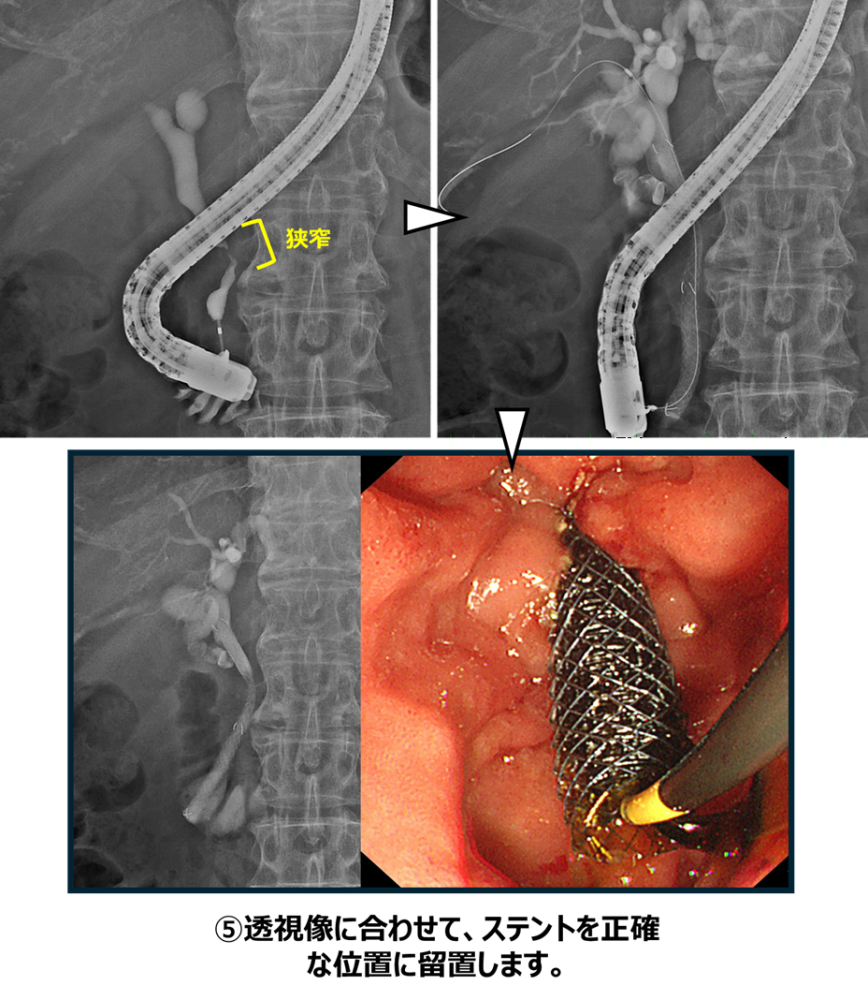
本症例では高度の黄疸を認めていましたが、速やかに胆道ドレナージを行うことで黄疸は改善し、その後化学療法を再開することができました。
肝門部領域胆管癌による胆道狭窄に対して胆道ドレナージを行った症例
肝門部領域胆管癌によって閉塞性黄疸を発症し、複数のステントを留置した症例を示します。
本症例では化学療法中に黄疸が出現しました。MRCP検査では、胆管の左枝、前区域枝、後区域枝のそれぞれに狭窄を認めました。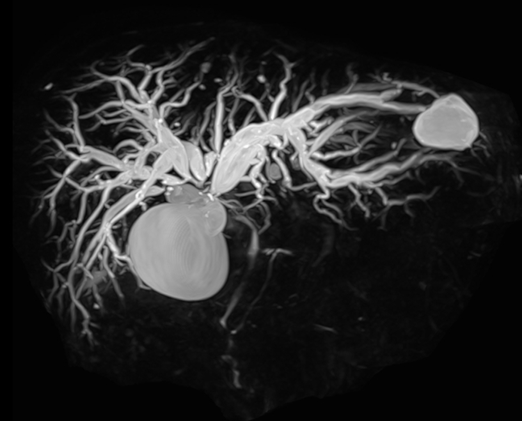
ERCPを行ったところ、同様にこれらの胆管に狭窄を認めたため、それぞれの胆管に対して胆汁の流れを確保する必要がありました。そのため、3本のプラスチックステントを留置しました。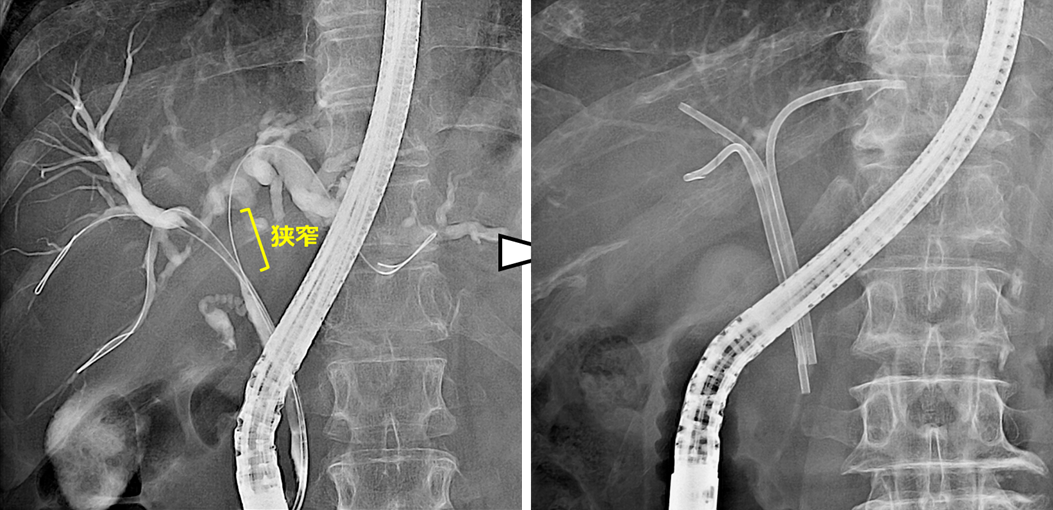
ステント留置後、黄疸は速やかに改善し、その後化学療法を再開することができました。
また、複数本のステントが必要な状況であっても、症例ごとの病状や胆管の走行、狭窄の形態などを考慮し、金属ステントを留置することもあります。当科では、一人ひとりの状態に合わせて、最適な胆道ドレナージを行うよう心がけています。
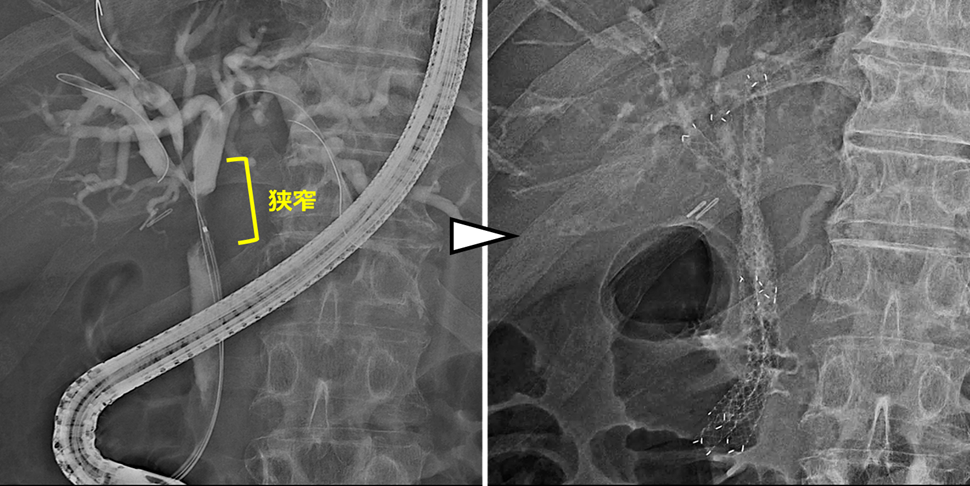
このように胆道ドレナージは、黄疸や胆管炎を改善し、がん治療を継続するためにも重要な治療です。
(2)術後の再建腸管での胆道ドレナージ
胆道癌や膵頭部癌、肝内胆管癌などの手術では、胆管と腸をつなぐ胆管空腸吻合が行われることがあります。また、Roux-en-Y再建と呼ばれる到達までが長い再建方法が行われることもあります。このような術後腸管の症例では、大腸内視鏡やシングルバルーン内視鏡、ダブルバルーン内視鏡など、通常より長い内視鏡を用いることで胆管や乳頭まで到達し、診断や治療を行うことが可能となります。当科では、このような術後腸管症例に対してもバルーン内視鏡を用いた胆道処置を行っています。
術後の良性胆管空腸吻合部狭窄に対する胆道ドレナージと拡張術
(十二指腸癌で膵頭十二指腸切除術、Child再建後)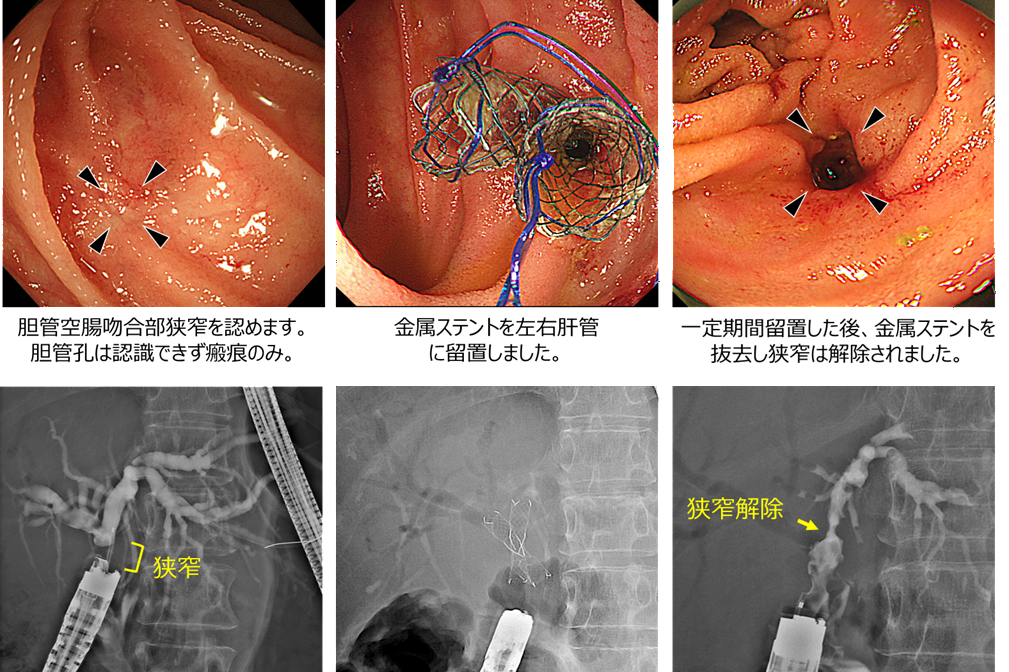
膵頭十二指腸切除後に胆管空腸吻合部の狭窄を認めた症例です。
手術後1年が経過した頃に肝胆道系酵素の上昇を指摘され、内視鏡治療を行いました。胆管空腸吻合部に良性の狭窄を認めたため、狭窄部に対して金属ステントを交差するように留置しました。ステントは2~3か月程度留置した後に抜去することで、吻合部の狭窄は改善しました。
内視鏡治療後は肝胆道系酵素も改善し、その後は吻合部狭窄の再発も認めていません。
術後の胆管空腸吻合部の再発に対する胆道ドレナージ
肝門部領域胆管癌の術後に胆管空腸吻合部に再発を認めた症例です。
本症例はRoux-en-Y再建後であり、ダブルバルーン内視鏡を用いて胆管まで到達しました。胆管造影を行い、狭窄部を確認した後、前区域枝に2本、後区域枝に1本、合計3本のステントを留置しました。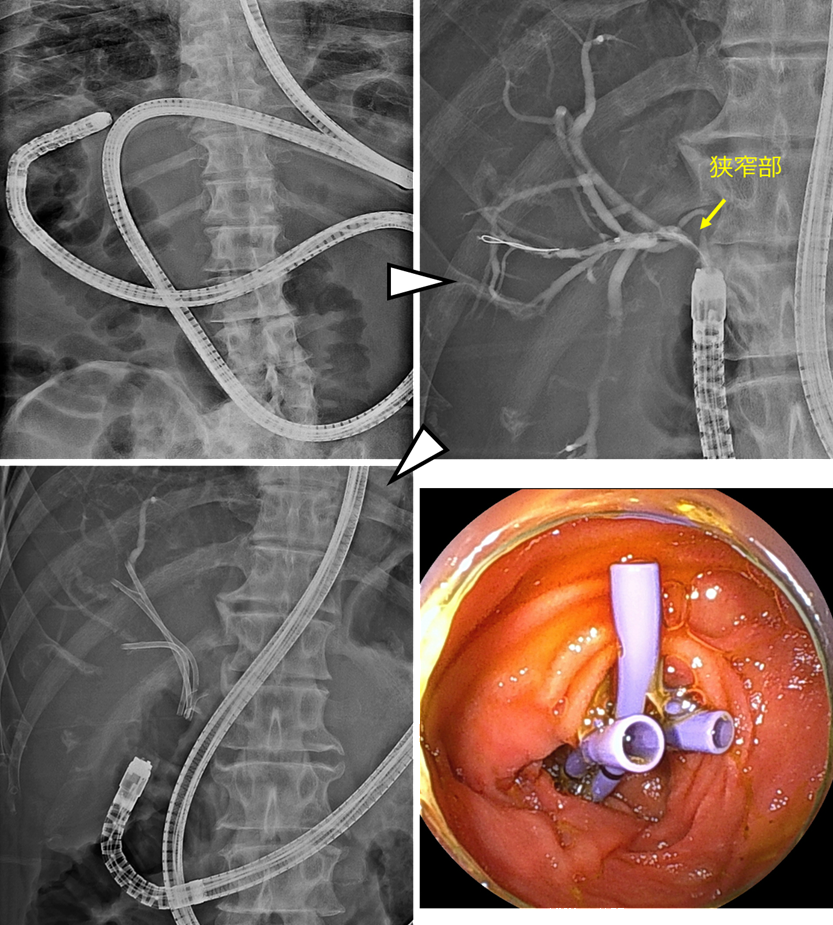
左上:Roux-en-Y再建後でした。ダブルバルーン内視鏡を用いました。
右上:到達後、胆管造影を行い、狭窄部の確認をしました。
左下・右下:前区域枝に2本・後区域枝に1本のステントを留置しました。
(3)胆道鏡・膵管鏡を用いた診断・治療
経口胆管膵管鏡は、内視鏡を用いて胆管や膵管の内部を直接観察する検査です。胆管や膵管の狭窄や腫瘍性病変を直接観察することができ、さらに病変を見ながら組織を採取する直視下生検を行うことで、より正確な診断が可能になります。
左より、SpyGlass DS(Boston Scientific社)、CHF-B290(オリンパス株式会社)、eyeMax(Micro-Tech社)を使用しています。
具体的には、胆管や膵管内に認められる病変の良性・悪性の鑑別や、腫瘍の広がりを評価する際に有用です。また、胆管や膵管の狭窄に対してERCPによる透視下生検を行っても診断がつかない場合に、経口胆管膵管鏡を用いることで直視下での観察および生検によって診断に至ることがあります。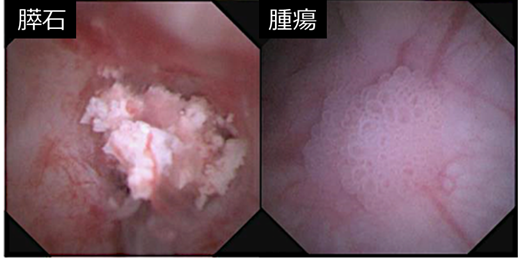
膵管内乳頭粘液性癌(IPMC)が疑われた症例です。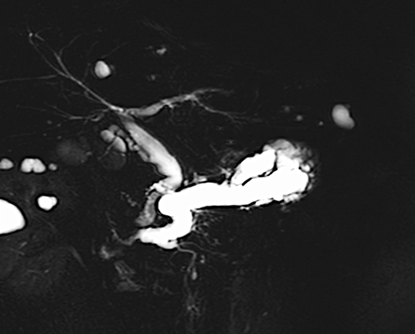
主膵管内の病変を詳しく評価し、腫瘍が膵管内のどこまで広がっているかを直視下でより正確に判断することが重要と考えられました。そこで、膵管鏡を用いて膵管内を直接観察しました。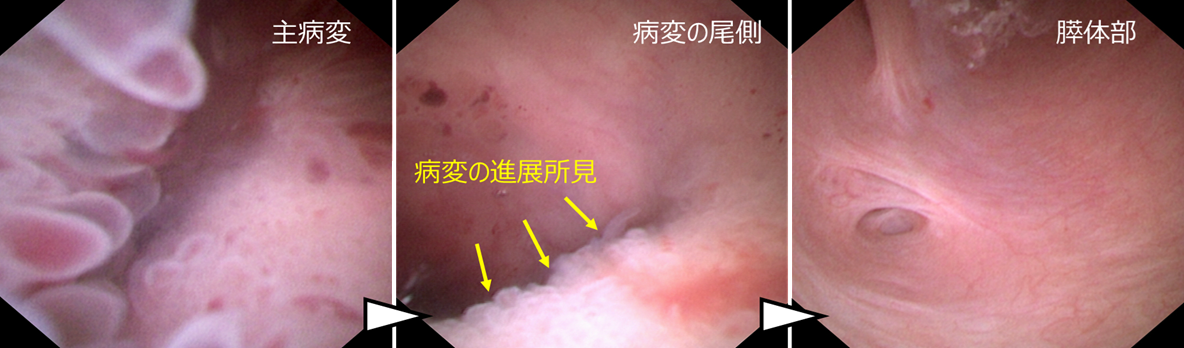
経口膵管鏡で観察すると、膵頭部の主病変から尾側方向へ乳頭状病変の進展所見を認めました。膵体部および膵尾部の主膵管への病変の進展は認めませんでした。
このように、膵管鏡を使用することで腫瘍の進展範囲をより正確に評価することができました。
これらの内視鏡検査の結果をもとに手術の切除範囲を慎重に検討し、膵頭十二指腸切除術を行いました。術後の病理検査でも病変は完全に切除されており、根治切除を行うことができました。
また、当院では経口胆管膵管鏡を用いた結石治療も行っています。巨大な胆管結石や膵石に対して、経口胆管膵管鏡下で電気水圧衝撃波砕石術(EHL)を行い、結石を砕いて除去する治療を行っています。
術後の胆管空腸吻合部狭窄に伴う胆管結石だけでなく、通常の内視鏡治療では治療が難しい結石症例が他院から紹介され、当院で治療を行うことも多くあります。
実際の症例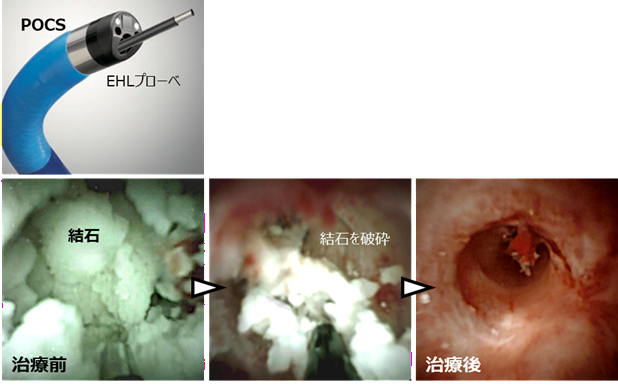
他院で治療困難とされた膵石。経口胆管膵管鏡下でEHLによる破砕の上で採石した。
(4)内視鏡的乳頭切除術(パピレクトミー)
十二指腸乳頭部に発生する腫瘍に対しては、内視鏡を用いて腫瘍を切除する内視鏡的乳頭切除術(パピレクトミー)という治療法があります。この治療は、お腹を切らずに内視鏡で腫瘍を切除できるため、体への負担が比較的少ない治療法です。当院では、十二指腸乳頭部腫瘍に対して内視鏡的乳頭切除術を積極的に行っています。ここでは、実際に当院で行った症例をご紹介します。
比較的大きな十二指腸乳頭部腺腫に対して、内視鏡的乳頭部切除を施行しました。病理組織診断では十二指腸乳頭部癌(腺腫内癌)でした。切除断端は陰性で完全切除が得られており、追加治療を行うことなく経過観察となりました。その後も再発は認めていません。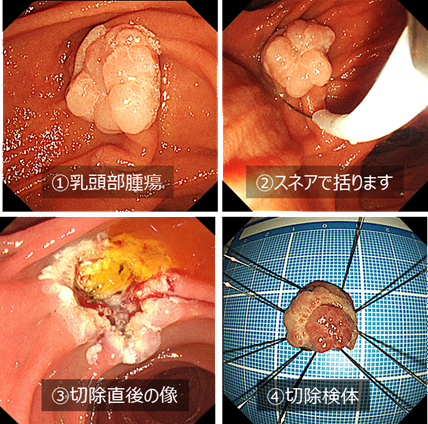
内視鏡的乳頭切除術
左上:十二指腸乳頭部に認めた腫瘍性病変。
右上:スネアを用いて病変を一括切除。
左下:切除後の乳頭部の所見。
右下:切除標本。病理組織診断にて十二指腸乳頭部癌(腺腫内癌)と診断され完全切除となった。
(5)胆管内ラジオ波焼灼療法
胆管内ラジオ波焼灼療法(RFA)は、専用のカテーテルを用いて胆管内の病変部にラジオ波を照射し、腫瘍組織を焼灼する内視鏡治療です。胆管内に腫瘍性病変を認める場合には、腫瘍の進展を抑制しステントの開存期間を延長することを目的として施行されることがあります。また、内視鏡的乳頭切除術後に胆管断端へ病変の遺残や局所再発を認めた場合にも、有効な追加治療の選択肢となります。
本症例では、十二指腸乳頭部腺腫に対して内視鏡的乳頭切除術(パピレクトミー)を施行しました。
その後、内視鏡所見および病理組織診断により胆管断端に病変の遺残を認め、追加治療が必要と判断されました。
患者さんは、外科的切除ではなく内視鏡治療を希望されたことから、遺残病変に対して胆管RFAを施行しました。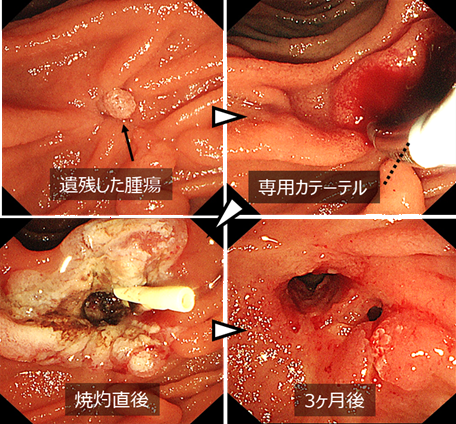
胆管ラジオ波焼灼療法(RFA)
左上:切除部に認めた腫瘍性病変(遺残病変)。
右上:専用カテーテルを挿入し、胆管内ラジオ波焼灼を施行。
左下:焼灼後の所見。
右下:3か月後の内視鏡所見。病変の消失を確認。
焼灼後は良好な局所制御が得られ、その後再発なく経過しており、低侵襲に治療を完遂することができました。
このように胆管RFAは、胆道ドレナージの治療成績向上やパピレクトミー後の遺残病変に対する局所治療を目的として行われる内視鏡治療の一つです。
(6)十二指腸ステント留置
胆膵領域を含むさまざまな悪性腫瘍では、腫瘍が胃や十二指腸に浸潤することで消化管が狭くなり、食事が通らなくなることがあります。このような状態では、食事がとれなくなったり、嘔吐を繰り返したりすることがあります。このような消化管狭窄に対しては、外科手術によるバイパス術が行われることもありますが、内視鏡を用いて十二指腸にステントを留置することで、より低侵襲に消化管の通過を改善することが可能です。多くの場合、問題がなければ治療の翌日から食事を再開することができます。
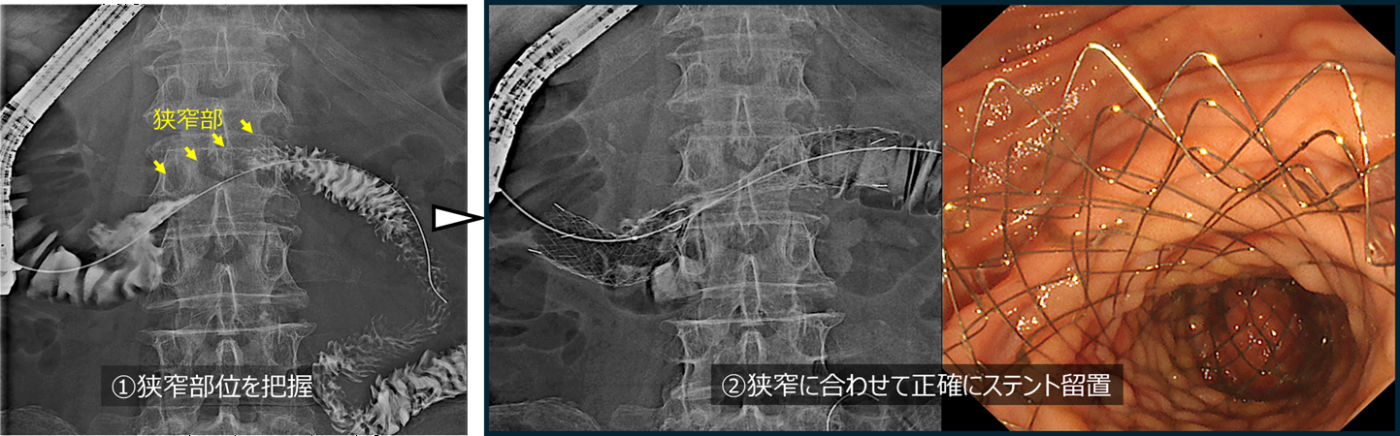
膵頭部癌による閉塞性黄疸と十二指腸狭窄による嘔吐・食事摂取困難を主訴に受診されました。CTでは膵頭部癌の浸潤によって十二指腸の水平部が狭窄(黄色矢印)していました。内視鏡を挿入すると、同部位は高度に浸潤を受けており、嘔吐の原因と考えられました。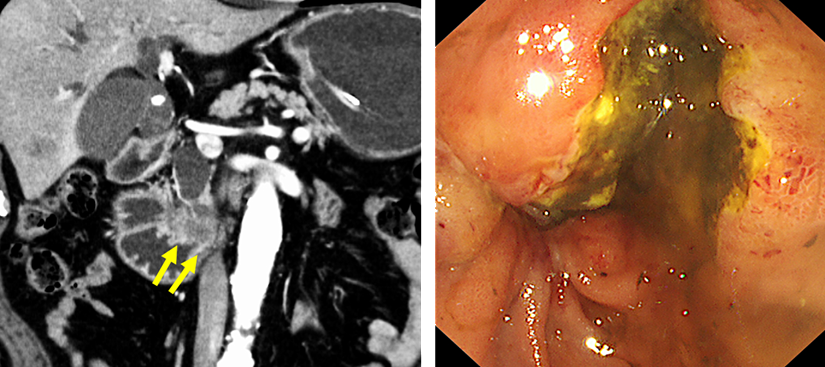
十二指腸造影を行い、狭窄部位を確認しました。続いて、狭窄部を十分にカバーするように十二指腸ステントを留置しました。ステント留置後、翌日より食事摂取可能となり、翌々日に退院しました。