診療について
胃がんは、病気の進み具合により治療法や治癒率が大きく変わります。正確な診断に基づいて治療方針を決定するために、当院では胃癌に特化した内視鏡医/外科医/腫瘍内科医が常に外来におり、相談をしながら診療を行っています。
私たちは「治す」、「機能温存」、「低侵襲手術」を重視し治療しています。
治す
胃がんのエキスパートが標準治療を提供
標準治療とは、科学的根拠に基づいた現在利用できる最も効果的な医療のことを指します。当科では標準治療を胃がん治療のエキスパートが、適正に行います。
胃がんでは、治療によりがんが消失してから5年後までに再発がない場合を「治癒」とみなします。5年経過後に生きている患者さんの割合(5年全生存率)は「治癒」の指標としてよく用いられます。胃がん以外の原因で亡くなられた患者さんが多いと全生存率は低くなってしまいますので、5年経過後に胃がんで亡くなっていない患者さんの割合(5年疾患特異的生存率)も「治癒」のよい指標になります。安全な手術を提供することも私たちのモットーです。
治らなかった胃がんも治るように
胃から遠く離れた大動脈リンパ節に転移や、膵臓の周囲に大きなリンパ節転移があると、標準手術でがんがとり切れても5年生存率は一般的に低い傾向ですが、抗がん剤治療を手術前に行うと、多くの患者さんで胃の中のがんが小さくなり、転移したリンパ節も小さくなります。抗がん剤治療後に、大動脈リンパ節を含めた拡大手術を行うことで、5年生存率は大幅に高まります。この手術は、難しい手術ですが、当科では経験も豊富で安全に行うことができます。
機能温存
早期胃がんの患者さんには治癒を前提として、胃の機能温存に力を注いでいます。
胃全摘を回避
胃の上部のがんには、胃の上部のみを切除し、大きく胃を温存する術式をおこなっています。胃液の逆流を防止する方法で食道と胃を直接吻合します。
低侵襲手術
腹腔鏡下手術
腹腔鏡下手術は、腹部に数か所小さな穴を開け、そこから腹部を炭酸ガスでふくらませ、棒状のカメラや鉗子(かんし)などの器具を入れて手術をする方法です。医師は、腹部に入れた小型カメラによって、大きく映し出された映像を見ながら手術を行います。早期の癌に対する腹腔鏡下手術は、開腹手術よりも創が小さく、手術後の回復が早いこと、開腹手術と同じくらいの効果があることが証明されており、標準治療として確立しています。
ロボット支援下手術
ロボット支援手術は腹腔鏡下手術がさらに進化したものですが、基本的なしくみは同じです。医師は、操作システムに映し出される3Dカメラの映像を見ながら、操縦室のような場所(コンソールと呼びます)に座って、鉗子を遠隔操作します(ロボットが自動で手術をするわけではありませんし、医師は手術室の中にいます)(図)。
図 ロボット支援下手術
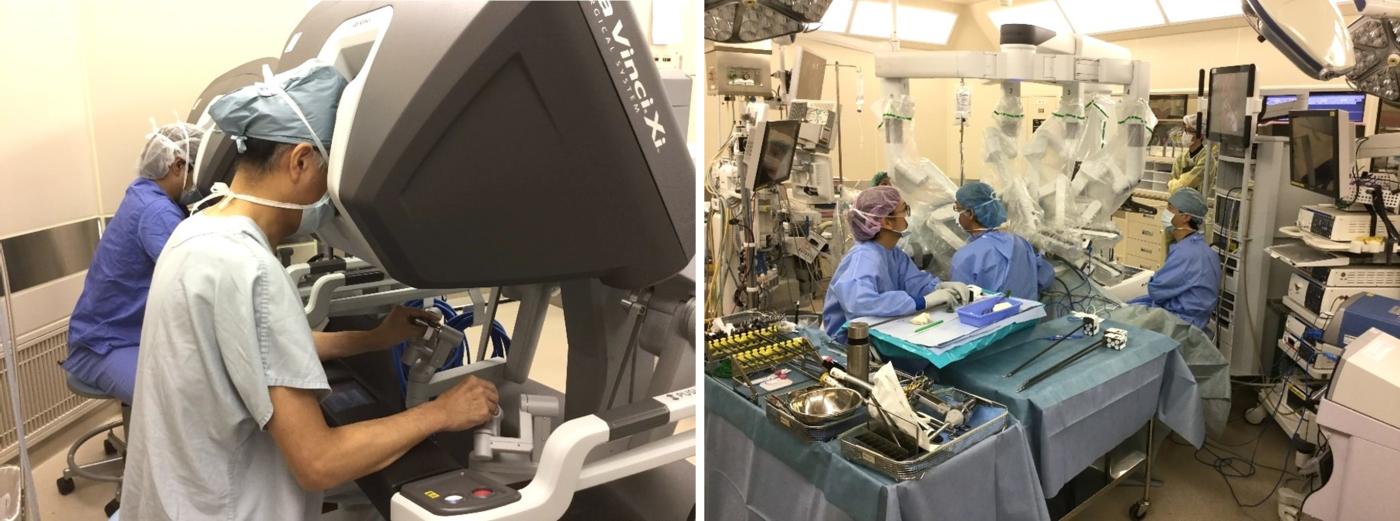
鉗子は医師の操作で自由に曲げることができ、さらに医師の手の震えが器械で制御されますので、腹腔鏡下手術よりも正確な操作が可能です。胃がんに対するロボット支援手術は、安全性を確かめるための臨床試験が先進医療制度のもと国内で行われました。この試験で良好な結果が得られたため、2018年より一定の条件を満たす施設では、胃癌に対するロボット支援下手術を保険診療で行えるようになりました。当科では、ロボット支援下手術も積極的に行っています。