トップページ > 診療科 > 呼吸器外科 > 区域切除について
区域切除について

肺がんは、がんの中で死亡者数が最も多い病気です。一方で肺のCT検診の普及などによって、早期に肺がんが見つかる人が増え従来のように肺を大きく取らずに、できる限り機能を温存する縮小手術が急速に広がってきています。国立がん研究センター中央病院呼吸器外科は多数の手術症例数を誇り、短い入院で世界レベルの肺がん手術を提供しています。ここでは、国立がん研究センター中央病院呼吸器外科で行っている体に負担の少ない縮小手術、おもに区域切除について解説します。
写真:肺がんの手術の種類
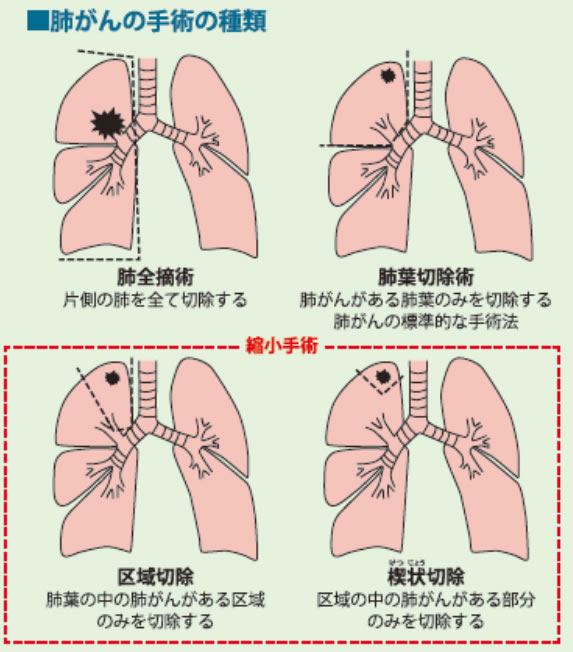
早期がんに対する縮小手術/区域切除が増加
肺がんの主な治療法は「手術」「放射線療法」「薬物療法」で、がんの種類と進行度、患者さんの体の状態によって、よりよい治療を選択します。国立がん研究センター中央病院呼吸器外科は肺がんの手術症例数が非常に多い病院です。外科医、内科医、放射線科医、麻酔科医、病理医、看護師、リハビリスタッフなどがチームで力を合わせ、手術による合併症を防いでいます。
近年、CT検診などで、「すりガラス陰影」と呼ばれるごく早期の肺がんが見つかる人が増えてきました。すりガラス陰影とは、CT画像で確認できる、すりガラスのような淡い影(写真A)で、がん細胞の組織を調べると「腺がん」というタイプであることが多いのが特徴です。理由はよくわかっていませんが、肺の腺がんはタバコを吸わない女性に増えています。すりガラス第影の中に濃い部分がほとんどないものが「非浸潤がん」で、転移能力を獲得する前段階の早期がんであることがわかっています。転移能力を獲得した「浸潤がん」になると、芯の部分(白く濃い影=充実濃度部分)が大きくなります(写真B)。
当院では、すりガラス陰影など早期がんの患者さんに対する「縮小手術」が急速に増えています。2017年には原発性肺がんの患者さんの手術を543例実施していますが、そのうち約3割は、標準的な手術よりも切除部分が小さい縮小手術でした。詳しくは後述しますが、肺がんの縮小手術には「楔状切除(部分切除)」と「区域切除」という2つの方法かあります。
区域切除で可能な限り肺機能を温存
肺は、右側が3つ、左側が2つの「肺葉」に分けられます。さらに右肺は10、左肺は8の「区域」に分けられます。肺がんの手術では、腫瘍のある場所や大きさによって、一つ以上の肺葉と周囲のリンバ節を取り除く「肺葉切除術」が標準治療です。まれに、片方の肺とリンパ節を取り除く「肺全摘術」を行うこともあります。
肺葉切除では、以前のように肋骨を切ることはなくなったとはいえ、手術による負担は大きく、患者さんによっては、呼吸機能が低下してしまうこともあります。腫瘍径が3cm以上の肺がんは、肺葉切除でしっかりと病変を取りきることが重要ですが、すりガラス陰影が主体で芯の部分の割合(C/T比=写真C参照)が小さい患者さんにも、進行がんと同じような手術が必要なのか、肺がんを専門にする外科医の間でも議論になっています。
そこで、国立がん研究センター中央病院呼吸器外科科長 渡辺俊一が代表を務める日本臨床腫瘍研究グループ(JCOG)肺がん外科グループでは、腫瘍径が3センチメートル以下の腫瘍をC/T比によって分類し、「楔状切除」、「区域切除」の安全性と有効性を確認する臨床試験を行ってきました。その結果が出るのはもう少し先になりますが、国立がん研究センター中央病院呼吸器外科では、どういう患者さんに実施すれば安全か判断するためのデータが蓄積してきたので、慎重に適応を検討しながら縮小手術を行っています。現在は縮小手術の適応はCT画像(C/T比)に加えて、PET-CT検査での集積程度(SUVmax値)に基づき決定するようにしています(写真D, E)。
縮小手術のうち楔状切除は、がんとその周囲のみを部分的にくり抜く手術で、合併症も少なく、比較的簡単な手術です。これに対し区域切除は、腫瘍がある部分の「区域」を切除する難易度の高い手術法です。肺葉切除よりも切除範囲が小さく、肺機能を温存できるメリットは大きいものの、その区域につながる血管のみを選んで切除する必要があり、一つ間違うと大きく肺の機能を損ない、低侵襲ではなくなってしまったり、合併症を引き起こしたりする恐れがあります。
国立がん研究センター中央病院呼吸器外科では、区域切除においても術後合併症発生率は肺葉切除と同じように低い水準に抑えられています。また、区域切除の場合は全例、手術中に「迅速病理診断」を行い、肺がん専門の病理医が、悪性度の高いがんではないか、がんを取り切れているか、リンパ節に転移がないかなどの点をしっかり確認しています。
肺がん手術の入院期間は全国最短
国立がん研究センター中央病院呼吸器外科での肺がん手術は、縮小手術でも標準的な肺葉切除でも、傷が6cmから7cmの小開胸で行います。通常、縮小手術を受けた方なら術後3日目、肺葉切除で術後4日目に退院します。手術の次の日には食事や歩行を再開し、できるだけ早く、がんになる前と同じような生活に戻っていただくことを目指しています。
ところで、肺がんの患者さんの中には、完全胸腔鏡下手術を受けるかどうか検討している方もいるかもしれません。完全胸腔鏡下手術は、胸部に3~5個の穴を開けて、そこから小型カメラや手術器具を入れて行う手術です。
実は、当院でも、以前、完全胸腔鏡下手術を実施していた時期があります。その経験から言って、かなり熟練した外科医であっても、完全胸腔鏡下手術では、がんとその周囲のリンパ節を確実に取り切り、なおかつ肺の空気漏れなどの合併症を防ぐのは困難であると考えています。しかも術後の疼痛にはほとんど差が認められませんでした。肺がんの手術は、傷が小さいことよりも、がんを完全に切除しつつ、できる限り肺の機能を温存することが重要なのです。
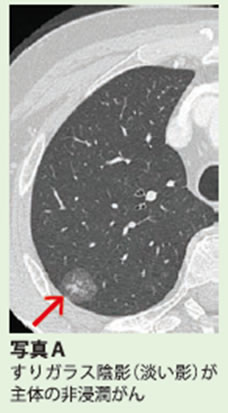
写真A:非浸潤がんのCT画像
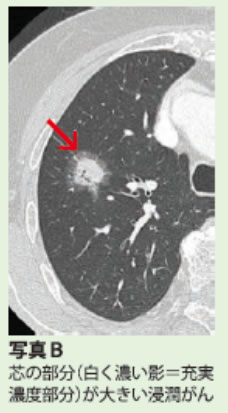
写真B:浸潤がんのCT画像
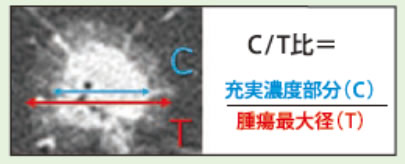
写真C:CT画像からC/T比を算出します
現時点で縮小手術の対象となるのは腫瘍径(T)が3cm以下でC/T比が0.5(50%)以下の非浸潤がんと呼ばれる早期がんです。
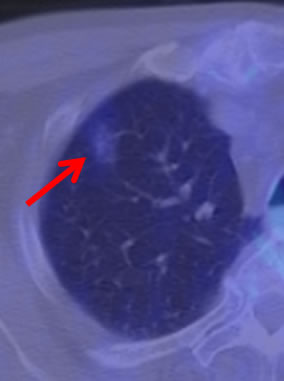
写真D:PET-CT検査では病変への集積を認めません
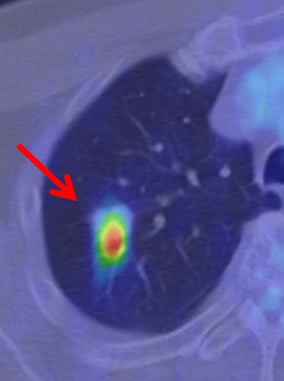
写真E: PET-CT検査では病変への強い集積を認めます(SUVmax値 = 6.1)